Особенности общего ухода за пациентами терапевтического профиля. Первая помощь при неотложных состояниях
Содержание
- 2. Боли в груди могут быть симптомами многих заболеваний, очень разных по своей сущности, течению, прогнозу и
- 3. Стенокардия — острая преходящая недостаточность коронарного кровоснабжения (ишемия миокарда) проявляется обычно приступом давящей или сжимающей боли
- 4. Интенсивность боли незначительная или умеренная, преобладает ощущение сдавления, сжатия в груди. Сопутствующие эмоционально-вегетативные расстройства: страх, бледность
- 5. Первая помощь: - вызвать врача - усадить больного, придать удобное положение, успокоить и обеспечить покой; -
- 6. - снять ЭКГ ; - если сохраняется болевом синдром необходимо приготовить для в/в введения 6 мл
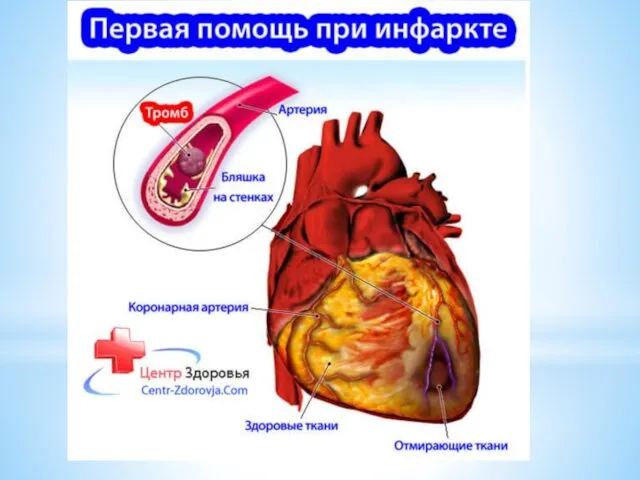
- 7. Инфаркт миокарда — это остро наступившая, стойкая, длительная ишемия миокарда, которая приводит к некрозу его части.
- 8. Известную роль играет коронароспазм, особенно при нерезком коронарном атеросклерозе. Острая, резкая ишемия, и некроз миокарда вызывают
- 10. Первая помощь: - вызвать врача через третье лицо - успокоить больного; - придать ему полусидячее положение;
- 11. - расстегнуть сдавливающую дыхание одежду и обеспечить доступ свежего воздуха или ингаляции 100% кислорода; - по
- 12. Сердечная астма — приступ тяжелой одышки, обусловленный остро развивающимся застоем крови в легких и нарушением газообмена,
- 13. Первая доврачебная помощь: - вызвать врача - Усадить больного, с опущенными с кровати ногами - Расстегнуть
- 14. Подготовить: - Для в/м введения 80 мг лазикса (если АД не ниже 120/60 мм.рт.ст); - В/м
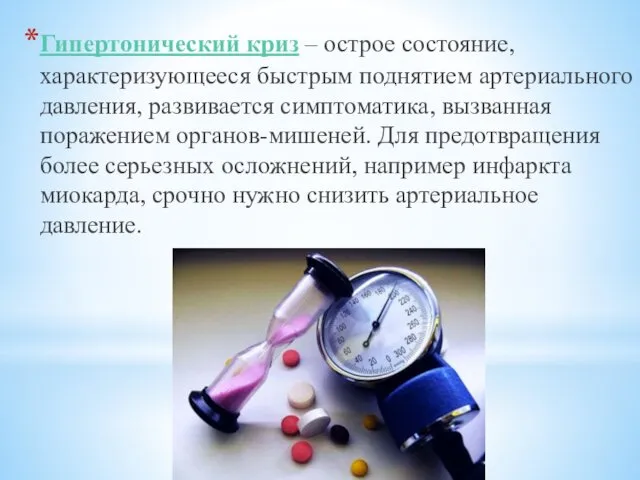
- 15. Гипертонический криз – острое состояние, характеризующееся быстрым поднятием артериального давления, развивается симптоматика, вызванная поражением органов-мишеней. Для
- 16. Самыми распространенными симптомами, являются повышение артериального давления, «блики перед глазами», рвота без облегчения состояния, головная боль
- 17. Первая помощь: Вызовите врача или бригаду скорой помощи Успокойте человека (возбуждение только способствует подъему АД); Уложите
- 18. 9. Накапайте настойку пустырника или валерианы, корвалол; 10. Обложите больного теплыми грелками или сделать горячие ножные
- 19. Цель лечения острого состояния – это снижение АД до привычного уровня, то есть, если у человека
- 20. Бронхиальная астма — аллергическое заболевание, проявляющееся периодически наступающими приступами удушья. Астматический статус — это затянувшийся приступ
- 21. - климатические условия (весенне-осеннее время, низкое барометрическое давление, повышенная влажность); - определенное место (воспоминание о предшествующем
- 22. Клиническая картина Дыхание с затрудненным выдохом, хрипами, свистом, слышными на расстоянии. Грудная клетка расширена и как
- 23. Первая доврачебная помощь: - вызвать врача - успокоить больного; - расстегнуть сдавливающую дыхание одежду; - обеспечить
- 24. - применить дозируемый аэрозоль беротек (фенотерол, сальбутамол, беродуал, вентолин) 1 — 2 вдоха, только в том
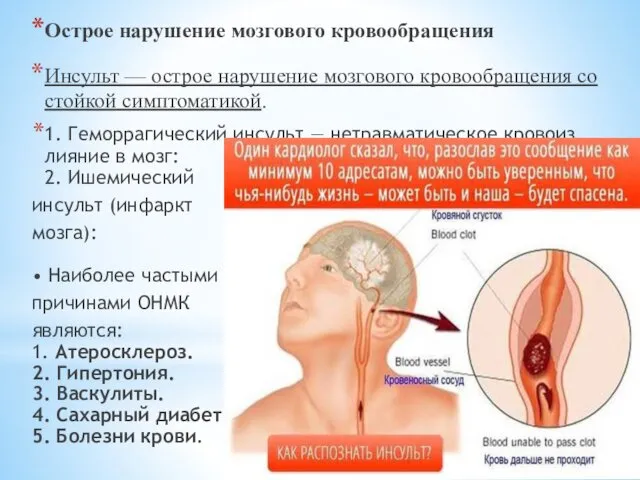
- 26. Острое нарушение мозгового кровообращения Инсульт — острое нарушение мозгового кровообращения со стойкой симптоматикой. 1. Геморрагический инсульт
- 27. Три основных приёма распознавания симптомов инсульта (УЗП): У — Попросите пострадавшего УЛЫБНУТЬСЯ. З — Попросите его
- 28. Внимание — ещё один способ распознать инсульт (помимо вышеупомянутых): попросите пострадавшего высунуть язык. Если язык кривой
- 32. Первая помощь: - вызвать врача - обеспечить физический и психический покой больному; - измерить АД, сосчитать
- 33. - обеспечить доступ свежего воздуха или ингаляции кислородом, при необходимости ИВЛ; - при очень низком АД
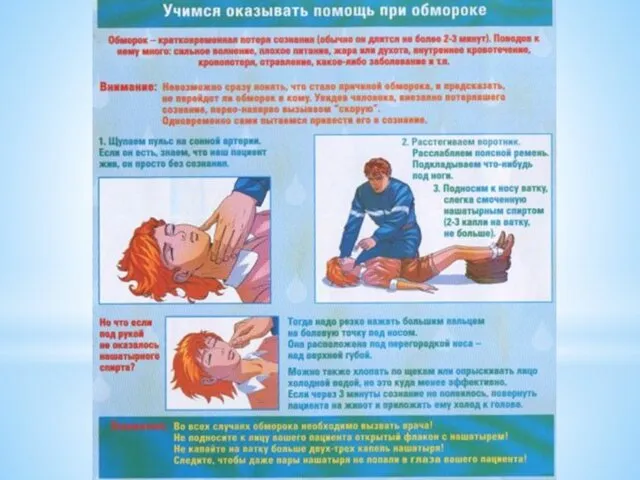
- 34. Острая сосудистая недостаточность: Обморок — внезапная, кратковременная потеря сознания, вызванная ишемией мозга. • Этиология: а) чаще
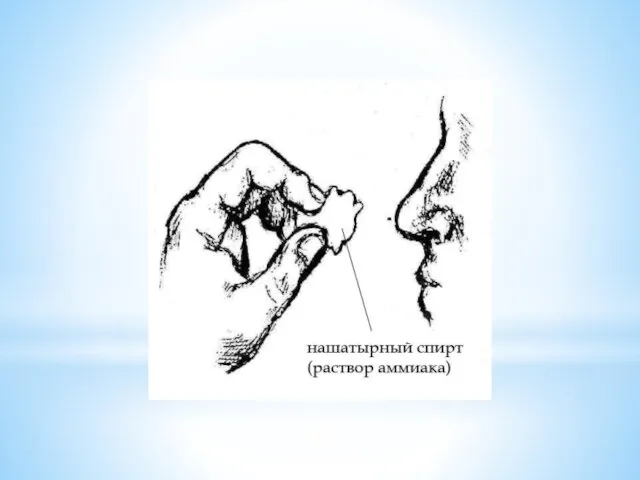
- 35. Клиническая картина Человек ощущает слабость, тошноту. Он медленно опускается на землю, лицо бледное, зрачки узкие, реакция
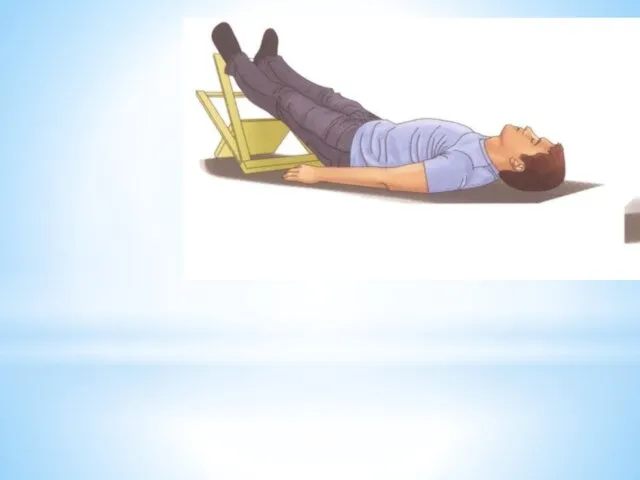
- 36. Первая помощь: Вызвать врача 1. Уложить пострадавшего с приподнятым ножным концом. 2. Расстегнуть сдавливающую дыхание одежду.
- 37. Измерить АД, ЧСС, ЧДД 6. Дать выпить пострадавшему горячий сладкий чай или кофе. Согреть, приложив грелки.
- 41. Коллапс — клиническое проявление острой сосудистой недоститочности, сопровождающееся уменьшением обьема циркулирующей крови, снижением АД без потери
- 42. Первая помощь: 1. Вызвать врача. Уложить больного с приподнятым ножным концом, без подушки 2. Измерить АД,
- 43. 6.Снять ЭКГ 7. По возможности, начать в/в капельное введение плазмозамещающих растворов полиглюкина 200—500 мл, реополиглюкина 400—800
- 44. Термином «острый живот» обозначают клинический симптомокомплекс, развивающийся при повреждениях и острых заболеваниях органов брюшной полости, при
- 45. Причины «острого живота»: 1. Воспалительный процесс: - острый аппендицит; - острый холецистит; - острый панкреатит; -
- 46. 2. Пробадение: - пробная язва желудка, кишечника. 3. Обтурация полого органа: - острая кишечная непроходимость; -
- 47. Первая помощь: I. Первичные меры: 1. Вызвать врача. Ничего перорально не давать до завершения полного обследования
- 48. 4. Холод на живот, если нет противопоказаний 5. Обеспечить доступ свежего воздуха или ингаляции кислородом. 6.
- 49. Первая помощь при гипогликемической коме Симптомы гипогликемии и ее причины Состояние недостатка глюкозы в крови может
- 50. Гипогликемия имеет характерные симптомы, которые начинают проявляться задолго до потери сознания. Вот эти признаки: общая слабость;
- 51. Затем начинается предкоматозное состояние, которое характеризуется следующими признаками: судороги; сильное чувство голода; нервное возбуждение; сильное потоотделение.
- 52. Первая помощь при коме, вызванной пониженным уровнем глюкозы в крови, сильно отличается от действий при гипергликемической
- 53. Это может быть мед, сахар, мучные изделия. Инсулинозависимые диабетики знают об этом и часто носят с
- 54. После улучшения состояния пострадавшего следует хорошо покормить его пищей, богатой углеводами: хлеб и мучные изделия, сладости,
- 55. Проблемой оказания первой помощи при подобных состояниях является сложность определения причины начала комы. Гипогликемическая кома не
- 56. Гипергликемическая кома Симптоматика проявления гипергликемической комы связана с интоксикацией организма кетонами, нарушением кислотно-щелочного баланса и обезвоживанием.
- 57. диспепсические расстройства желудочно-кишечного тракта; снижение давления; апатия; сонливость; амнезия; низкий мышечный тонус; учащение мочеиспускания. При игнорировании
- 58. Неотложная доврачебная помощь при гипергликемической коме заключается в выполнении ряда последовательных мероприятий. Прежде всего, следует вызвать
- 59. Осуществлять контроль за языком (важно, чтобы он не запал!) Сделать инъекцию инсулина. Следить за давлением. При
- 60. Больного в коматозном состоянии в обязательном порядке госпитализируют. В условиях стационара проводятся следующие мероприятия: Вначале струйно,
- 61. ПОМОЩЬ ПРИ АНАФИЛАКТИЧЕСКОМ ШОКЕ 1. Информация, позволяющая медицинской сестре заподозрить анафилактический шок. • На фоне или
- 62. ДЕЙСТВИЯ
- 63. 3. Подготовить аппаратуру и инструментарий: инъекций, жгут, аппарат ИВЛ, пульсоксиметр, поликотом, набОр для интубации трахеи, мешок
- 64. Список медикаментов и инструментов, необходимых для лечения анафилактического шока Адреналин 0,1% - 1 мл, 10 амп.
- 65. Самая грозная форма аллергической реакции — анафилактический шок. Аллергические реакции на введение того или иного лекарственного
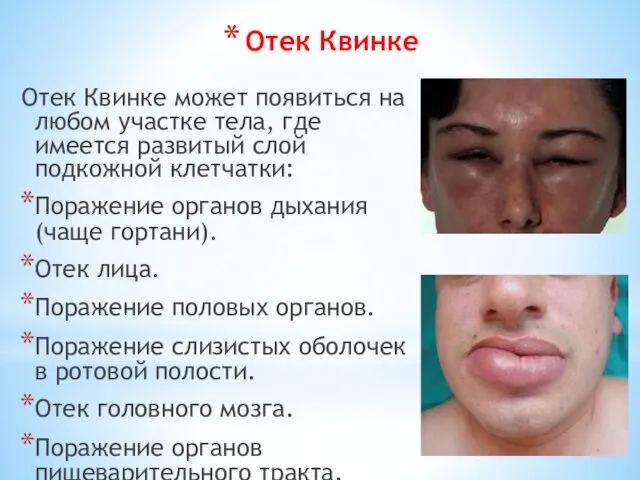
- 66. Отек Квинке может появиться на любом участке тела, где имеется развитый слой подкожной клетчатки: Поражение органов
- 67. Опасность заболевания в том, что из-за отека ухудшается функция дыхания. Если пациент не получит помощи, то
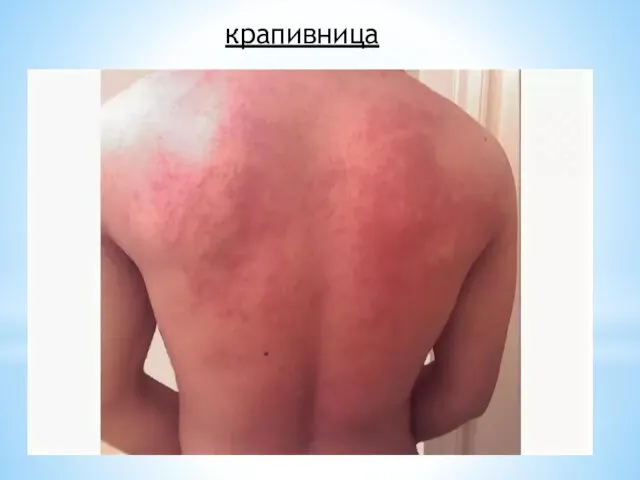
- 68. крапивница
- 70. Благодарю за внимание!
- 75. Скачать презентацию
































































 Рассеянный склероз. Что нового за год?
Рассеянный склероз. Что нового за год? Поджелудочная железа
Поджелудочная железа Коммуникативные барьеры
Коммуникативные барьеры Основы врачебного контроля
Основы врачебного контроля Центральные и периферические органы иммунной системы
Центральные и периферические органы иммунной системы Физиология сердца
Физиология сердца Конфликтный пациент с болью в спине
Конфликтный пациент с болью в спине Конфлікти: суть, шляхи попередження та розв’язання
Конфлікти: суть, шляхи попередження та розв’язання Колоректальный рак. Хирургическое лечение
Колоректальный рак. Хирургическое лечение Пролежни. Факторы риска
Пролежни. Факторы риска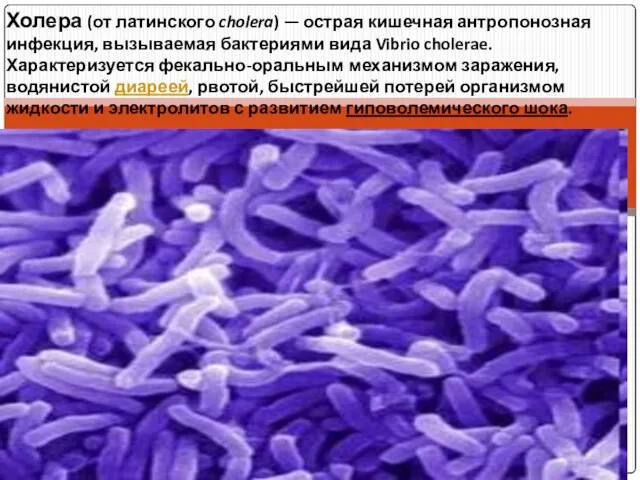 Холера
Холера Сестринская помощь пациентам с травмами головного мозга
Сестринская помощь пациентам с травмами головного мозга Охрана, поддержка и поощрение грудного вскармливания в лечебнопрофилактических учреждениях родовспоможения и детства
Охрана, поддержка и поощрение грудного вскармливания в лечебнопрофилактических учреждениях родовспоможения и детства Галлюциногены. Классификация. ЛСД/LSD (марки)
Галлюциногены. Классификация. ЛСД/LSD (марки) Плевральная пункция
Плевральная пункция Социокультурный феномен личности как предмет изучения. Личность как объект познания в социологии
Социокультурный феномен личности как предмет изучения. Личность как объект познания в социологии Преэклампсия. Эклампсия. Лечение. Профилактика
Преэклампсия. Эклампсия. Лечение. Профилактика Профессия врач
Профессия врач СП при лейкозах
СП при лейкозах Менингококковая инфекция
Менингококковая инфекция Коклюш. Историческая справка
Коклюш. Историческая справка Анализ аптечного ассортимента витаминно-минеральных комплексов
Анализ аптечного ассортимента витаминно-минеральных комплексов Проблема систематизации ринитов и синуситов
Проблема систематизации ринитов и синуситов Клинические рекомендации по диагностике, профилактике и лечению тромбоза у детей и подростков
Клинические рекомендации по диагностике, профилактике и лечению тромбоза у детей и подростков Опухоли: определение, этиология, патогенез, классификация и номенклатура
Опухоли: определение, этиология, патогенез, классификация и номенклатура Химические методы. Химический состав среды как экологический фактор
Химические методы. Химический состав среды как экологический фактор Отношение к аборту в монотеистических религиях
Отношение к аборту в монотеистических религиях Компьютерная томография, анатомия и семиотика заболеваний головного мозга
Компьютерная томография, анатомия и семиотика заболеваний головного мозга