Содержание
- 2. ФУНКЦИИ ПЛАЦЕНТЫ обменная (трофическая, выделительная, дыхательная) барьерная синтетическая (синтез гормонов и других биологически активных веществ)
- 3. СТРОЕНИЕ ПЛАЦЕНТЫ Материнская часть: утолщенная децидуальная оболочка с проходящими в ней спиральными артериями (видоизмененный в связи
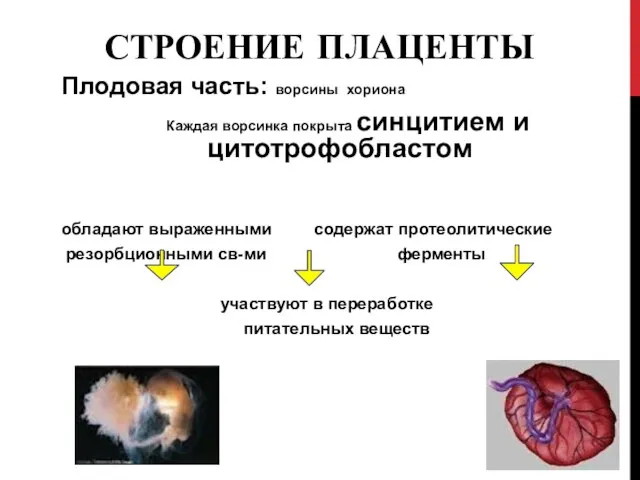
- 4. СТРОЕНИЕ ПЛАЦЕНТЫ Плодовая часть: ворсины хориона Каждая ворсинка покрыта синцитием и цитотрофобластом обладают выраженными содержат протеолитические
- 5. СТРОЕНИЕ ПЛАЦЕНТЫ Ворсины хориона – многократно ветвящиеся образования с проходящими внутри сосудами. Отдельные ворсины срастаются с
- 6. СТРОЕНИЕ ПЛАЦЕНТЫ Процесс формирования плаценты начинается со взаимодействия цитотрофобласта ворсин хориона с децидуальной тканью эндометрия. Начиная
- 7. ФОРМИРОВАНИЕ ПЛАЦЕНТЫ В норме при физиологически протекающей беременности происходит 2 волны инвазии цитотрофобласта в спиральные артерии:
- 8. ФОРМИРОВАНИЕ ПЛАЦЕНТЫ В норме эндотелиальный и мышечный слои спиральных артерий полностью замещаются фибриноидом , утрачивают мышечно-эластическую
- 9. ФОРМИРОВАНИЕ ПЛАЦЕНТЫ При недостаточной инвазии цитотрофобласта в спиральные артерии, в них сохраняется гладкомышечная структура, адренергическая иннервация
- 10. ФОРМИРОВАНИЕ ПЛАЦЕНТЫ Неполное преобразование спиральных артерий в плацентарные лежит в основе развития плацентарной недостаточности.
- 11. ФОРМИРОВАНИЕ ПЛАЦЕНТЫ Патология маточно-плацентарного кровообращения характеризуется тремя важнейшими моментами: - нарушением притока крови в межворсинчатое пространство
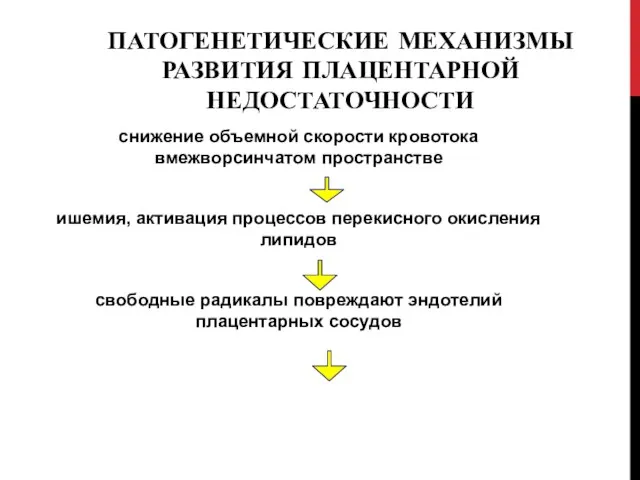
- 12. ПАТОГЕНЕТИЧЕСКИЕ МЕХАНИЗМЫ РАЗВИТИЯ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ снижение объемной скорости кровотока вмежворсинчатом пространстве ишемия, активация процессов перекисного окисления
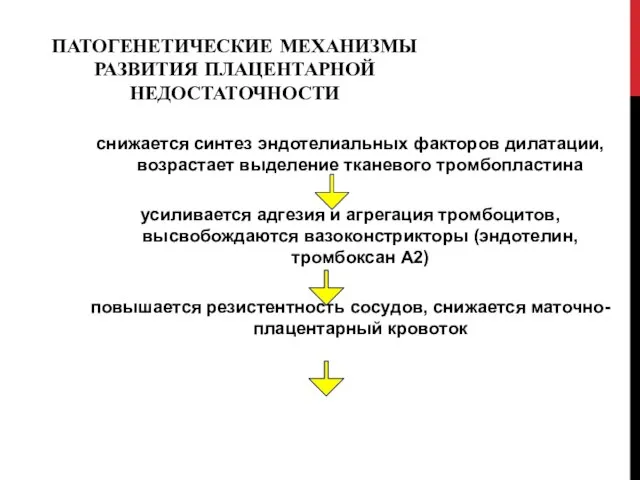
- 13. ПАТОГЕНЕТИЧЕСКИЕ МЕХАНИЗМЫ РАЗВИТИЯ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ снижается синтез эндотелиальных факторов дилатации, возрастает выделение тканевого тромбопластина усиливается адгезия
- 14. ПАТОГЕНЕТИЧЕСКИЕ МЕХАНИЗМЫ РАЗВИТИЯ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ недостаточная плацентарная перфузия снижение поступления к плоду кислорода и глюкозы активация
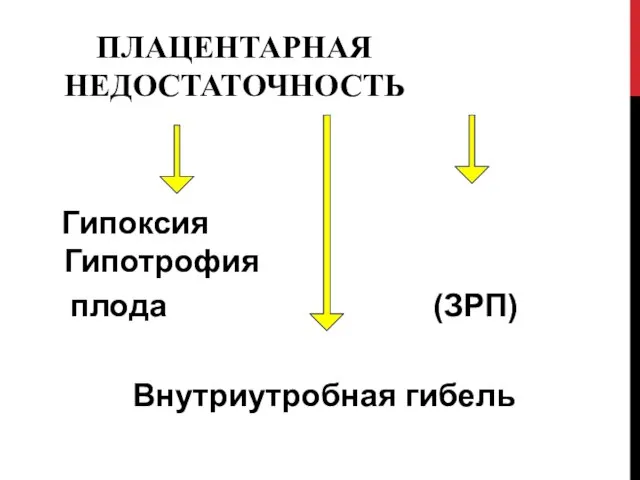
- 15. ПЛАЦЕНТАРНАЯ НЕДОСТАТОЧНОСТЬ Гипоксия Гипотрофия плода (ЗРП) Внутриутробная гибель
- 16. ОПРЕДЕЛЕНИЕ Плацентарная недостаточность - синдром, обусловленный морфофункциональными изменениями в плаценте и проявляющийся нарушением состояния, роста и
- 17. ОСНОВНЫЕ ФАКТОРЫ РИСКА РАЗВИТИЯ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ 4 группы: Социально-бытовые факторы Особенности соматического анамнеза и статуса Особенности
- 18. СОЦИАЛЬНО-БЫТОВЫЕ ФАКТОРЫ: Возраст 35 лет Семейное неблагополучие Профессиональные вредности Тяжелый физический труд Эмоциональное перенапряжение Недостаточное питание
- 19. ОСОБЕННОСТИ СОМАТИЧЕСКОГО СТАТУСА Хронические специфические и неспецифические инфекции Экстрагенитальные заболевания (сердечно-сосудистые заболевания, патология почек, эндокринопатии) Тромбофилические
- 20. ОСОБЕННОСТИ АКУШЕРСКО-ГИНЕКОЛОГИЧЕСКОГО АНАМНЕЗА И СТАТУСА: инфантилизм и нарушение менструального цикла первичное бесплодие гинекологические заболевания ХРОНИЧЕСКИЙ ЭНДОМЕТРИТ
- 21. ОСОБЕННОСТИ ТЕЧЕНИЯ НАСТОЯЩЕЙ БЕРЕМЕННОСТИ Ранний токсикоз Гестоз Угроза прерывания беременности Гипо- и гипертензия Анемия Многоплодие Предлежание
- 22. КЛАССИФИКАЦИЯ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ По механизму нарушения функции плаценты: Гемодинамическая Плацентарно-мембранная Клеточно-паренхиматозная Смешанная
- 23. КЛАССИФИКАЦИЯ Гемодинамическая: Вызвана нарушениями в маточно-плацентарном и плодово-плацентарном бассейне
- 24. Плацентарно-мембранная: Характеризуется снижением способности плацентарной мембраны к транспорту метаболитов
- 25. Клеточно-паренхиматозная: Связана с нарушением клеточной активности трофобласта и плаценты
- 26. КЛАССИФИКАЦИЯ По клинико-морфологическим признакам Первичная: Развивается до 16 недель беременности в период имплантации, при образовании плаценты,
- 27. Вторичная: Развивается после 16 недель беременности на фоне сформировавшейся плаценты под влиянием факторов: осложнения настоящей беременности
- 28. КЛАССИФИКАЦИЯ По скорости развития: Острая: Вызванная преждевременной отслойкой плаценты Возникает острое нарушение децидуальной перфузии и маточно-плацентарного
- 29. Хроническая: Постепенное ухудшение функции плаценты в результате снижения ее компенсаторно-приспособительных реакций с первичным нарушением трофической функции,
- 30. КЛАССИФИКАЦИЯ По степени тяжести Компенсированная – нарушены метаболические процессы в плаценте, тогда как кровообращение в маточно-плацентарных
- 31. Декомпенсированная – нарушены метаболические процессы в плаценте и кровообращение в маточно-плацентарных и плодово-плацентарных сосудах. Исходом данной
- 32. ДИАГНОСТИКА ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ Методы обследования Прямые, позволяющие судить о степени и характере изменений в самой плаценте
- 33. ДИАГНОСТИКА ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ 1. Анамнез 2. Физикальное исследование 3. Инструментальные методы 4. Лабораторные методы
- 34. АНАМНЕЗ Возраст; Условия жизни и труда; Вредные привычки; Экстрагенитальные заболевания; Гинекологические заболевания; Особенности течения и исход
- 35. ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ Рост и вес беременной; Измерение ОЖ и ВДМ (отставание прироста ВДМ и ОЖ, несоответствие
- 36. ФИЗИКАЛЬНОЕ ОБСЛЕДОВАНИЕ Осмотр шейки матки и слизистой влагалища в зеркалах!!! (наличие воспалительного процесса нижнего отдела гениталий
- 37. ИНСТРУМЕНТАЛЬНЫЕ МЕТОДЫ УЗИ Допплерометрическое исследование кровотока в артериях и венах функциональной системы мать-плацента-плод Кардиотокография
- 38. УЗ-ДИАГНОСТИКА ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ УЗ - маркеры первичной ПН: Предлежание и низкое расположение плаценты; Двудолевая плацента или
- 39. УЗ-ДИАГНОСТИКА ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ УЗ - маркеры вторичной ПН: Выраженное утолщение плаценты > 5 см или истончение
- 40. УЗ-ДИАГНОСТИКА ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ Основные показатели УЗ фетометрии: Бипариетальный размер головки плода; Окружность живота и грудной клетки;
- 41. УЗ-ДИАГНОСТИКА ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ УЗ- фетометрия позволяет установить диагноз, определить форму и степень ЗРП. УЗ-фетометрия должна проводиться
- 42. УЗ-ДИАГНОСТИКА ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ Формы ЗРП: Симметричная – пропорциональное уменьшение всех фетометрических показателей (размеров головки, живота, длины
- 43. УЗ-ДИАГНОСТИКА ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ Степени ЗРП: I ст. – отставание УЗ-параметров плода от предполагаемого срока беременности на
- 44. ДОППЛЕРОМЕТРИЯ В ДИАГНОСТИКЕ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ 1. Исследование кровотока в артериях: - маточных артериях - артериях пуповины
- 45. ДОППЛЕРОМЕТРИЯ В ДИАГНОСТИКЕ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ Практическое значение имеет анализ кривых скоростей кровотока При этом важны: 1)
- 46. Максимальная скорость систолического кровотока определяется насосной функцией сердца плода и емкостью его артериальных сосудов. Конечная скорость
- 47. Эти показатели используются для вычисления индексов сосудистого сопротивления.
- 48. ИНДЕКСЫ СОСУДИСТОГО СОПРОТИВЛЕНИЯ Систоло-диастолическое соотношение: СДО = МССК / КДСК Индекс резистентности: ИР = (МССК –
- 49. В случае плацентарной недостаточности при ДМ отмечается уменьшение диастолической скорости кровотока в маточных артериях и артериях
- 50. КЛАССИФИКАЦИЯ НАРУШЕНИЙ МАТОЧНО-ПЛАЦЕНТАРНОГО И ПЛОДОВО-ПЛАЦЕНТАРНОГО КРОВОТОКА (А.Н. СТРИЖАКОВ, 1989) В норме маточно-плацентарный и плодово-плацентарный кровоток адекватный
- 51. II степень: нарушение маточно-плацентарного и плодово-плацентарного кровотока, не достигающее критических значений (сохранен диастолический кровоток) III степень:
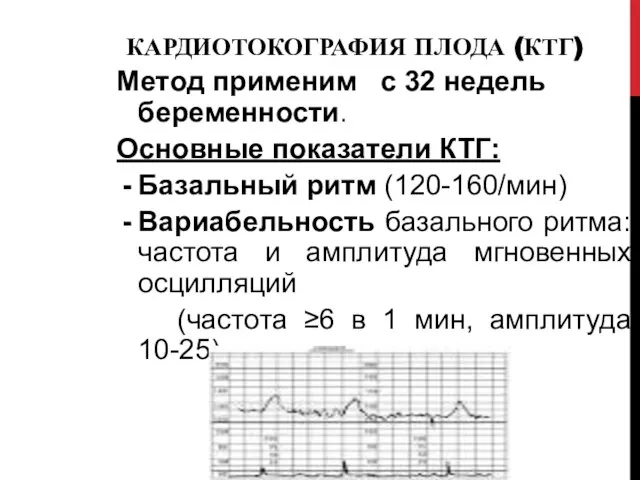
- 52. КАРДИОТОКОГРАФИЯ ПЛОДА (КТГ) Метод применим с 32 недель беременности. Основные показатели КТГ: Базальный ритм (120-160/мин) Вариабельность
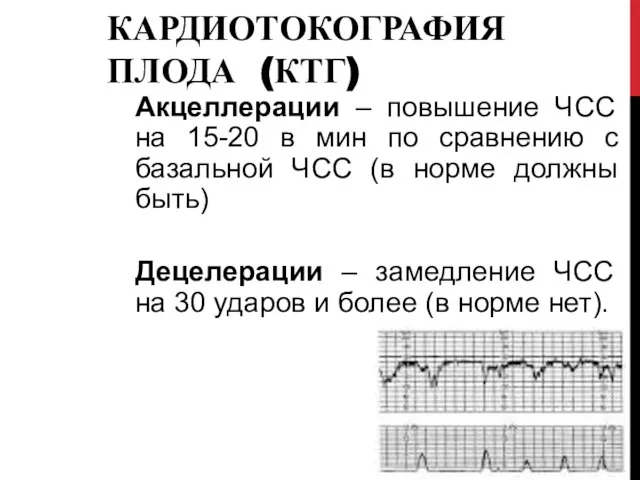
- 53. КАРДИОТОКОГРАФИЯ ПЛОДА (КТГ) Акцеллерации – повышение ЧСС на 15-20 в мин по сравнению с базальной ЧСС
- 54. КАРДИОТОКОГРАФИЯ ПЛОДА (КТГ) При нарушении состояния плода: Изменение базального ритма (тахикардия/брадикардия); Снижение числа акцелераций, уменьшение их
- 55. КАРДИОТОКОГРАФИЯ ПЛОДА 8 -10 баллов – нормальная сердечная деятельность 6 - 7 баллов – гипоксия плода
- 56. ГОРМОНАЛЬНОЕ ИССЛЕДОВАНИЕ ХГЧ (остановка в развитии эмбриона) Прогестерон ( при ЗРП ниже нормы на протяжении всей
- 57. ГОРМОНАЛЬНОЕ ИССЛЕДОВАНИЕ Эстриол (при страдании плода снижается его продукция в печени плода) – информативно после 17
- 58. ГОРМОНАЛЬНОЕ ИССЛЕДОВАНИЕ АФП - плохо как ↑ так и ↓ его уровня ↑АФП – антенатальная гибель
- 59. ИССЛЕДОВАНИЕ ГЕМОСТАЗА Гемостазиограмма Исследование на генетические тромбофилии Д-димер Гемостазиграмма должна исследоваться не менее 4 раз за
- 60. ДИАГНОЗ ПН ПОСЛЕ РОДОВ ПОДТВЕРЖДАЕТСЯ - при осмотре новорожденного (рост, вес, неврологический статус и др.) -
- 61. ЛЕЧЕНИЕ ПЛАЦЕНТАРНОЙ НЕДОСТАТОЧНОСТИ Лечение должно быть направлено на улучшение маточно-плацентарного кровотока: Интенсификацию газообмена Коррекцию реологических и
- 62. МЕРОПРИЯТИЯ ОБЩЕГО ХАРАКТЕРА Устранение физических и эмоциональных нагрузок, дозированный режим труда и отдыха; госпитализация Сбалансированный рацион
- 63. ЛЕЧЕНИЕ ПН ИНФЕКЦИОННОГО ГЕНЕЗА Антибактериальная терапия проводится с учетом выявленных возбудителей. Системно а/б назначаются в случае
- 64. МЕТАБОЛИЧЕСКАЯ ТЕРАПИЯ Актовегин 2-4 мл на 200 мл 5 % глюкозы в/в кап № 10 Хофитол
- 65. КОРРЕКЦИЯ ТРОМБОФИЛИЧЕСКИХ НАРУШЕНИЙ НМГ (клексан, фраксипарин) 0,3 мл -0,6 п/к №10 Курантил 0,25 × 3 раза
- 67. Скачать презентацию
























































 Смешанные дистрофии
Смешанные дистрофии История развития психопатологии в зарубежных странах
История развития психопатологии в зарубежных странах Страх и депрессия. Профилактика
Страх и депрессия. Профилактика Парентеральное питание новорожденных
Парентеральное питание новорожденных Острый респираторный дистресс-синдром
Острый респираторный дистресс-синдром Законы рационального питания и их практическая значимость
Законы рационального питания и их практическая значимость Антиген
Антиген Сахарный диабет 2 типа
Сахарный диабет 2 типа Основы психологического воздействия в клинике
Основы психологического воздействия в клинике Проблема личности в отечественной и зарубежной психологии
Проблема личности в отечественной и зарубежной психологии Сибирская язва
Сибирская язва Муковисцидоз. Возможные клинические проявления муковисцидоза
Муковисцидоз. Возможные клинические проявления муковисцидоза Первая помощь при вывихах
Первая помощь при вывихах Классификация противовирусных ЛС
Классификация противовирусных ЛС Острые пневмонии
Острые пневмонии Малярия : актуальность, этиология, эпидемиология, патогенез, классификация, клиника, осложнения, диагностика, лечение
Малярия : актуальность, этиология, эпидемиология, патогенез, классификация, клиника, осложнения, диагностика, лечение Противогрибковые средства. Антисептики
Противогрибковые средства. Антисептики Видеотрансляция операции Лабиринт IIIB
Видеотрансляция операции Лабиринт IIIB Решение задач
Решение задач Основы иммуногематологии
Основы иммуногематологии Глазное дно
Глазное дно Свойства салициловой кислоты и ее производных. Их использование в медицинских препаратах
Свойства салициловой кислоты и ее производных. Их использование в медицинских препаратах Пухлини. Онкологія
Пухлини. Онкологія Науқастың жеке бас гигиенасы
Науқастың жеке бас гигиенасы Disseminated Intravascular Coagulation
Disseminated Intravascular Coagulation Гиповитаминозы (авитаминозы). Определение. Причины. Понятие о витаминзависимых и витаминорезистентных состояниях
Гиповитаминозы (авитаминозы). Определение. Причины. Понятие о витаминзависимых и витаминорезистентных состояниях Осанка. Предупреждение плоскостопия
Осанка. Предупреждение плоскостопия Балаларда жақтардың сынық тарының ағым ерекшеліктері
Балаларда жақтардың сынық тарының ағым ерекшеліктері