Содержание
- 2. Плеврит - воспаление плевральных листков с образованием на их поверхности фибрина (сухой, фибринозный плеврит) или скоплением
- 3. Плевра покрывает паренхиму легких, средостение, диафрагму и выстилает внутреннюю поверхность грудной клетки. Париетальная и висцеральная плевры
- 4. В сосудистом слое находятся лимфатические сосуды, вены, артерии, капилляры, диаметр капилляров здесь значительно больше, чем диаметр
- 5. Наиболее активной является межреберная (костальная) плевра, в ней имеются лимфатические «люки» округлой или продолговатой формы, с
- 6. Висцеральная плевра снабжается кровью из системы бронхиальных артерий и легочной артерии. В норме париетальный и висцеральный
- 7. Этиология В зависимости от этиологии все плевриты можно разделить на две большие группы: инфекционные неинфекционные (асептические).
- 8. Инфекционные плевриты Вызываются следующими возбудителями: бактериями (пневмококк, стрептококк, стафилококк, гемофильная палочка, клебсиелла, синегнойная палочка, брюшнотифозная палочка,
- 9. Наиболее часто инфекционные плевриты наблюдаются при пневмониях различной этиологии (пара- и метапневмонические плевриты) и туберкулезе, реже
- 10. Неинфекционные (асептические) плевриты наблюдаются при следующих заболеваниях: злокачественные опухоли (канцероматоз плевры является причиной плевритов в 40%
- 11. травмы грудной клетки, переломы ребер и оперативные вмешательства (травматический плеврит); инфаркт легкого вследствие тромбоэмболии легочной артерии;
- 12. Среди всех перечисленных причин плевритов наиболее частыми являются: пневмонии, туберкулез, злокачественные опухоли, системные заболевания соединительной ткани.
- 13. Патогенез инфекционных плевритов Проникновение возбудителя в плевральную полость происходит следующими путями: 1. непосредственный переход инфекции из
- 14. Проникшие в полость плевры инфекционные агенты вызывают развитие воспалительного процесса в плевре. Этому способствует нарушение функции
- 15. При высокой интенсивности воспалительного процесса создаются все условия для развития экссудативного плеврита: 1. резкое повышение проницаемости
- 16. При инфекционных экссудативных плевритах наблюдаются различные виды экссудатов. Наиболее часто обнаруживается серозно-фибринозный экссудат. При инфицировании экссудата
- 17. Патогенез неинфекционных плевритов В патогенезе карциноматозных плевритов и образовании выпота значительную роль играет влияние на плевру
- 18. Асептические травматические плевриты обусловлены реакцией плевры на излившуюся кровь, а также непосредственным ее повреждением (например, при
- 19. Классификация I. Этиология 1. Инфекционные плевриты 2. Асептические плевриты //. Характер патологического процесса 1. Сухой (фибринозный)
- 20. IV. Течение плеврита 1. Острый плеврит 2. Подострый плеврит 3. Хронический плеврит V. Локализация плеврита 1.
- 21. СУХОЙ (ФИБРИНОЗНЫЙ) ПЛЕВРИТ Клиническая картина У большинства больных сухой (фибринозный) плеврит начинается остро, реже постепенно. Жалобы
- 22. Наиболее характерна остро возникающая боль в грудной клетке, но часто боль в груди незначительная (при постепенном
- 23. Объективное исследование Больной щадит пораженную сторону и поэтому находит значительное облегчение (уменьшение болей) в положении на
- 24. Шум трения плевры выслушивается при вдохе и выдохе и напоминает хруст снега под ногами, скрип новой
- 25. шум трения плевры не изменяется при кашле, хрипы после кашля могут исчезать, или усиливаться или появляться
- 26. Сухой плеврит может локализоваться вблизи сердца, в этом случае может развиваться спаечный процесс между плеврой и
- 27. Лабораторные данные 1. OAK: возможно увеличение СОЭ, лейкоцитоз и сдвиг лейкоцитарной формулы влево (не постоянный признак).
- 28. Инструментальные исследования Рентгенологическое исследование легких При фибринозном плеврите могут определяться высокое стояние купола диафрагмы с соответствующей
- 29. Течение Течение сухого плеврита, как правило, благоприятное. Заболевание продолжается около 1-3 недель и обычно заканчивается выздоровлением.
- 30. ЭКССУДАТИВНЫЙ ПЛЕВРИТ Клиническая картина Экссудативный плеврит характеризуется скоплением выпота в плевральной полости при воспалительных процессах в
- 31. Жалобы: достаточно характерны и зависят от варианта начала заболевания. Если развитию экссудативного плеврита предшествовал острый фибринозный
- 32. У некоторых больных экссудативный плеврит развивается без предшествующего фибринозного (сухого) плеврита, поэтому болевой синдром отсутствует и
- 33. При осмотре больных экссудативным плевритом выявляются: вынужденное положение - больные предпочитают лежать на больном боку, что
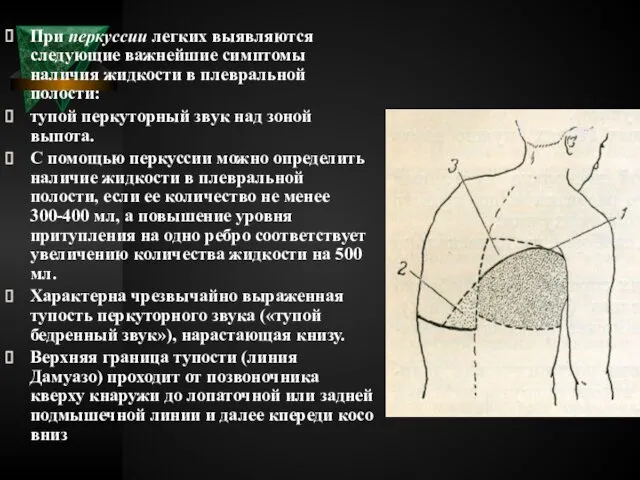
- 34. При перкуссии легких выявляются следующие важнейшие симптомы наличия жидкости в плевральной полости: тупой перкуторный звук над
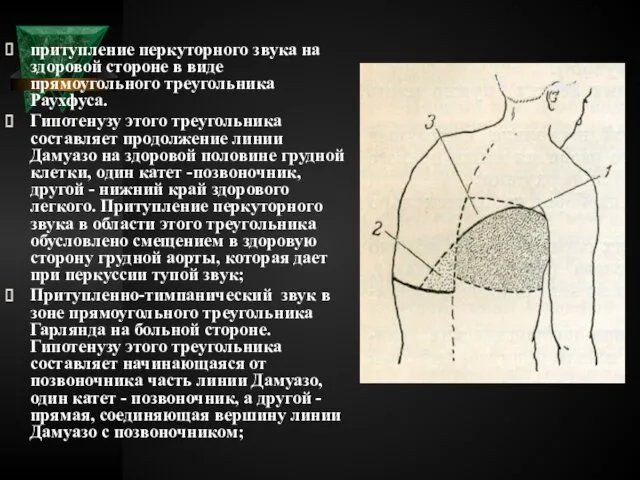
- 35. притупление перкуторного звука на здоровой стороне в виде прямоугольного треугольника Раухфуса. Гипотенузу этого треугольника составляет продолжение
- 36. При экссудативном плеврите в связи с клейкостью экссудата оба плевральных листка слипаются у верхней границы жидкости,
- 37. при левостороннем экссудативном плеврите исчезает пространство Траубе (зона тимпанита в нижних отделах левой половины грудной клетки,
- 38. При аускулыпации легких характерны следующие данные: при больших объемах выпота везикулярное дыхание не прослушивается, так как
- 39. Лабораторные данные 1. OAK - характерен нейтрофильный лейкоцитоз со сдвигом лейкоцитарной формулы влево, токсическая зернистость лейкоцитов,
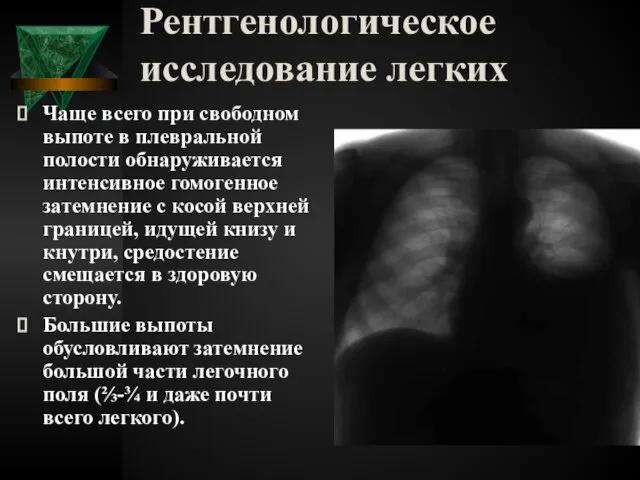
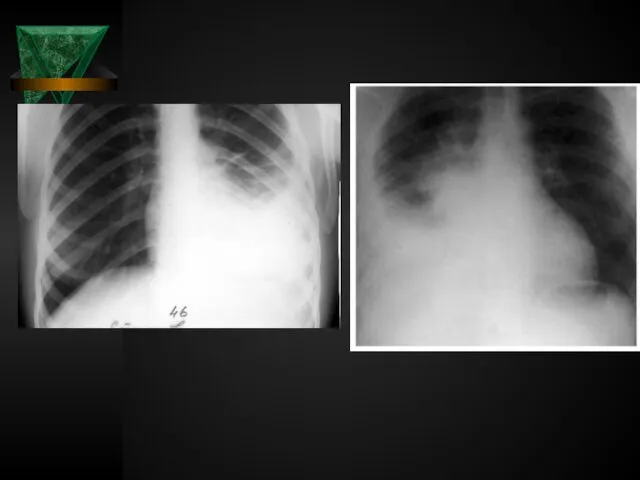
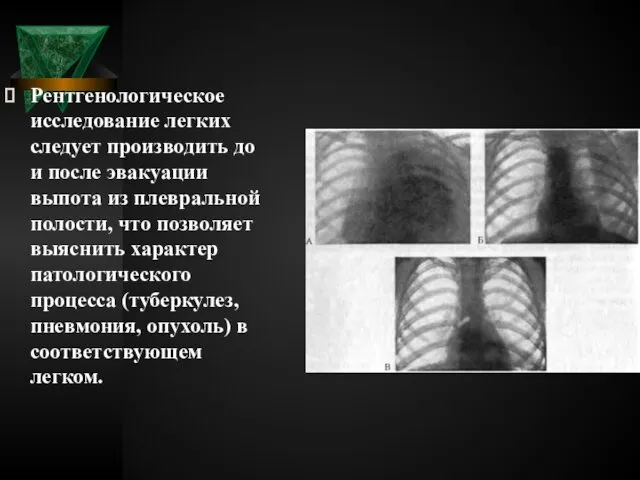
- 40. Рентгенологическое исследование легких Чаще всего при свободном выпоте в плевральной полости обнаруживается интенсивное гомогенное затемнение с
- 42. Рентгенологическое исследование легких следует производить до и после эвакуации выпота из плевральной полости, что позволяет выяснить
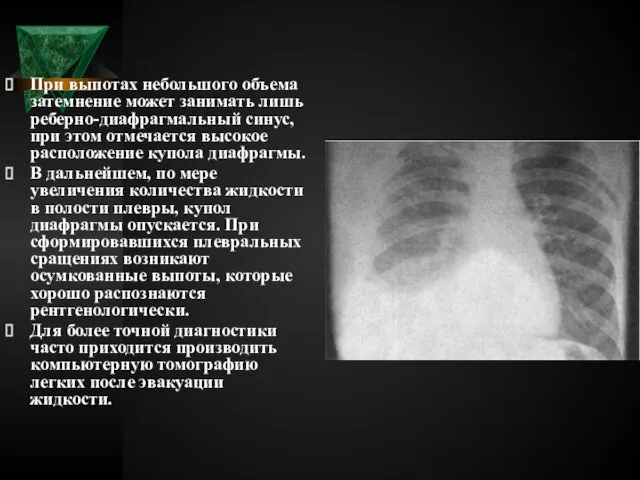
- 43. При выпотах небольшого объема затемнение может занимать лишь реберно-диафрагмальный синус, при этом отмечается высокое расположение купола
- 44. Эхографическая картина при наличии плеврального выпота зависит от количества жидкости. Если объем выпота небольшой, он выглядит
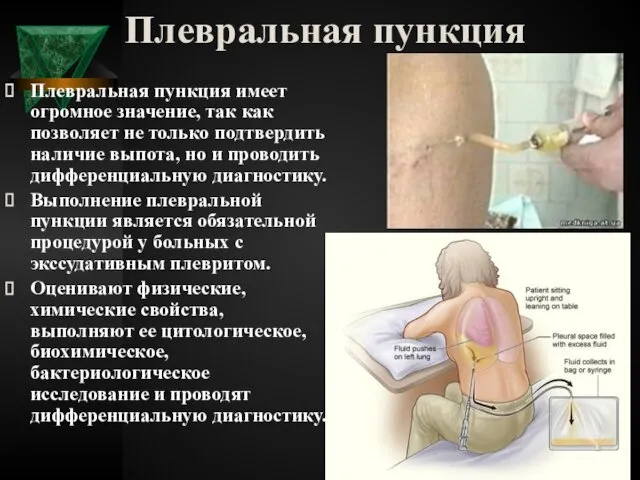
- 45. Плевральная пункция Плевральная пункция имеет огромное значение, так как позволяет не только подтвердить наличие выпота, но
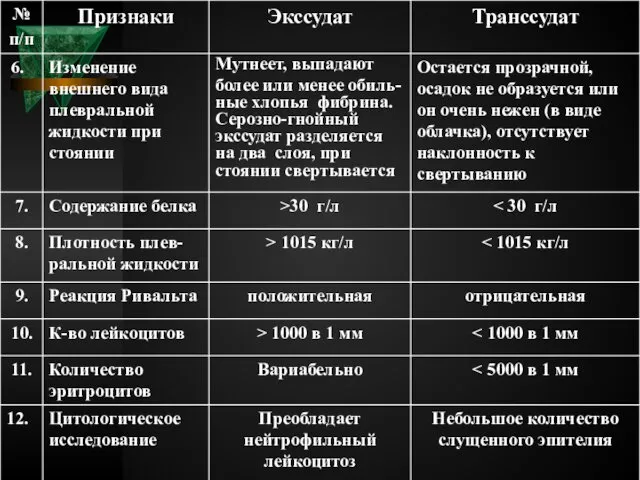
- 46. ДИФФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА МЕЖДУ ЭКССУДАТОМ И ТРАНССУДАТОМ
- 48. Торакоскопия Метод позволяет осмотреть легочную и париетальную плевру после эвакуации жидкости. Диагностическое значение метода в том,
- 49. При торакоскопической биопсии можно получить плевральный биоптат из наиболее измененных участков плевры, что позволяет поставить точный
- 50. Течение В течении экссудативного плеврита выделяют 3 фазы: экссудации, стабилизации и резорбции. Фаза экссудации продолжается около
- 51. Стадия резорбции может продолжаться около 2-3 недель, а у ослабленных больных и страдающих тяжелыми сопутствующими заболеваниями
- 52. Лечение Этиологическое Противовоспалительные и десенсибилизирующие средства Эвакуация экссудата Повышение общей реактивности организма Дезинтоксикационная терапия Коррекция нарушений
- 53. 1. Этиологическое лечение Если плеврит имеет туберкулезную этиологию, проводится специфическая противотуберкулезная терапия; при пневмонии проводится соответствующая
- 54. Эвакуация экссудата Эвакуация экссудата с помощью плевральной пункции преследует две цели: предупреждение развития эмпиемы и устранение
- 55. Повышение общей реактивности организма и иммуномодулирующая терапия выполняются при затяжном течении фибринозного плеврита Дезинтоксикация и коррекция
- 56. Физиотерапия лечебная физкультура, массаж В ранней стадии фибринозного плеврита применяют полуспиртовые согревающие компрессы, электрофорез с кальция
- 57. Применение противовоспалительных и десенсибилизирующих средств Противовоспалительные средства способствуют быстрейшему купированию плеврита, оказывают болеутоляющее действие. Назначают нестероидные
- 58. Курский Государственный Медицинский Университет Кафедра пропедевтики внутренних болезней Зав. кафедрой, проф. д.м.н. Конопля Е.Н. ЛЕГОЧНАЯ ГИПЕРТЕНЗИЯ
- 59. Легочная гипертензия - это повышение давления в системе легочной артерии, обусловленное повышением сопротивления в сосудистом русле
- 60. Этиология I. Левожелудочковая недостаточность 1. Ишемическая болезнь сердца. 2. Артериальная гипертензия. 3. Пороки аортального клапана, коарктация
- 61. IV. Паренхиматозные заболевания легких 1. Хронические обструктивные заболевания легких. 2. Интерстициальные заболевания легких (диссеминированные процессы в
- 62. VI. Гипоксия и/или гиперкапния 1. Проживание в высокогорных областях. 2. Обструкция верхних дыхательных путей: а) увеличение
- 63. Легочная гипертензия может быть острой и хронической. Причины острой легочной гипертензии 1. ТЭЛА или тромбоз в
- 64. Причины хронической легочной гипертензии 1. Увеличение легочного кровотока. 1.1. Дефект межжелудочковой перегородки. 1.2. Дефект межпредсердной перегородки.
- 65. Патогенез Патогенетические механизмы подразделяются на функциональные и анатомические. Функциональные механизмы поддаются коррекции. I.Функционалные механизмы 1) Развитие
- 66. 2) Увеличение минутного объема крови В крови снижается напряжение кислорода это приводит к раздражению хеморецепторов аортальнокаротидной
- 67. 3) Влияние биологически активных сосудосуживающих веществ При гипоксии в тканях, в том числе и легочной, выделяется
- 68. 4)Недостаточная активность вазодилатирующих факторов Предполагается недостаточное содержание эндотелиального расслабляющего фактора (азота оксида) и простациклина. Эти факторы
- 69. 7) Повышение вязкости крови В развитии легочной гипертензии имеет значение повышение агрегации тромбоцитов, образование микроагрегатов в
- 70. II. Анатомический механизм развития легочной гипертензии Анатомический механизм развития легочной гипертензии - это редукция сосудистого русла
- 71. Под влиянием этих факторов возникают гипертрофия и дилатация правых отделов сердца и развивается прогрессирующая недостаточность кровообращения.
- 72. Клиническая картина Первые клинические симптомы легочной гипертензии появляются при повышении артериального давления в легочной артерии в
- 73. боли в области сердца постоянного характера (у 10-50% больных независимо от этиологии легочной гипертензии); обусловлены относительной
- 74. При объективном исследовании - цианоз, а при длительном существовании легочной гипертензии дистальные фаланги пальцев приобретают форму
- 75. При аускультации сердца выявляются характерные признаки легочной гипертензии - акцент (нередко и расщепление) II тона над
- 76. Инструментальные исследования Рентгенография органов грудой клетки, ЭКГ, эхокардиография, катетеризация правых отделов сердца с измерением давления в
- 77. ЛЕГОЧНОЕ СЕРДЦЕ Легочное сердце - гипертрофия и дилатация правых отделов сердца, возникающая в результате гипертензии малого
- 78. Этиология Острое легочное сердце развивается в считанные минуты, часы или дни. Причины: 1. массивная тромбоэмболия легочной
- 79. Хроническое легочное сердце развивается в течение нескольких лет. Выделяют три группы болезней, вызывающих хроническое легочное сердце.
- 80. III. Болезни, поражающие легочные сосуды (бронхолегочная форма): 1) первичная легочная гипертензия, 2) повторные тромбоэмболии в системе
- 81. Патоморфология Основными патоморфологическими признаками хронического легочного сердца являются: 1. расширение диаметра ствола легочной артерии и ее
- 82. КЛАССИФИКАЦИЯ ЛЕГОЧНОГО СЕРДЦА
- 85. Функциональные классы дыхательной недостаточности (Сельвестров) I ФК - начальные изменения (латентная гипертензия), имеет следующие характеристики: •
- 86. III ФК - значительная легочная: • к симптомам основного заболевания и выраженной ДН присоединяются признаки начинающейся
- 87. IV ФК - резко выраженная легочная гипертензия: • компенсаторные возможности дыхательной и сердечно-сосудистой системы исчерпаны; •
- 88. Классификация легочной гипертензии при ХНЗЛ (Н. Р. Палеев) I стадия (транзиторная) повышение легочного артериального давления возникает
- 89. Клиническая диагностика 1. Наличие клинической, лабораторной и инструментальной симптоматики хронических обструктивных и других заболеваний легких, позволяет
- 90. Больных беспокоят также выраженная слабость, сердцебиения, боли в области сердца. Кардиалгии обусловлены гипоксией, рефлекторным сужением коронарных
- 91. 3. Клинические признаки гипертрофии правого желудочка: • расширение правой границы сердца (бывает редко); • смещение левой
- 92. 4. Клинические признаки легочной гипертензии (высокого давления в легочной артерии): • увеличение зоны сосудистой тупости во
- 93. В клинической картине легочного сердца могут наблюдаться гипертонические кризы в системе легочной артерии. Основные клинические проявления
- 94. Инструментальные исследования Электрокардиография ЭКГ- признаки хронического легочного сердца Прямые ЭКГ-признаки (обусловлены увеличенной массой правого желудочка): •
- 95. Косвенные ЭКГ-признаки (появляются в ранней стадии; нередко они обусловлены изменением положения сердца): • RV5 • SV5
- 96. Эхокардиография Эхокардиографический метод обладает следующими возможностями: • визуализация правых отделов сердца с подтверждением их гипертрофии; •
- 97. Другие ЭхоКГ-признаки легочной гипертензии: • уменьшение волны «а» при визуализации клапана легочной артерии, (в норме амплитуда
- 98. Рентгенография грудной клетки Рентгенологическими признаками хронического легочного сердца являются: • увеличение правого желудочка и предсердия; •
- 99. Радионуклидная вентрикулография Радионуклидная вентрикулография позволяет визуально обследовать камеры сердца и магистральные сосуды. Исследование выполняется на сцинтилляционной
- 100. Исследование функции внешнего дыхания Обнаруживаются изменения, обусловленные основным заболеванием; хронический обструктивный бронхит приводит к развитию обструктивной
- 101. Лабораторные данные Для хронического легочного сердца характерны: эритроцитоз, высокое содержание гемоглобина, замедленная СОЭ, повышенная склонность к
- 102. Лечение и профилактика. Больные с острым ЛС подлежат экстренной госпитализации, так как эффективное лечение, предотвращающее смертельный
- 103. Целесообразна госпитализация больных в многопрофильную больницу, где при необходимости может быть произведено срочное оперативное вмешательство, например,
- 104. Лечение и вторичная профилактика подострого и хронического ЛС направлены на основное заболевание и механизмы развития легочной
- 105. Этиологическая терапия. Основные направления: - лечение основного заболевания, - дыхательной недостаточности, - правожелудочковой сердечной недостаточности. При
- 106. Патогенетическая терапия занимает центральное место в комплексном лечении больных с подострым и хроническим ЛС. Она направлена
- 107. Применение бронхолитиков из класса β2-адреномиметиков при ЛС, особенно некомпенсированном, должно строго контролироваться, так как вызываемое ими
- 108. Симптоматическая терапия (на фоне этиологического и патогенетического лечения) необходима при декомпенсации ЛС в зависимости от степени
- 109. Как и при СН другого происхождения, применяют кальциевые блокаторы, нитраты и другие вазодилататоры, мочегонные средства и
- 110. Основные особенности использования гликозидов состоят в следующем: 1) предпочтение отдают препарату, который имеет больший коэффициент суточной
- 111. Основные особенности использования гликозидов состоят в следующем: 1) предпочтение отдают препарату, который имеет больший коэффициент суточной
- 112. 4) одновременное с коргликоном или строфантином введение β2-адреномиметиков, эуфиллина, кофеина, а также растворов препаратов кальция недопустимо;
- 113. Когда лечение гликозидами затруднено или невозможно, возрастает роль мочегонных средств. Выбор при дыхательной недостаточности оптимального мочегонного
- 114. Назначают или калийсберегающие мочегонные средства или фуросемид в сочетании со спиронолактоном, подбирая дозу и частоту применения
- 115. СПОНТАННЫЙ ПНЕВМОТОРАКС Спонтанный пневмоторакс - патологическое состояние, характеризующееся скоплением воздуха между висцеральной и париетальной плеврой, не
- 116. Этиология и патогенез К развитию идиопатического пневмоторакса приводит чаще всего ограниченная буллезная эмфизема, этиология которой неизвестна.
- 117. Основные причины симптоматического пневмоторакса: туберкулез легких (прорыв в плевральную полость расположенных около плевры казеозных очагов или
- 118. Классификация (Н. В. Пугов, 1984) I. По происхождению: 1. Первичный (идиопатический). 2. Симптоматический. II. По распространенности:
- 119. Тотальным называется пневмоторакс при отсутствии плевральных сращений (независимо от степени спадения легкого), частичным (парциальным) - при
- 120. Возможно формирование напряженного пневмоторакса (с положительным давлением в плевральной полости). Этот вид пневмоторакса возникает при действии
- 121. Клиническая картина Спонтанный пневмоторакс чаще развивается у молодых мужчин высокого роста в возрасте 20-40 лет. В
- 122. У 20% больных спонтанный пневмоторакс может начинаться атипично, постепенно, малозаметно для больного. При этом боль и
- 123. Осмотр и физикальное исследование легких выявляют классические клинические симптомы пневмоторакса: вынужденное положение больного (сидячее, полусидячее), больной
- 124. Инструментальные исследования Рентгенография легких выявляет характерные изменения на стороне поражения: участок просветления, лишенный легочного рисунка, расположенный
- 126. Скачать презентацию



















































































































 Всероссийская Акция Здоровое питание - активное долголетие в рамках движения Сделаем вместе
Всероссийская Акция Здоровое питание - активное долголетие в рамках движения Сделаем вместе Столбняк. Источник инфекции
Столбняк. Источник инфекции Острый и хронический холецистит. Осложнения острого холецистита
Острый и хронический холецистит. Осложнения острого холецистита Структуры желчевыводящих путей
Структуры желчевыводящих путей Родовой травматизм (разрывы матки)
Родовой травматизм (разрывы матки) Новый взгляд на проблему артериальной гипертензий у детей и подростков
Новый взгляд на проблему артериальной гипертензий у детей и подростков Опухоли: причины, классификация
Опухоли: причины, классификация Әйел репродуктивті жүйесінің құрылуы және дамуы. Етеккір циклінің нейроэндокринді реттелуі
Әйел репродуктивті жүйесінің құрылуы және дамуы. Етеккір циклінің нейроэндокринді реттелуі Пиелонефрит ауруының алдын - алу
Пиелонефрит ауруының алдын - алу Аттестационная работа. Методическая разработка проекта Неправильное питание
Аттестационная работа. Методическая разработка проекта Неправильное питание Геморрагическая лихорадка с почечным синдромом 59
Геморрагическая лихорадка с почечным синдромом 59 3 класс. Гидролазы
3 класс. Гидролазы Патофизиология дыхания
Патофизиология дыхания Типичные ошибки в работе СМП
Типичные ошибки в работе СМП Технические приемы, используемые в анестезиологической практике
Технические приемы, используемые в анестезиологической практике ЭКГ4
ЭКГ4 Милдронат. История
Милдронат. История Принципы лечения острых отравлений
Принципы лечения острых отравлений Тыныс жеткіліксіздігі
Тыныс жеткіліксіздігі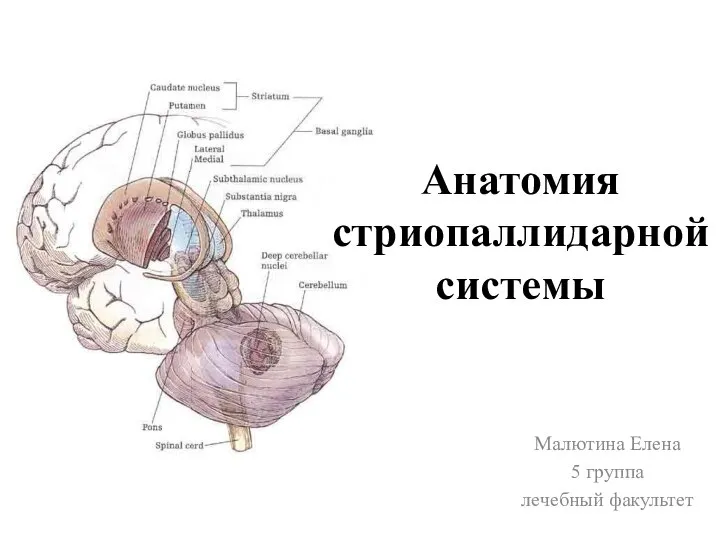 Анатомия стриопаллидарной системы
Анатомия стриопаллидарной системы Мукоидное набухание
Мукоидное набухание Интенсивная терапия HELLP-синдрома
Интенсивная терапия HELLP-синдрома Физикальное исследование больных с заболеваниями сердечно-сосудистой системы
Физикальное исследование больных с заболеваниями сердечно-сосудистой системы Клиническая симптоматика и лечение сахарного диабета 2 типа
Клиническая симптоматика и лечение сахарного диабета 2 типа Современные аспекты терапии остеоартроза и остеохондроза
Современные аспекты терапии остеоартроза и остеохондроза Топ – ұжым және тұлға психологиясы
Топ – ұжым және тұлға психологиясы Тепловой удар. Причины, признаки, оказание обходимой помощи
Тепловой удар. Причины, признаки, оказание обходимой помощи Анатомо-физиологические особенности нервной системы у пожилых людей
Анатомо-физиологические особенности нервной системы у пожилых людей