Содержание
- 2. Характеристика нормального менструального циклу Тривалість циклу 28 ± 7 днів Тривалість менструальної кровотечі 4 ± 2
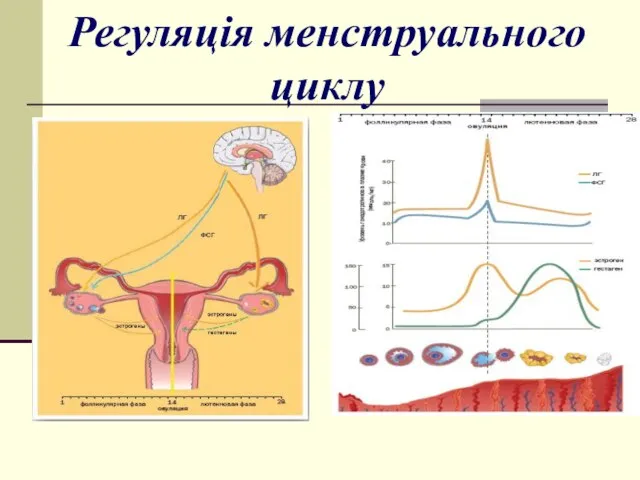
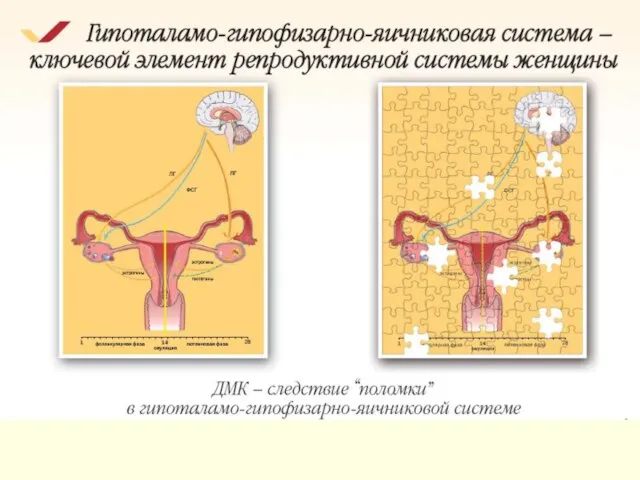
- 3. Регуляція менструального циклу
- 5. ТЕРМІНОЛОГІЯ Опсоменорея – інтервал між місячними більше 35 днів; Пройоменорея - інтервал між місячними менше 21
- 6. Часто для визначення маткових кровотеч використовується термін “аномальні маткові кровотечі”, під яким розуміється наявність кров’янистих виділень
- 7. КЛАСИФІКАЦІЯ АМК: органічні кровотечі, пов’язані з патологією матки (міома, аденоміоз), яйників (гормонопродукуючі пухлини), або системними захворюваннями
- 8. АМЕНОРЕЯ Це відсутність менструації на протязі 6-и місяців і більше. Розрізняють: патологічну фізіологічну псевдоаменорею (криптоменорею), коли
- 9. первинною: відсутність менструації у дівчаток 15-16 років вторинною: припинення менструації після встановлення менструальної функції. Аменорея буває
- 10. В залежності від рівня ураження розрізняють : гіпоталамічну, гіпофізарну, яйникову і маткову форми. КЛІНІЧНА КЛАСИФІКАЦІЯ ПЕРВИННОЇ
- 11. ЯЙНИКОВА АМЕНОРЕЯ – неповноцінність гонад. Типова форма дизгенезії гонад або синдром Шерешевського-Тернера (каріотип 45Х) Стерта форма
- 12. При вираженій недостатності переважають симптоми затримки статевого дозрівання, підвищений рівень ФСГ. У пацієнток з дизгенезією гонад
- 13. При даних видах будова яйників нагадує таку як при менопаузі (зменшення розмірів, числа фолікулів або їх
- 14. ЦЕНТРАЛЬНІ ФОРМИ АМЕНОРЕЇ Функціональні порушення Причини: неповноцінне харчування, хронічні інфекції, інтоксикації, захворювання нирок, печінки, анемії та
- 15. Вторинна аменорея ТРАВМАТИЧНІ ПОШКОДЖЕННЯ І ЗАХВОРЮВАННЯ ШИЙКИ І ТІЛА МАТКИ Атрезія цервікального каналу Внутрішньоматкові синехії (синдром
- 16. Центральні форми аменореї Пухлини гіпоталамо-гіпофізірної локалізації Черепно-мозкові травми та променеве ураження Синдром Шихана Спадкові дефекти синтезу
- 17. Синдром виснажених яйників - передчасна менопауза до 40 років, причиною може бути яйникова недостатність внаслідок аутоімунного
- 18. Дисфункціональна маткова кровотеча (ДМК) Татарчук Т.Ф., Булавенко О.В., Бодрягова О.И.»Клинико-патогенетические варианты, диагностика и лечение дисфункциональных маточных
- 19. Поширеність ДМК від 12% до 30% жінок репродуктивного віку 40-60% жінок пременопаузального віку Professional Guide to
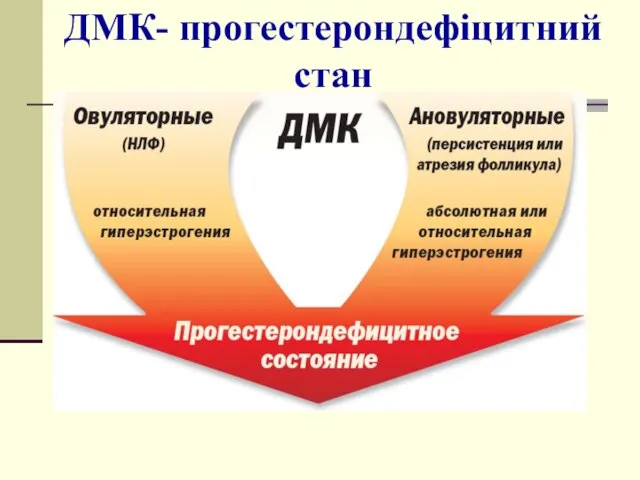
- 20. Овуляторні кровотечі: - недостатність жовтого тіла - персистенція жовтого тіла Ановуляторні кровотечі: - персистенція фолікула (metropathia
- 21. Ановуляторні кровотечі - естрогенні кровотечі відміни (після втручань на яєчниках, у тому числі після оваріоектомії; після
- 22. Класифікація ДМК За віком ювенільні кровотечі репродуктивного віку клімактеричні кровотечі
- 23. Овуляторні кровотечі, спричинені недостатністю жовтого тіла Рясні кровотечі на фоні вкорочення (рідко подовження) МЦ Скудні кровянисті
- 24. Ановуляторні маткові кровотечі нерегулярний цикл, затримка наступної менструації від декілька днів до місяців монофазна базальна температура
- 25. Ановуляторні кровотечі Персистенція фолікула (абсолютна гіперестрогенія) Один або декілька фолікулів дозрівають до певної стадії зрілості, але
- 26. ДМК- прогестерондефіцитний стан
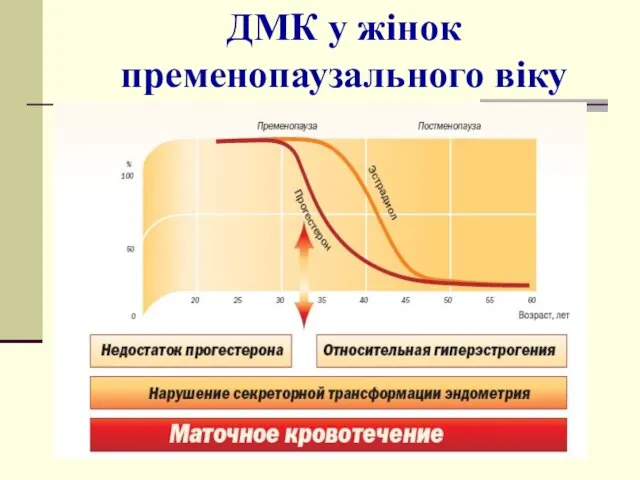
- 27. ДМК у жінок пременопаузального віку
- 28. I етап. Гемостаз Хірургічний гемостаз Симптоматична(негормональна)гемостатична терапія – амінокапронова кислота по 3г 3-5 раз на добу,транексамова
- 29. II етап. Протирецидивна гормональна терапія Овуляторні ДМК (ДМК на фоні НЛФ) терапія гестагенами селективної дії в
- 30. II етап. Протирецидивна гормональна терапія Ановуляторні ДМК (при гіперестрогенії та проліферативних змінах ендометрію) терапія гестагенами селективної
- 31. Нейроендокринні синдроми – це синдроми, обумовлені порушенням функції яєчників та наднирників Синдром полікистозних яйників Адреногенітальний синдром
- 32. Всі ці синдроми об’єднуються клінічними проявами гіперандрогенії: порушення менструального циклу по типу гіпоменструального синдрому (від олігоменореї
- 33. Синдром полікистозних ячників – патологія структури та функції яєчників, основними критеріями якого є хронічна ановуляція та
- 34. Структурні зміни яєчників: двобічне збільшення розмірів яєчників в 2-6 раз гіперплазія строми гіперплазія клітин теки з
- 35. Клінічна картина: порушення менструального циклу по типу олігоаменореї (порушення циклу розпочинаються з пубертатного періоду та не
- 36. Інсулінорезистентність та компенсаторна гіперінсулінемія – порушення вуглеводного та жирового обміну по діабетоїдному типу. Дисліпідемія з переважанням
- 37. Діагностика: трансвагінальна УЗД гормональна характеристика: підвищення рівня ЛГ, збільшення співвідношення ЛГ/ФСГ, збільшення рівня вільного та загального
- 38. нормалізація маси тіла медикаментозне лікування метаболічних порушень стимуляція овуляції( в т.ч. хірургічний метод стимуляції овуляції) лікування
- 39. АДРЕНОГЕНІТАЛЬНИЙ СИНДРОМ (вродженна дисфункція кори наднирників) – основним патогенетичним механізмом є вроджений дефіцит ферменту С21- гідроксилази,
- 40. Класична форма вродженого адреногенітального синдрому – внутріутробно з початком гормональної функції наднирників – 9-10 неділя. порушується
- 41. – дефіцит гормону проявляється у період адренархе – за 2-3 роки до менархе. Клініка: пізнє менархе
- 42. на другому десятку життя (часто після викидня, медичного аборту) порушення ОМЦ з затримками та олігоменореєю незначний
- 43. Лікування: глюкокортикоїди, стимуляція овуляції, підтримка другої фази прогестероном КОК
- 44. НЕЙРОЕНДОКРИННО-ОБМІННИЙ СИНДРОМ це порушення гормональної функції наднирників та яєчників на фоні діенцефальної симптоматики та прогресуючого ожиріння
- 45. Клініка : діенцефальна симптоматика: порушення сну, апетиту, спрага, головокружіння, головні болі, гіпертензія порушення менструального циклу (вторинне
- 46. КЛІНІКА: Рівні ЛГ та ФСГ в нормі, підвищений рівень інсуліну,тестостерону та ДЕА-С і 17-КС (це призводить
- 47. Клінічна картина подібна до рідкісного захворювання – стромальний текаматоз яєчників – (для нього характерні рецидивуючі гіперпластичні
- 48. ПЕРЕДМЕНСТРУАЛЬНИЙ СИНДРОМ характеризується патологічним симптомокомплексом, що проявляється нейропсихічними, вегетативно–судинними та обмінно-ендокринними порушеннями у другій фазі ОМЦ.
- 49. ФОРМИ ПМС: Нейропсихічна (емоційна лабільність, подразливість, плаксивість, безсоння, втома, депресивні розлади) Набрякова (набряки обличчя, мастодінія, зуд,
- 50. Лікування: психотерапія, седативна терапія, антигістамінні середники, нейропротективні препарати, верошпірон, простогландини, гормонотерапія – КОК.
- 51. ПОСТКАСТРАЦІЙНИЙ СИНДРОМ – комплекс вегетативно-судинних, нейроендокринних та нейропсихічних синдромів, що виникають після тотальної та субтотальної оваріоектомії
- 52. КЛІМАКТЕРІЙ – це фізіологічний перехідний період в житті жінки, на протязі якого на фоні вікових змін
- 53. ФАЗИ КЛІМАКТЕРІЮ Перехідний період Менопауза – дата останньої менструації Перименопауза – включає пременопаузу та один рік
- 54. Нейровегетативних Психоемоційних Остеопорозу Серцево-судинних захворювань Онкологічних захворювань Ендокринно-обмінних Клімактерій (від грецького слова climacter — східці драбини)
- 55. ПЕРІОДИ КЛІМАКТЕРІЮ ТА йОГО ПРОЯВИ
- 56. 35 Фізіологічний, тривалий процес Перехід від статевої зрілості до припинення генеративної функції (спочатку дітородної, а потім
- 57. 35 Характеристики клімактеричного синдрому Нейровегетативні розлади: Припливи жару Пітливість Лабільність АТ Тахікардія, екстрасистолія Запаморочення Психоемоційні розлади:
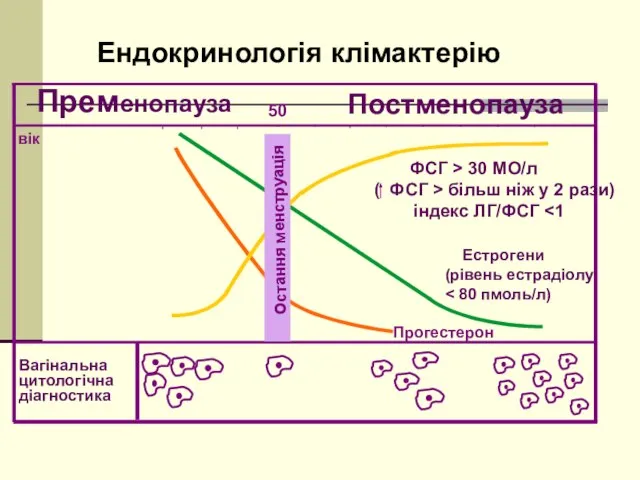
- 58. вік Прогестерон Остання менструація 50 Пременопауза Постменопауза ФСГ > 30 МО/л ( ФСГ > більш ніж
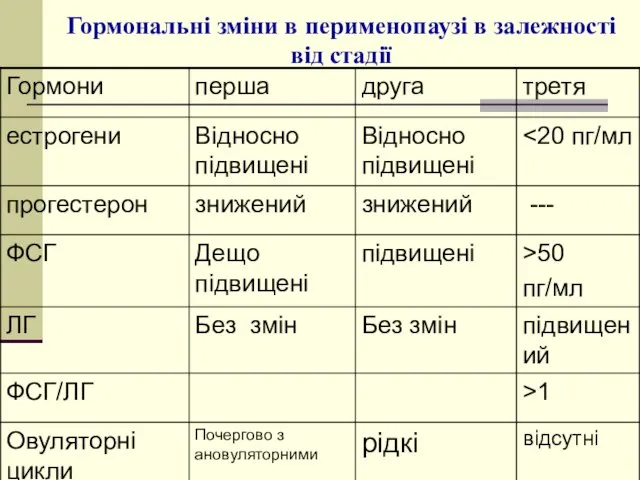
- 59. Гормональні зміни в перименопаузі в залежності від стадії
- 60. Прискорення процесів атрезії фолікулів Збільшення частоти хромосомних аномалій в яйцеклітинах Зниження та припинення фертильності Прогресуюче зниження
- 61. ГОРМОНАЛЬНІ КРИТЕРІЇ ПЕРИМЕНОПАУЗИ Низький рівень естрадіолу ( Високий вміст ФСГ, індекс ФСГ/ЛГ більше 1 Величина співвідношення
- 62. Сучасні підходи до терапії менопаузальних розладів Своєчасність призначення ГТ (протекторна дія й післядія): Серцево-судинна система Кістково-м'язовий
- 63. Сучасні принципи гормонотерапії менопаузальних розладів Використання «натуральних» естрогенів: 17β-естрадіол; естрадіолу валерат; естріол Індивідуальний підбір дози і
- 64. Обов'язкова наявність прогестину не менше 10-12 днів на цикл при циклічному режимі і не менше 12
- 65. РЕЖИМИ ЗАМІСНОЇ ГОРМОНАЛЬНОЇ ТЕРАПІЇ МОНОТЕРАПІЯ (використання одного стероїду) – можна призначати тільки після тотальної гістеректомії, якщо
- 66. Циклічний режим ЗГТ використовують в перименопаузі та в ранній постменопаузі ( при згоді жінки на менструальноподібні
- 68. Скачать презентацию



























































 Өлім және оның белгілері. Танатогенез. Өлімнен кейінгі өзгерістер
Өлім және оның белгілері. Танатогенез. Өлімнен кейінгі өзгерістер Основные клинические синдромы болезней почек
Основные клинические синдромы болезней почек Балалардың стоматологиялық ауруларын функциональды диагностикалау әдістері
Балалардың стоматологиялық ауруларын функциональды диагностикалау әдістері Жедел бүйрек жетіспеушілігінің клиникалық көрінісі
Жедел бүйрек жетіспеушілігінің клиникалық көрінісі Глубокий кариес
Глубокий кариес Metabolic disorders in acute hypoxia
Metabolic disorders in acute hypoxia Особенности консультирования обсессивных личностей
Особенности консультирования обсессивных личностей Методы микробиологической диагностики
Методы микробиологической диагностики Источники питания недоношенных детей. Режимы кормления
Источники питания недоношенных детей. Режимы кормления Особенности консультирования лиц с повышенной тревожностью
Особенности консультирования лиц с повышенной тревожностью Классификация и диагностика анемий
Классификация и диагностика анемий Лизосомные патологии. Болезни Гоше, Помпе и другие
Лизосомные патологии. Болезни Гоше, Помпе и другие Сепсис. Группа риска
Сепсис. Группа риска Роль семьи в воспитании ребенка с ДЦП
Роль семьи в воспитании ребенка с ДЦП Эпилепсия және құрыспалы ұстамалар
Эпилепсия және құрыспалы ұстамалар Стандартные меры предосторожности (СМП). Основная концепция СМП. Транзиторная и резидентная микрофлора
Стандартные меры предосторожности (СМП). Основная концепция СМП. Транзиторная и резидентная микрофлора Оценка осморегулирующей деятельности почек
Оценка осморегулирующей деятельности почек Аменорея, нейроэндокринные синдромы
Аменорея, нейроэндокринные синдромы Основы кишечного шва
Основы кишечного шва Патогенные микроорганизмы, пищевые инфекции и отравления, и их профилактика
Патогенные микроорганизмы, пищевые инфекции и отравления, и их профилактика Педагогическая психология
Педагогическая психология Эндометриоз. Таралу жиілігі мен ерекшеліктері. Клиникасы. Диагностикасы. Морфологиялық верификациясы
Эндометриоз. Таралу жиілігі мен ерекшеліктері. Клиникасы. Диагностикасы. Морфологиялық верификациясы Причины детской инвалидности
Причины детской инвалидности Первый интерактивный музей эмоционального интеллекта «Долина Монсиков»
Первый интерактивный музей эмоционального интеллекта «Долина Монсиков» Стандартные операционные процедуры
Стандартные операционные процедуры Средства, влияющие на функции органов пищеварения. Для специальности ветеринария
Средства, влияющие на функции органов пищеварения. Для специальности ветеринария Ведение политравмы по системе ATLS
Ведение политравмы по системе ATLS Изменения в эндокринной системе в послеродовом периоде
Изменения в эндокринной системе в послеродовом периоде