Содержание
- 2. Это типовой патологический процесс1, проявляющий наивысшую концентрацию функциональных возможностей организма, направленных на сохранение его живого существования
- 3. Определение шока Шок – описательный термин, которым клиницисты называют синдром характеризующийся длительной прострацией и гипотермией. Это
- 4. Шок - это неспецифический фазово-протекающий прогрессирующий клинический синдром Он характеризуется: - снижением его жизнедеятельности; - недостаточной
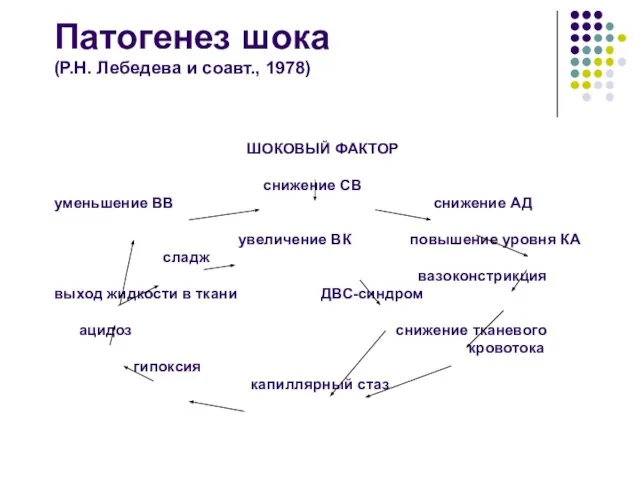
- 5. Патогенез шока (Р.Н. Лебедева и соавт., 1978) ШОКОВЫЙ ФАКТОР снижение СВ уменьшение ВВ снижение АД увеличение
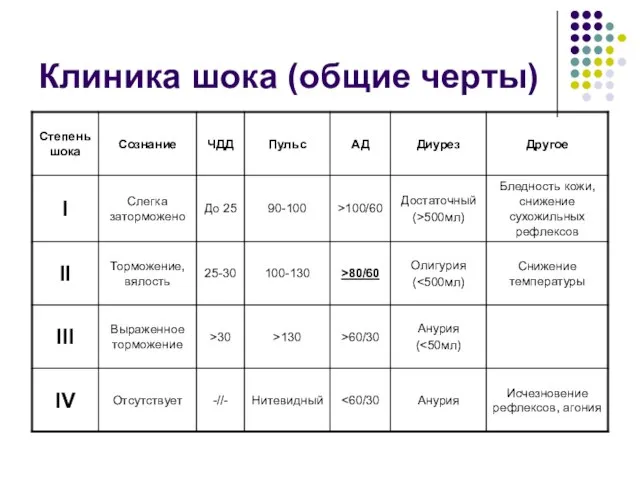
- 6. Клиника шока (общие черты)
- 7. Классификация шоковых состояний Гиповолемический шок (геморрагический, травматический, ожоговый, дегидратационный) Кардиогенный шок Сосудистый или вазогенный шок (септический,
- 8. Клинические особенности различных форм шока Травматический. Не имеет. Геморрагический. Низкое ЦВД. Гемодилюция. Ожоговый. Длительная эректильная фаза,
- 9. Стандартный мониторинг при шоке: Пульс на сонных и лучевых артериях, ЧСС, АД, ЦВД, ЧДД, почасовой диурез,
- 10. Клиническая оценка периферической гемодинамики Акроцианоз на фоне бледности кожных покровов Температура кожи Реперфузия ногтевого ложа /
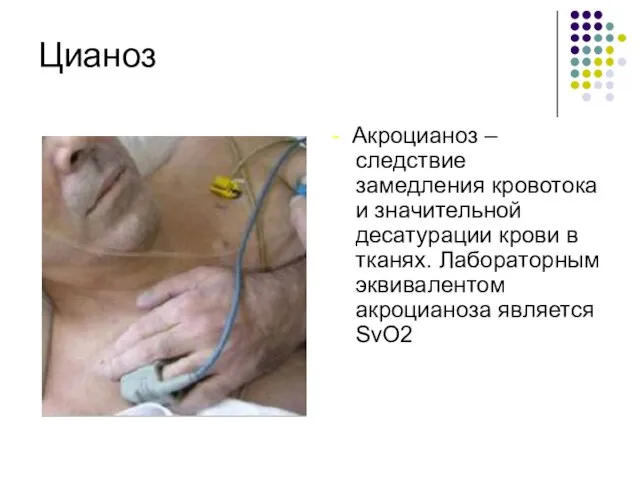
- 11. Цианоз - Акроцианоз – следствие замедления кровотока и значительной десатурации крови в тканях. Лабораторным эквивалентом акроцианоза
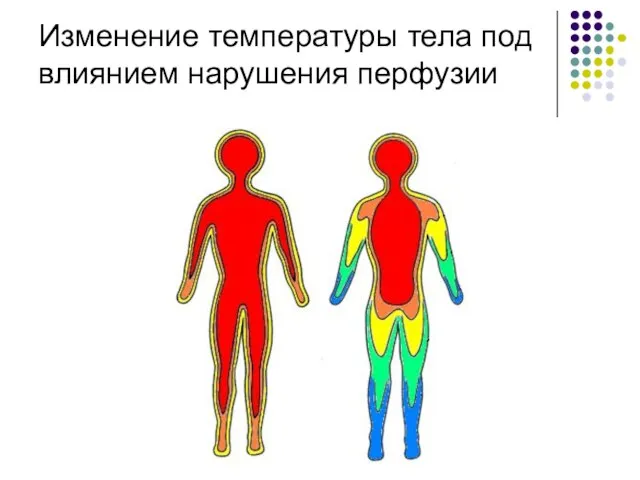
- 12. Изменение температуры тела под влиянием нарушения перфузии
- 13. Реперфузия ногтевого ложа После давления на ногтевую пластинку первого пальца кисти в течение 5 секунд реперфузия
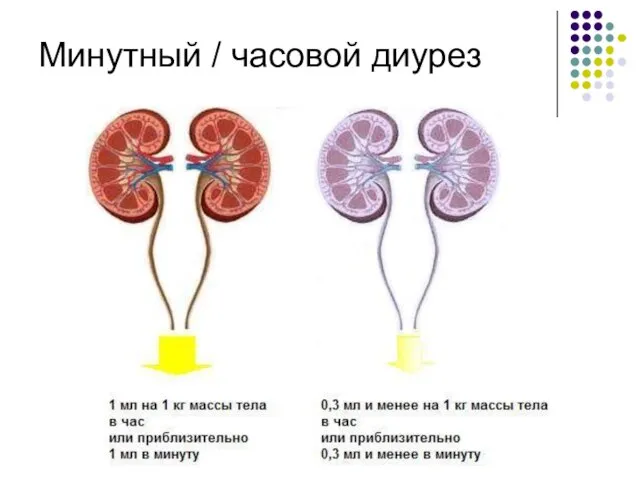
- 14. Минутный / часовой диурез
- 15. Другие признаки нарушения кислородного статуса тканей Повышение концентрации молочной кислоты в крови (лактацидемия). Нормальная концентрация молочной
- 16. Оценка центральной гемодинамики Пульс Артериальное давление (систолическое, диастолическое, пульсовое, среднее) Центральное венозное давление Минутный объем кровообращения
- 17. Классификация КШ Исходя из особенностей возникновения шока, его клинической картины и эффективности лечения, выделяются следующие его
- 18. Лечение КШ Основная цель лечения – поддержание сердечного выброса на уровне, обеспечивающем основные потребности организма, и
- 19. Принципы лечения КШ механическую поддержку кровообращения реперфузию коронарных артерий оперативные вмешательства использование нейролептаналгезии.
- 20. Основные поддерживающие мероприятия обезболивание, искусственная оксигенация и (или) вентиляция, седация, коррекция метаболического ацидоза и (или) гиповолемии),
- 21. Так, при рефлекторном шоке на первом месте стоит полноценное обезболивание, при аритмическом — нормализация частоты сердечных
- 22. Неотложную помощь необходимо осуществлять по этапам, быстро переходя к следующему этапу при неэффективности предыдущего. 1 При
- 23. 2. При отсутствии признаков высокого ЦВД и влажных хрипов в легких (особенно у пациентов с гиповолемией
- 24. Гиповолемический шок Развивается от пропорциональной утраты всех компонентов крови Ведущий фактор расстройства кровообращения – гиповолемия Факторы
- 25. Лечение гиповолемического шока Восстановление ОЦК - восстановление центральной гемодинамики (полиглюкин или производные ГЭК 400-1200 мл +
- 26. Сосудистый шок (на примере септического) По механизму – практически чистый дистрибутивный шок, но часто накладывается на
- 28. Скачать презентацию




















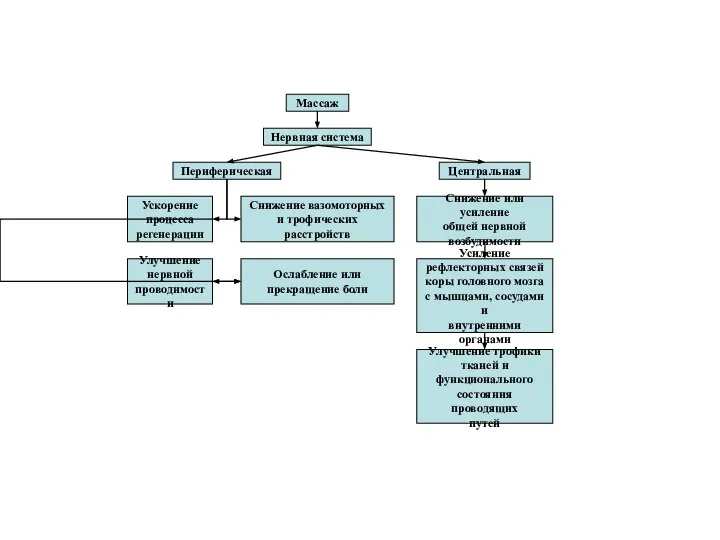 Влияние массажа на организм
Влияние массажа на организм Хроническая обструктивная болезнь легких ХОБЛ
Хроническая обструктивная болезнь легких ХОБЛ Сүйек және тіс тіндерінің ақуыздары және басқа органикалық қосылыстары
Сүйек және тіс тіндерінің ақуыздары және басқа органикалық қосылыстары Синдром раздраженного кишечника
Синдром раздраженного кишечника Гемолитическая желтуха новорожденных
Гемолитическая желтуха новорожденных Как информационные технологии помогают в подборе и контроле терапии гемофилии А
Как информационные технологии помогают в подборе и контроле терапии гемофилии А Абсцесс головного мозга
Абсцесс головного мозга Портальная гипертензия
Портальная гипертензия Воспаление в организме. (Лекция 4-5)
Воспаление в организме. (Лекция 4-5) Порядок оказания первой помощи в случаях падения с высоты при сохранении сознания
Порядок оказания первой помощи в случаях падения с высоты при сохранении сознания Психология смысла. Природа, строение и динамика смысловой реальности
Психология смысла. Природа, строение и динамика смысловой реальности Особенности подросткового возраста
Особенности подросткового возраста Біохімічний аналіз крові (основні показники)
Біохімічний аналіз крові (основні показники) Сальмонеллез. Пищевые токсикоинфекции. Ботулизм
Сальмонеллез. Пищевые токсикоинфекции. Ботулизм Теория «человеческих отношений»
Теория «человеческих отношений» Өкпенің жедел жетіспеушілігі кезінде қолданылатын заттар
Өкпенің жедел жетіспеушілігі кезінде қолданылатын заттар IgA нефропатия. Этиологиясы
IgA нефропатия. Этиологиясы Основы топографической анатомии
Основы топографической анатомии Психологияның негізгі зерттеу әдістері
Психологияның негізгі зерттеу әдістері Вирус Эбола
Вирус Эбола Первоочередные мероприятия первой помощи
Первоочередные мероприятия первой помощи Идиопатический легочный фиброз
Идиопатический легочный фиброз Синдром Корнелии де Ланге (синдром Брахмана-Ланге) (амстердамская карликовость)
Синдром Корнелии де Ланге (синдром Брахмана-Ланге) (амстердамская карликовость) Лабораторная диагностика ВИЧ-инфекции
Лабораторная диагностика ВИЧ-инфекции Жұқпалы аурулар әсерінен болатын АҚШҚдағы өзгерістер
Жұқпалы аурулар әсерінен болатын АҚШҚдағы өзгерістер Образовательный рынок по специальности рентгенология
Образовательный рынок по специальности рентгенология Рекомендации по поддержанию здорового образа жизни
Рекомендации по поддержанию здорового образа жизни Лимфатическая система
Лимфатическая система