Содержание
- 2. Определение Трофобластическая болезнь-группа пролиферативных заболеваний трофобласта (доброкачественных и злокачественных новообразований) с утратой его функции ,развивающиеся как
- 3. Частота 2:100 000 беременностей
- 4. Факторы риска Возраст старше 40 лет Самопроизвольное прерывание беременности Привычное невынашивание в анамнезе Хр.эндометрит
- 5. Патогенез теории Пролиферативные Вирусные Воспалительные Андрогенеза Иммунологическая Гиперпродукции гиалурониазы Гипопротеинемическая
- 6. Трофобластическая болезнь (трофобластические опухоли,трофобластические неоплазии: простой пузырный занос(полный и частичный) (ПЗ) инвазивный пузырный занос(ИПЗ) хориокарцинома(ХК) опухоль
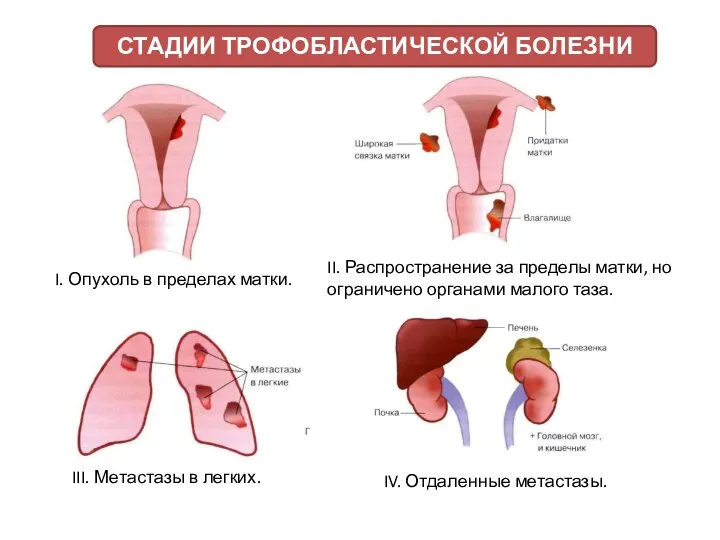
- 7. КЛАССИФИКАЦИЯ ТРОФОБЛАСТИЧЕСКИХ БОЛЕЗНЕЙ ПО СТАДИЯМ (ВОЗ, 1976 г)
- 8. I. Опухоль в пределах матки. II. Распространение за пределы матки, но ограничено органами малого таза. III.
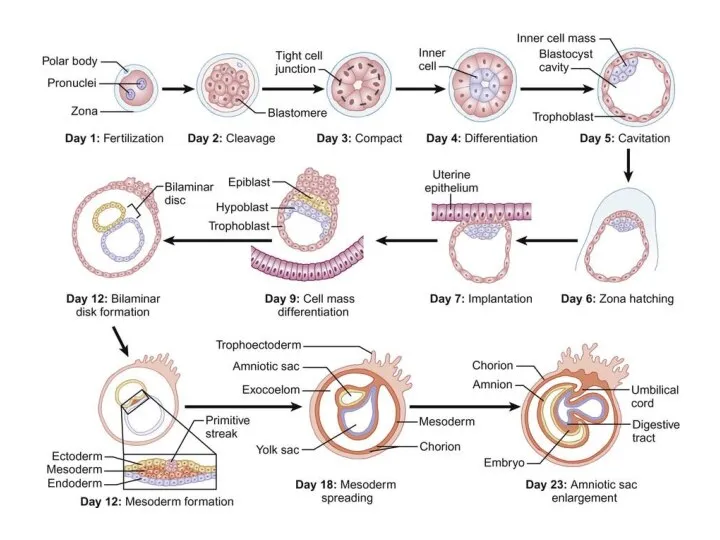
- 9. Трофобласт - наружный слой клеток зародышей млекопитающих, обособляющийся на стадии бластоцисты и обеспечивающий поступление питательных веществ
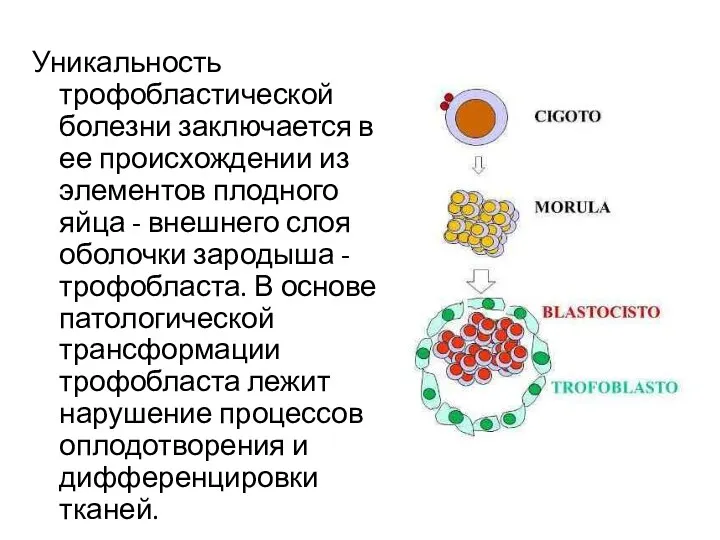
- 10. Уникальность трофобластической болезни заключается в ее происхождении из элементов плодного яйца - внешнего слоя оболочки зародыша
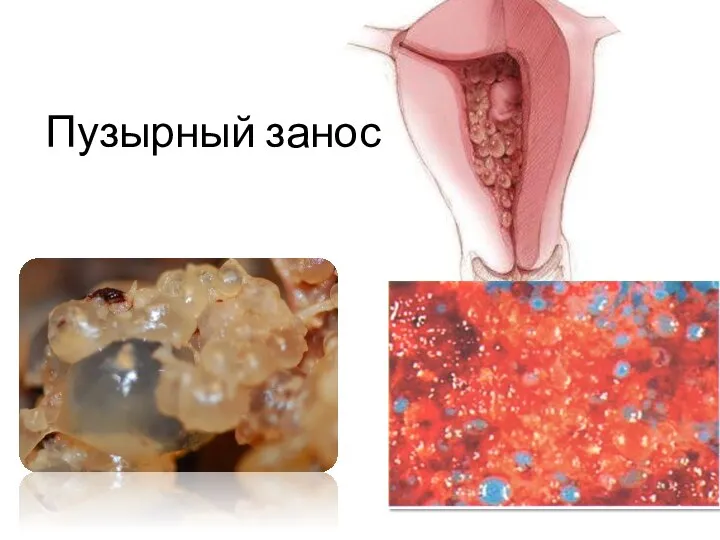
- 12. Пузырный занос
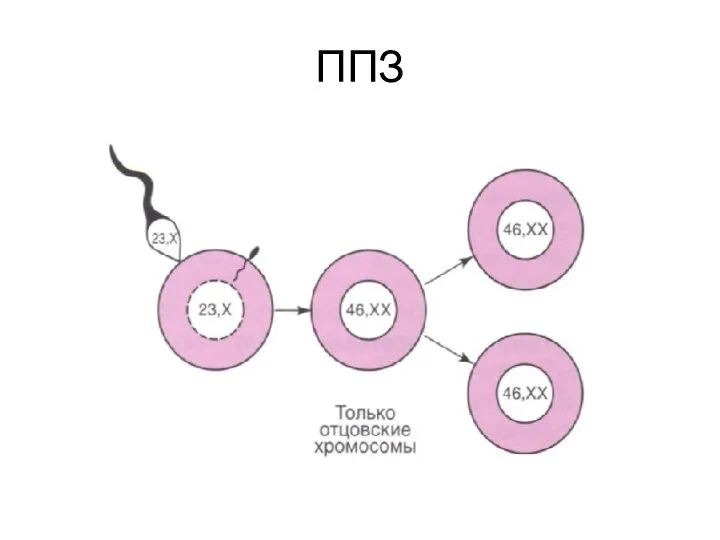
- 13. Хромосомные основы развития пузырного заноса Полный пузырный занос: один сперматозоид (с гаплоидным набором хромосом) оплодотворяет «пустую»
- 14. ППЗ
- 15. ПОЛНЫЙ ПУЗЫРНЫЙ ЗАНОС: - диплоидный хромосомный набор (46 ХХ), обе хромосомы отцовские; - отсутствуют признаки зародышевого
- 16. Диагностика ЖАЛОБЫ: - задержка менструации (женщина считает себя беременной); - маточные кровотечения (после 2-3 недель задержки)
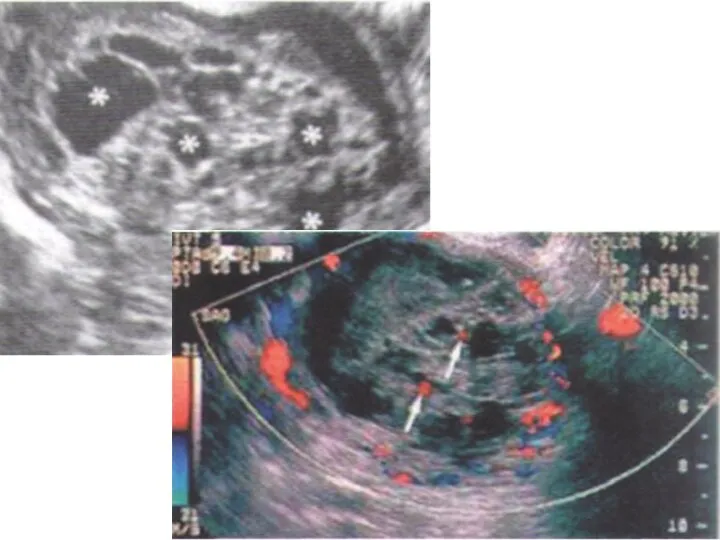
- 17. 1. УЗИ (100% диагностическая ценность) : увеличение размеров матки, отсутствие плода, наличие гомогенной мелкокистозной ткани, лютеиновые
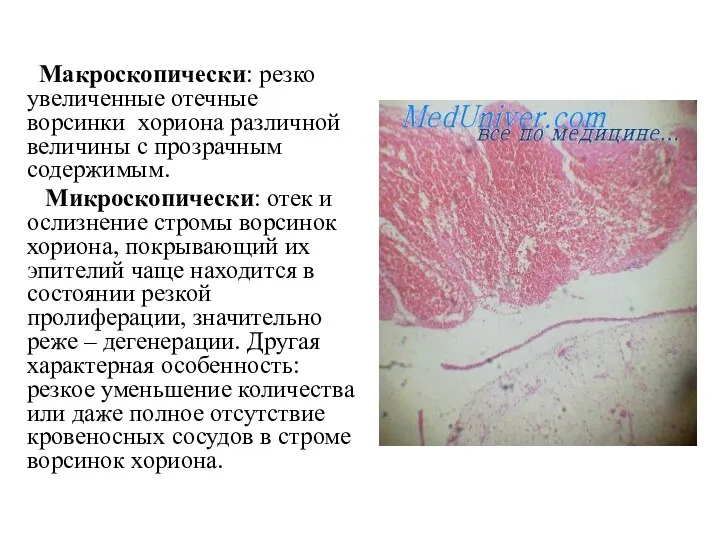
- 18. Макроскопически: резко увеличенные отечные ворсинки хориона различной величины с прозрачным содержимым. Микроскопически: отек и ослизнение стромы
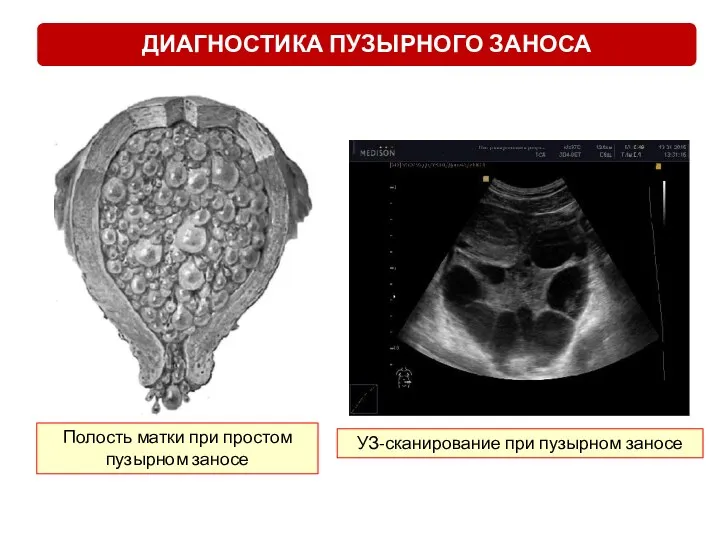
- 19. Полость матки при простом пузырном заносе УЗ-сканирование при пузырном заносе
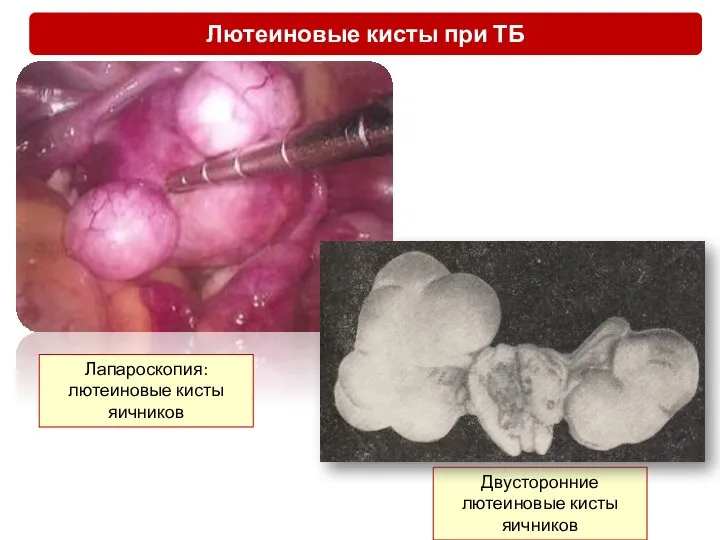
- 21. Двусторонние лютеиновые кисты яичников Лапароскопия: лютеиновые кисты яичников
- 22. УДАЛЕНИЕ ПУЗЫРНОГО ЗАНОСА. Методы: 1) выскабливание полости матки; 2) вакуум-аспирация; 3) пальцевое удаление с последующим выскабливанием;
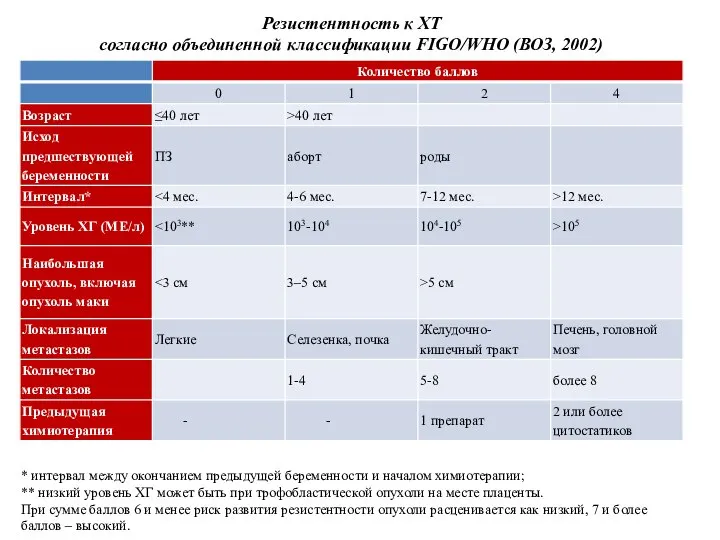
- 23. Резистентность к ХТ согласно объединенной классификации FIGO/WHO (ВОЗ, 2002) * интервал между окончанием предыдущей беременности и
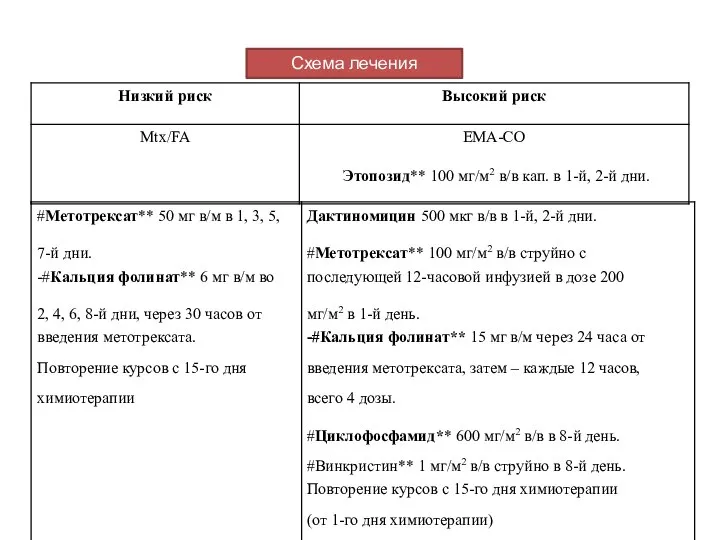
- 24. Схема лечения
- 25. Прекращение кровянистых выделений; Появление регулярных менструаций. Прогностически благоприятный признак Непрекращающиеся кровянистые выделения; Субинволюция матки; Стабилизация или
- 27. Злокачественные трофобластические опухоли (ЗТО) К злокачественным трофобластическим опухолям (ЗТО) относятся инвазивный пузырный занос хориокарцинома трофобластическая опухоль
- 28. Диагностика ЗТО Критерии диагноза ТО (рекомендации FIGO, 2000г.): плато или увеличение уровня бета–ХГ в сыворотке крови
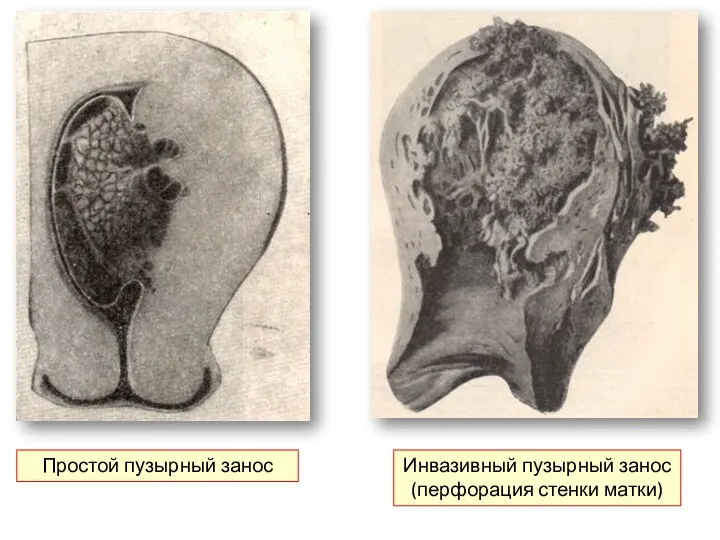
- 29. ИПЗ Инвазивный пузырный занос (ИПЗ) – это ПЗ с прорастанием миометрия, гиперплазией трофобласта и сохранением плацентарной
- 30. Простой пузырный занос Инвазивный пузырный занос (перфорация стенки матки)
- 31. Химиотерапия проводится по схемам. Хирургическое лечение – при профузном маточном кровотечении или угрозе разрушения стенки матки.
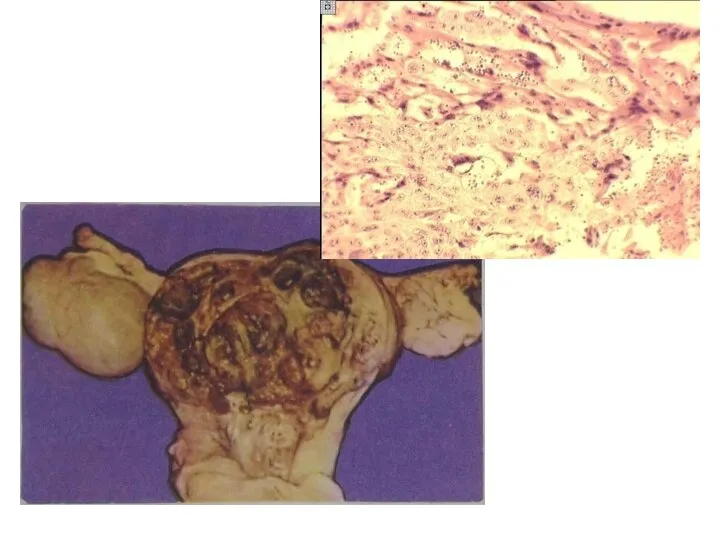
- 32. Хорионкарцинома ХК – злокачественная опухоль синевато-багрового цвета, имеет мягкую консистенцию и не содержит сосудов. Развивается чаще
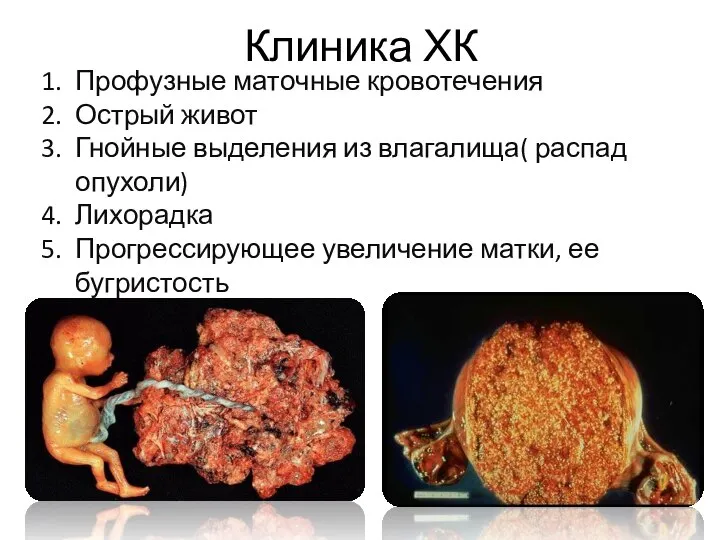
- 33. Клиника ХК Профузные маточные кровотечения Острый живот Гнойные выделения из влагалища( распад опухоли) Лихорадка Прогрессирующее увеличение
- 34. Диагностика ХК Анамнез. Общий осмотр. Гинекологическое исследование. Определение уровня ХГЧ в крови. Трофобластического бета-глобулин сыворотки. Гистологическое
- 35. ДИАГНОСТИКА ХОРИОНКАРЦИНОМЫ Анамнез: - повторные продолжительные маточные кровотечения, развивающиеся после пузырного заноса или аборта и носящие
- 36. ГИНЕКОЛОГИЧЕСКОЕ ИССЛЕДОВАНИЕ: - цианоз слизистой оболочки влагалища и шейки матки; - очаги хорионкарциномы влагалища в виде
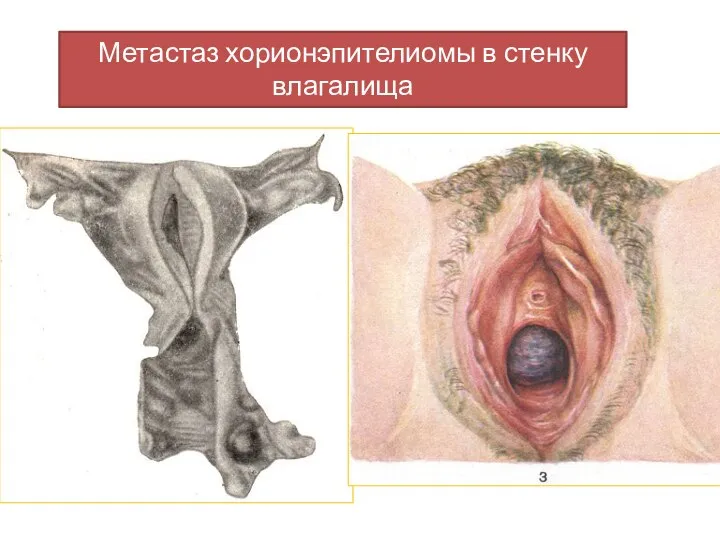
- 37. Метастаз хорионэпителиомы в стенку влагалища
- 38. 1. Определение уровня ХГЧ крови. Критерии: - плато или увеличение концентрации ХГЧ после удаления пузырного заноса
- 39. Соскоб из полости матки. Особенности: - трудность пат.анатомического заключения; -при интрамуральном расположении хорионкарциномы может не быть
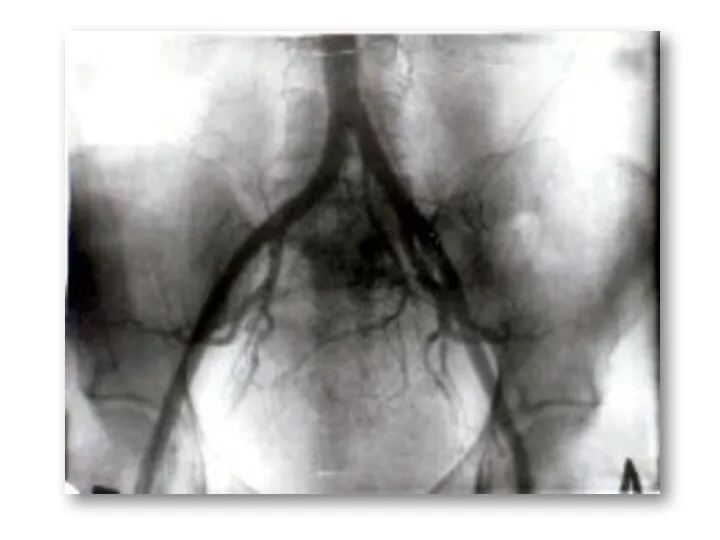
- 41. Предусматривает рентгенографию органов малого таза после предварительного введения в бедренную артерию водного рентгенконтрастного вещества (урографин, верографин).
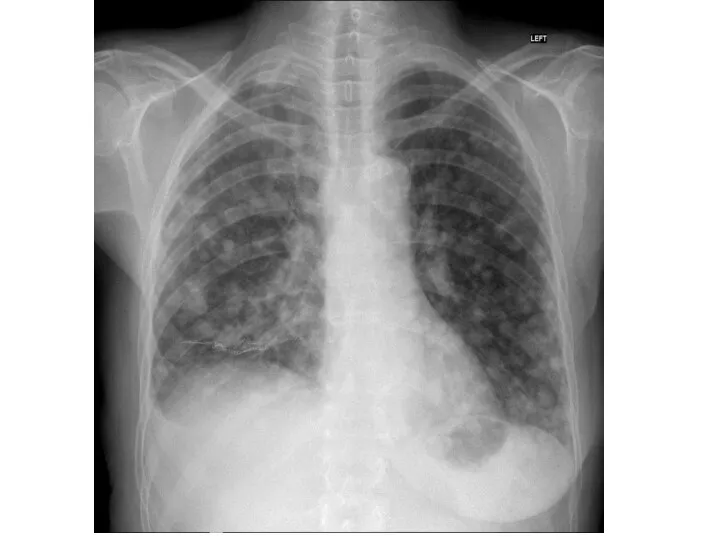
- 43. Проводится с целью диагностики метастазов, выбора метода лечения и контроля динамики лечения, определения прогноза. Метастазы хорионкарциномы
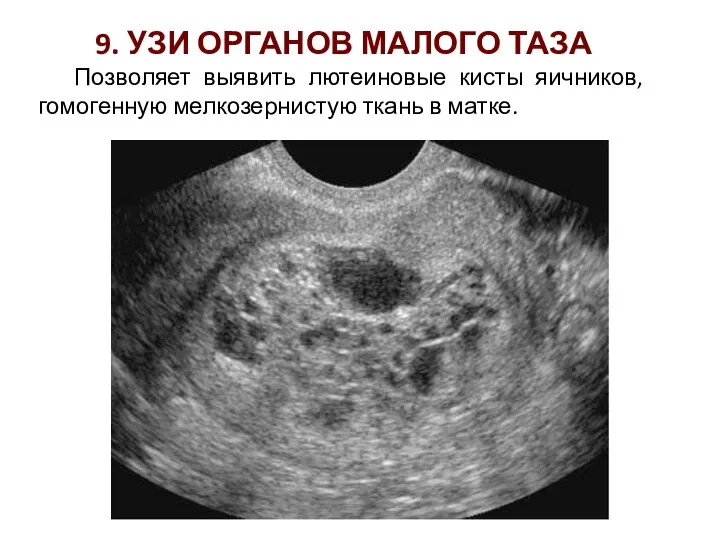
- 45. 9. УЗИ ОРГАНОВ МАЛОГО ТАЗА Позволяет выявить лютеиновые кисты яичников, гомогенную мелкозернистую ткань в матке.
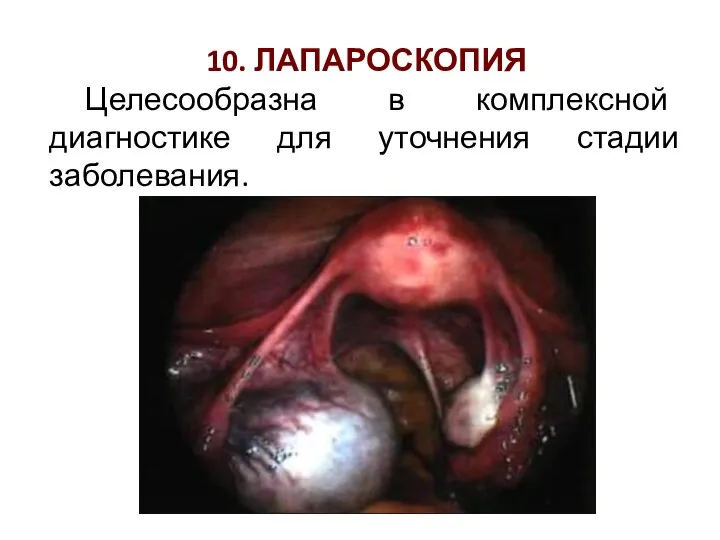
- 46. 10. ЛАПАРОСКОПИЯ Целесообразна в комплексной диагностике для уточнения стадии заболевания.
- 47. Трофобластическая опухоль плацентарного ложа (ОПЛ) Имеет форму узла, который локализуется в эндометрии и инфильтрирует миометрий. Основным
- 48. Лечение ОПЛ ОПЛ малочувствительна и практически резистентна к лекарственной противоопухолевой терапии. Применяется хирургическое лечение:1.экстирпации матки уже
- 49. Эпителиоидная трофобластическая опухоль (ЭТО) ЭТО - чрезвычайно редкая форма ТБ (в мировой литературе -90 наблюдений этой
- 50. ЭТО характерно незначительное повышение уровеня β - ХГ, при иммуногистохимическом исследовании - диффузная экспрессия клетками опухоли
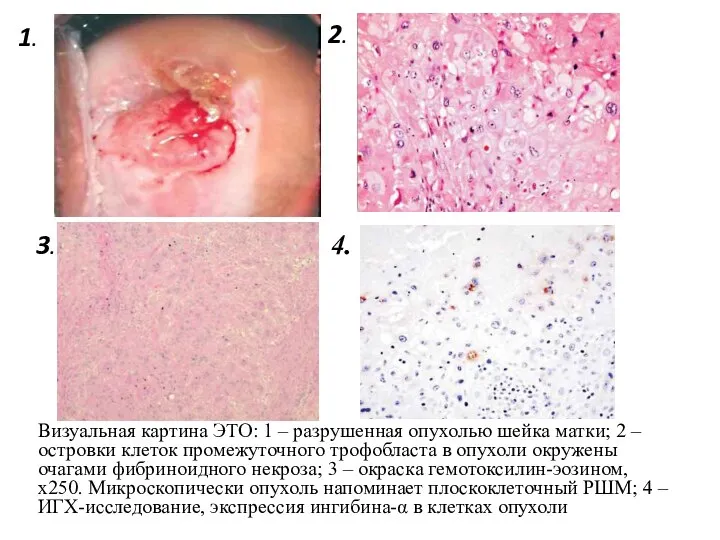
- 51. Визуальная картина ЭТО: 1 – разрушенная опухолью шейка матки; 2 – островки клеток промежуточного трофобласта в
- 52. Реабилитация Тактика fast track Обезболивание на ранних этапах Энтеральное питание ЛФК Подъем головного конца кровати Антикоагулянты+компрессионный
- 53. Беременность Может быть разрешена больным с I-III ст. спустя год после окончания лечения Ivст. – не
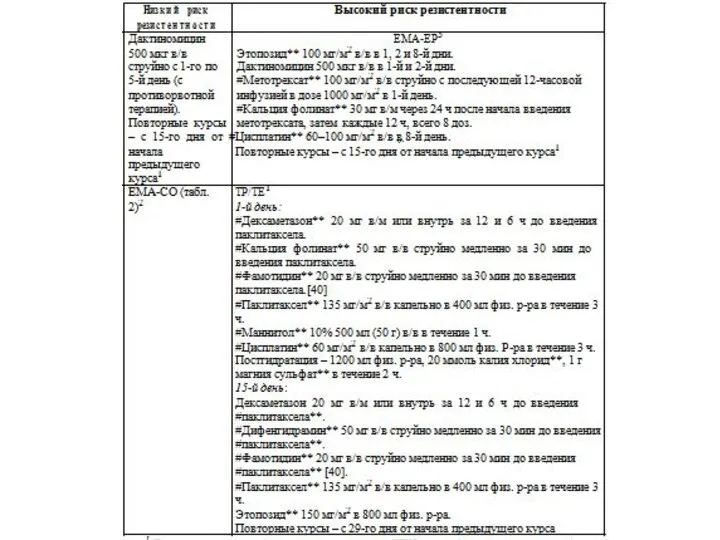
- 54. Пациентки с низким риском резистентности опухоли (4-7 баллов но шкале ВОЗ) Химиотерапия 1-й линии (режим Mtx/Lv):
- 55. Высокая степень риска (8 и более баллов по шкале ВОЗ) Химиотерапия 1 линии (Схема ЕМЛ-СО): 1-й
- 56. Классификация TNM Тх – первичная опухоль не может быть определена Т – нет очевидной первичной опухоли
- 58. Скачать презентацию


































 Род Vibrio
Род Vibrio Туберкульоз
Туберкульоз Фізіотерапія. Високочастотна електротерапія
Фізіотерапія. Високочастотна електротерапія Почки (ren)
Почки (ren) Анафилактический шок
Анафилактический шок Антисептика. Классификация антисептиков
Антисептика. Классификация антисептиков Организация сестринского поста для помощи с оформлением справок, рецептов, направлений на анализы
Организация сестринского поста для помощи с оформлением справок, рецептов, направлений на анализы Иммунитет. Виды иммунитета. Врожденный и адаптивный иммунитет. Функциональная организация иммунной системы. (Лекция 1)
Иммунитет. Виды иммунитета. Врожденный и адаптивный иммунитет. Функциональная организация иммунной системы. (Лекция 1) Доказанная инволюция фиброза печени
Доказанная инволюция фиброза печени Качественный и количественный анализ бромокриптина и его производных
Качественный и количественный анализ бромокриптина и его производных Донорство крови
Донорство крови Мочевина, креатинин, правила определения скорости клубочковой фильтрации
Мочевина, креатинин, правила определения скорости клубочковой фильтрации Курение – фактор риска возникновения сердечно-сосудистых заболеваний
Курение – фактор риска возникновения сердечно-сосудистых заболеваний Идентификация генов, ответственных за заболевания человека генетической природы
Идентификация генов, ответственных за заболевания человека генетической природы Основные требования личной гигиены
Основные требования личной гигиены ОГБУЗ Областная больница №2
ОГБУЗ Областная больница №2 Синдромы сердечно-сосудистой системы
Синдромы сердечно-сосудистой системы Стресс. Виды стресса. Эмоциональный стресс. Клинические проявления стресса
Стресс. Виды стресса. Эмоциональный стресс. Клинические проявления стресса Лазерное лечение глаукомы и катаракты
Лазерное лечение глаукомы и катаракты Хроническая обструктивная болезнь легких
Хроническая обструктивная болезнь легких Lektsia_Mioma_matki
Lektsia_Mioma_matki Нервная система. Нервы и нервные узлы. Анатомические плоскости
Нервная система. Нервы и нервные узлы. Анатомические плоскости Коммуникативная компетентность врача
Коммуникативная компетентность врача Функциональные резервы организма и здоровье
Функциональные резервы организма и здоровье Психосоматика как психологическая дисциплина. Задачи психологического исследования в психосоматике
Психосоматика как психологическая дисциплина. Задачи психологического исследования в психосоматике Психофармакотерапия. Предикторы отказов от терапии
Психофармакотерапия. Предикторы отказов от терапии Пациент и медицинский работник
Пациент и медицинский работник Обеспечение качества проведения преаналитического этапа лабораторных исследований
Обеспечение качества проведения преаналитического этапа лабораторных исследований