Содержание
- 2. Клинические подтипы ЛВД: Поведенческая форма ЛВД (пфЛВД) Семантическая форма ППА (сфППА) Аграмматическая форма ППА (афППА) Лобно-височная
- 3. Паркинсонизм Атипичный паркинсонизм – ранняя деменция, частые падения, выраженная вегетативная недостаточность или атаксия. В основе патологического
- 4. Прогрессирующий надъядерный паралич (синдром Стила-Ричардсона-Ольшевского) – спорадическое нейродегенеративное заболевание позднего возраста, для которого характерны: Эпидемиология: распространённость:
- 5. Диагностические критерии ПНП по MDS-PSP (G. Hoglinger, 2017 ): Поддерживающие признаки: Клинические подсказки: (CC1) Отсутствие реакции
- 6. Диагностические критерии ПНП по MDS-PSP (G. Hoglinger, 2017 ):
- 7. Диагностика. у большинства пациентов с ПНП обнаруживаются когнитивные нарушения чаще всего по лобному типу. Наиболее часто
- 8. ЛВД с фенотипом ПНП Наблюдается сочетание ЛВД (поведенческого варианта ЛВД или вариантов ППА) с ПНП-синдромом (как
- 9. Дифференциальный диагноз ЛВД с фенотипом прогрессирующего надъядерного паралича и ПНП
- 10. Кортикобазальный синдром (КБС) Кортикобазальная дегенерация (КБД) – прогрессирующее нейродегенеративное заболевание, поражающее кору лобных и теменных долей
- 11. Диагностические критерии КБС (Armstrong et al., 2013):
- 12. Диагностика. различная степень фокальных или право-/левополушарных когнитивных нарушений с относительно сохранной способностью к обучению и памятью.
- 13. ЛВД с фенотипом КБС Особенности ЛВД-КБС: Развивается вследствие мутации в генах PGRN и C9orf72 афППА иногда
- 14. ЛВД, ассоциированная с болезнью двигательного нейрона (БДН) 2005 г. Mackenzie и соавт.: БДН, ЛВД-БАС и ЛВД
- 15. Прогноз ЛВД, ассоциированная с болезнью двигательного нейрона – 2-3 года ЛВД с фенотипом ПНП – 6-8
- 17. Скачать презентацию
Клинические подтипы ЛВД:
Поведенческая форма ЛВД (пфЛВД)
Семантическая форма ППА (сфППА)
Аграмматическая форма ППА
Клинические подтипы ЛВД:
Поведенческая форма ЛВД (пфЛВД)
Семантическая форма ППА (сфППА)
Аграмматическая форма ППА
Лобно-височная деменция – это группа нейродегенеративных заболеваний, характеризующихся прогрессирующими когнитивными, поведенческими и речевыми нарушениями и часто моторными симптомами, в основе которых лежит поражение лобных и височных долей.
Связанные с ЛВД расстройства:
ЛВД с фенотипом прогрессирующего надъядерного паралича
ЛВД с фенотипом кортикобазального синдрома
ЛВД с сочетании с болезнью двигательного нейрона.
*Термин «лобно-височная долевая дегенерация» используется в том случае, когда у пациента с клинической картиной ЛВД была выявлена мутация, вызвавшая ЛВДД, или гистопатологическое подтверждение ЛВДД на биопсии или аутопсии.
Паркинсонизм
Атипичный паркинсонизм – ранняя деменция, частые падения, выраженная вегетативная недостаточность или
Паркинсонизм
Атипичный паркинсонизм – ранняя деменция, частые падения, выраженная вегетативная недостаточность или
– брадикинезия (основной симптом) + ригидность и/или тремор и/или постуральная неустойчивость.
Особенности паркинсонизма при ЛВД:
у 40 % пациентов с ЛВД, чаще при пфЛВД, афППА и ЛВД, ассоциированной с болезнью двигательного нейрона, в отличие от сфППА
Течение паркинсонизма тяжелое в сочетании с афППА, умеренное – с сфППА
Симметричная мышечная ригидность, симметричная брадикинезия (как правило), паркинсоническая походка
Тремор покоя, как правило, не характерен
Может сопровождаться психотическими симптомами
Скорость психомоторных реакций снижена и нарушена невербальная память
У большинства пациентов отсутствует ответ на леводопу, или же ответ преходящий.
Прогрессирующий надъядерный паралич (синдром Стила-Ричардсона-Ольшевского)
– спорадическое нейродегенеративное заболевание позднего возраста,
Прогрессирующий надъядерный паралич (синдром Стила-Ричардсона-Ольшевского)
– спорадическое нейродегенеративное заболевание позднего возраста,
Эпидемиология:
распространённость: около 5 на 100 000 населения, около 5% всех случаев паркинсонизма в популяции.
Впервые был описан в 1964 г. Стилом и соавт.
надъядерное нарушение движений глаз (особенно характерен парез взора вниз)
дистоническая ригидность аксиальных мышц (своеобразная «горделивая осанка»)
постуральные нарушения
псевдобульбарный синдром
деменция.
Патология.
4R-таупатия (тау-белок представлен 4R-изоформой).
4R-тау в виде плотных перикариальных «шаровидных» нейрофибриллярных клубков в нейронах. Также есть глиальные включения – «хохлатые астроциты».
Генетика.
Тау-белок – это белок, вовлеченный в процессы сборки и стабилизации микротрубочек , кодируемый геном MAPT (microtubule associated protein tau), локализованном в хромосоме 17q21.
Отложение 4R тау-белка связано с Н1 гаплотипом MAPT гена.
Onley NT, Salvatore S, Miller BL. Frontotemporal Dementia. Neurol Clin. 2017 May; 35(2): 339–374.
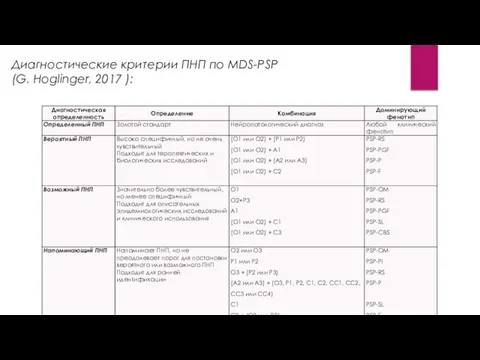
Диагностические критерии ПНП по MDS-PSP
(G. Hoglinger, 2017 ):
Поддерживающие признаки:
Клинические подсказки:
(CC1) Отсутствие
Диагностические критерии ПНП по MDS-PSP
(G. Hoglinger, 2017 ):
Поддерживающие признаки:
Клинические подсказки:
(CC1) Отсутствие
(CC2) Гипокинетическая, спастическая дизартрия
(CC3) Дисфагия
(CC4) Фотофобия
Нейровизуализационные признаки:
(IF1) Доминирующая атрофия среднего мозга или гипометаболизм
(IF2) Постсинаптическая стриарная дофаминергическая дегенерация.
Ключевые признаки:
Глазодвигательные нарушения:
(О1) Вертикальный паралич взора
(О2) Снижение скорости вертикальных саккад
(О3) Апраксия открывания глаз
Постуральная неустойчивость:
(P1) Повторяющиеся ничем не спровоцированные падения в течение первых 3 лет заболевания
(P2) Тенденция к падению при выполнении толчковой пробы
(P3) Более 2 шагов назад при выполнении толчковой пробы
Акинезия:
(А1) прогрессирующие застывания при ходьбе в течение первых 3 лет заболевания
(А2) паркинсонизм, аксиальная ригидность и отсутствие ответа на леводопу
(А3) паркинсонизм, с/без тремора, с/без ответа на леводопу
Когнитивные нарушения:
(C1) Речевые нарушения, например, авППА или прогрессирующая апраксия речи
(C2) Лобные когнитивные/поведенческие проявления
(C3) Кортикобазальный синдром.
Уровни определённости:
Определенный ПНП, золотой стандарт, может быть диагностирован постмортем в ходе нейропатологического исследования
Вероятный ПНП, когда представлены клинические проявления, имеющие высокую специфичность
Возможный ПНП, когда представлены клинические проявления с высокой чувствительностью
Клинические синдромы, напоминающие ПНП включают синдромы с признаками, которые могут представлять собой ранние или малозаметные признаки ПНП.
Диагностические критерии ПНП по MDS-PSP
(G. Hoglinger, 2017 ):
Диагностические критерии ПНП по MDS-PSP
(G. Hoglinger, 2017 ):
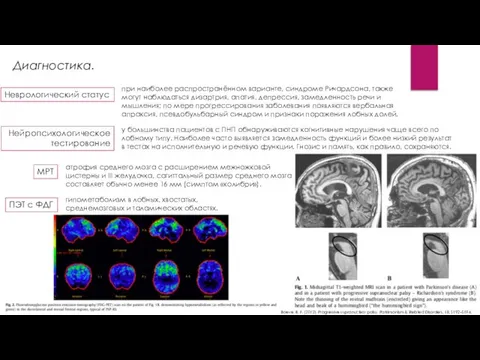
Диагностика.
у большинства пациентов с ПНП обнаруживаются когнитивные нарушения чаще всего по
Диагностика.
у большинства пациентов с ПНП обнаруживаются когнитивные нарушения чаще всего по
атрофия среднего мозга с расширением межножковой цистерны и III желудочка, сагиттальный размер среднего мозга составляет обычно менее 16 мм (симптом «колибри»).
при наиболее распространённом варианте, синдроме Ричардсона, также могут наблюдаться дизартрия, апатия, депрессия, замедленность речи и мышления; по мере прогрессирования заболевания появляются вербальная апраксия, псевдобульбарный синдром и признаки поражения лобных долей.
Неврологический статус
Нейропсихологическое
тестирование
МРТ
ПЭТ с ФДГ
гипометаболизм в лобных, хвостатых, среднемозговых и таламических областях.
Boeve, B. F. (2012). Progressive supranuclear palsy. Parkinsonism & Related Disorders, 18, S192–S194.
ЛВД с фенотипом ПНП
Наблюдается сочетание ЛВД (поведенческого варианта ЛВД или вариантов
ЛВД с фенотипом ПНП
Наблюдается сочетание ЛВД (поведенческого варианта ЛВД или вариантов
Вертикальный паралич взора (особенно взгляд вниз, предшествует замедление вертикальных саккад); горизонтальный взгляд и саккады поражаются в меньшей степени
Постуральная неустойчивость с падениями
Аксиальная ригидность, гипокинезия симметричная, практически нет ответа на леводопу, дискинезий на терапию леводопой нет
Финальная стадия заболевания – акинетический мутизм, полная офтальмоплегия и иммобилизация.
Этиология
Синдром ПНП может развиваться при лобно-височной долевой дегенерации, что связано с мутациями в генах MAPT (тогда развивается таупатия) и PGRN (происходит накопление белка TDP-43 – убиквитин-позитивные включения).
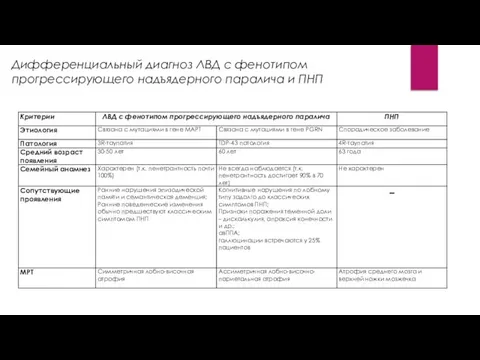
Дифференциальный диагноз ЛВД с фенотипом прогрессирующего надъядерного паралича и ПНП
Дифференциальный диагноз ЛВД с фенотипом прогрессирующего надъядерного паралича и ПНП
Кортикобазальный синдром (КБС)
Кортикобазальная дегенерация (КБД) – прогрессирующее нейродегенеративное заболевание, поражающее кору
Кортикобазальный синдром (КБС)
Кортикобазальная дегенерация (КБД) – прогрессирующее нейродегенеративное заболевание, поражающее кору
– клинические особенности кортикобазальной дегенерации;
часто обусловлены и другими патологиями, включая БА, ПНП, ЛВД, ДТЛ и прионными заболеваниями (редко).
КБД – спорадическое заболевание, хотя периодически КБС является клиническим проявлением у пациентов с мутациями в генах MAPT, PGRN и C9orf72.
КБД появляется на 6-м или 7-м десятилетии жизни, и средняя продолжительность жизни после установления диагноза – 6-7 лет.
Onley NT, Salvatore S, Miller BL. Frontotemporal Dementia. Neurol Clin. 2017 May; 35(2): 339–374.
Диагностические критерии КБС (Armstrong et al., 2013):
Диагностические критерии КБС (Armstrong et al., 2013):
Диагностика.
различная степень фокальных или право-/левополушарных когнитивных нарушений с относительно сохранной способностью
Диагностика.
различная степень фокальных или право-/левополушарных когнитивных нарушений с относительно сохранной способностью
фокальная или ассиметричная атрофия, максимально выраженная в лобно-теменной коре.
Нейропсихологическое
тестирование
КТ/МРТ
ОФЭКТ/ПЭТ
фокальная или асимметричная гипоперфузия/гипометаболизм, максимально выраженный в лобно-теменной коре и/или в базальных ганглиях и/или в таламусе.
ЛВД с фенотипом КБС
Особенности ЛВД-КБС:
Развивается вследствие мутации в генах PGRN и
ЛВД с фенотипом КБС
Особенности ЛВД-КБС:
Развивается вследствие мутации в генах PGRN и
афППА иногда является первым признаком и развивается до симптомов КБС (при мутации в гене PGRN)
симптомы поражения передних рогов и галлюцинации могут наблюдаться у пациентов с мутацией в гене C9orf72
на МРТ нет отличительных признаков.
Этиология
КБС может являться клиническим проявлением лобно-височной долевой дегенерации, в основе которой лежит мутация в генах PGRN и C9orf72.
Тогда у пациента будет наблюдаться сочетание вариантов ЛВД с КБС (по диагностическим критериям Armstrong et al., 2013).
ЛВД, ассоциированная с болезнью двигательного нейрона (БДН)
2005 г. Mackenzie и соавт.:
ЛВД, ассоциированная с болезнью двигательного нейрона (БДН)
2005 г. Mackenzie и соавт.:
2006 г.: TDP-43 – основной белок при нейропатологическом процессе тау-негативной лобно-височной дегенерации и БАС.
2009 г.: связь между мутациями в гене FUS (Fused in sarcoma) и семейной формой БАС.
2011 г.: мутация в гене C9ORF72 (в хромосоме 9p21)– наиболее частая генетическая причина семейной формы ЛВД-БАС.
Симптомы поражения нижнего мотонейрона при клиническом, электрофизиологическом и нейропатологическом обследовании (мышечная слабость, атрофия, фасцикуляции)
Симптомы поражения верхнего мотонейрона при клиническом обследовании (гиперрефлексия, спастичность, псевдобульбарные симптомы)
Прогрессирующее распространение симптомов внутри одного региона или среди них
Диагностические критерии БАС (El Escorial criteria, 1994):
При отсутствии:
Данных других заболеваний при электрофизиологическом исследовании, которые могли бы объяснить симптомы
Данных нейровизуализации других заболеваний.
БАС и ЛВД в настоящее время рассматриваются в рамках одного патогенетического континуума.
Прогноз
ЛВД, ассоциированная с болезнью двигательного нейрона – 2-3 года
ЛВД с фенотипом
Прогноз
ЛВД, ассоциированная с болезнью двигательного нейрона – 2-3 года
ЛВД с фенотипом
ЛВД с фенотипом КБС – 6-7 лет
Поведенческая форма ППА – 9-10 лет
Аграмматическая форма ППА – 9-10 лет
Семантическая форма ППА – 12 лет.
Основные причины смерти пациентов с ЛВД-ассоциированными заболеваниями – пневмония и осложнения падений, при ЛВД-БДН – дыхательная недостаточность и параличи.











 Оценка состояния тяжести по системе АВСДЕ (ВОЗ)
Оценка состояния тяжести по системе АВСДЕ (ВОЗ) Гигиена питания
Гигиена питания Жедел және созылмалы жүрек жеткіліксіздігінің патофизиологиясы. Жас балалардағы ерекшеліктері
Жедел және созылмалы жүрек жеткіліксіздігінің патофизиологиясы. Жас балалардағы ерекшеліктері ДЛЯ КОНСУЛЬТАЦИИ (4)
ДЛЯ КОНСУЛЬТАЦИИ (4) Підходи до лікування та вибору препаратів при лихоманці
Підходи до лікування та вибору препаратів при лихоманці Методы анализа белка в биологическом материале
Методы анализа белка в биологическом материале Гипертонический криз
Гипертонический криз Аномалии родовой деятельности. Лечение патологического прелеминарного периода
Аномалии родовой деятельности. Лечение патологического прелеминарного периода Массажер для улучшения циркуляции крови
Массажер для улучшения циркуляции крови Пиелонефрит. Ерте жаста балардағы пиелонефрит
Пиелонефрит. Ерте жаста балардағы пиелонефрит Бронхообструктивный синдром
Бронхообструктивный синдром Рентгенография легких
Рентгенография легких Физиология гемостаза
Физиология гемостаза Осложнения язвенной болезни желудка и двенадцатиперстной кишки
Осложнения язвенной болезни желудка и двенадцатиперстной кишки Инфекционные болезни
Инфекционные болезни Салливан (Sullivan) Гарри Стэк (1892-1949) американский психиатр, психолог, психоаналитик, представитель неофрейдизма
Салливан (Sullivan) Гарри Стэк (1892-1949) американский психиатр, психолог, психоаналитик, представитель неофрейдизма Статьи на тему диагностики (психологическая служба)
Статьи на тему диагностики (психологическая служба) Переломы и вывихи бедра
Переломы и вывихи бедра Боковой амиотрофический склероз
Боковой амиотрофический склероз Физиология. Физиология возбудимых тканей. (Лекция 1)
Физиология. Физиология возбудимых тканей. (Лекция 1) Особенности течения и лечения ХСН у пожилых людей
Особенности течения и лечения ХСН у пожилых людей Балалардағы қалыпты ЭКГ
Балалардағы қалыпты ЭКГ Спонтанный пневмоторакс
Спонтанный пневмоторакс Обеспечения безопасности пищевой продукции
Обеспечения безопасности пищевой продукции Иммунологическая безопасность переливания крови
Иммунологическая безопасность переливания крови Правильное питание – залог здоровья
Правильное питание – залог здоровья Здоровый сон дошкольников. Требования к организации
Здоровый сон дошкольников. Требования к организации Prevention of childhood obesity
Prevention of childhood obesity