Содержание
- 2. ПАТОЛОГИЯ БЕЛОЙ КРОВИ лейкоцитозы лейкопении лейкемоидные реакции лейкозы
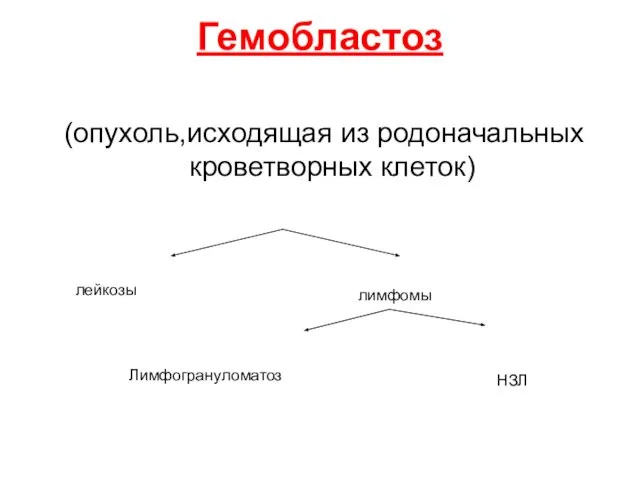
- 3. (опухоль,исходящая из родоначальных кроветворных клеток) лимфомы лейкозы Гемобластоз Лимфогрануломатоз НЗЛ
- 4. Лейкоз – это опухоль, исходящая из кроветворных клеток костного мозга, в основе которой лежит неконтролируемый рост
- 5. Этиология лейкозов Ионизирующее излучение Химические канцерогены Вирусы Генетические факторы
- 6. Патогенез лейкозов: 1. Лейкозогенный фактор действует на СКК II или III классов костного мозга: Активация онкогена
- 7. 2.Образование клона лейкозных клеток 3.Угнетение нормального кроветворения и замена атипичным 4.Метастазирование 5.Поликлоновая стадия
- 8. Общие нарушения в организме при лейкозах Анемический синдром Геморрагический синдром Интоксикационный синдром Инфекционный синдром Метастатический (гиперпластический)
- 9. Лабораторная диагностика острых лейкозов Морфологическое исследование костного мозга, периферической крови, спинномозговой жидкости Цитохимическая верификация бластов Иммунофенотипирование
- 10. Классификация лейкозов По патогенетическому принципу Острые лейкозы (ОЛ) ОЛ – опухоль, исходящая из КМ, с полной
- 11. Классификации ОЛ 1.Острый лимфобластный 2.Острый миелобластный 3.Острый монобластный 4.Острый эритромиелоз 5.Острый промиелоцитарный 6.Острый мегакариобластный 7.Острый недифференцируемый
- 12. Классификация острых миелоидных лейкозов М0 Острый миелобластный лейкоз М1 Острый миелобластный лейкоз без созревания М2 Острый
- 13. На долю острых миелоидных лейкозов приходится от 15 до 20% всех ОЛ у детей в возрасте
- 14. Морфологический диагноз ОЛ устанавливается при обнаружении в крови и/или костном мозге более 20% бластных клеток;
- 15. В миелограмме увеличение количества миелокариоцитов, бластов более 30%, сужение нормальных ростков гемопоэза, угнетение пролиферации элементов эритропоэза
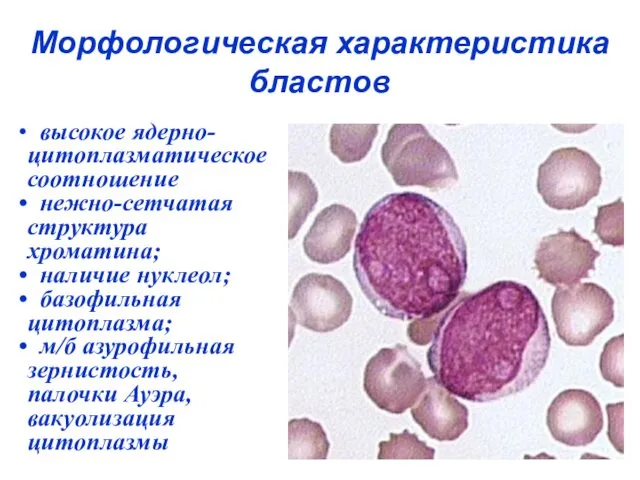
- 16. Морфологическая характеристика бластов высокое ядерно-цитоплазматическое соотношение нежно-сетчатая структура хроматина; наличие нуклеол; базофильная цитоплазма; м/б азурофильная зернистость,
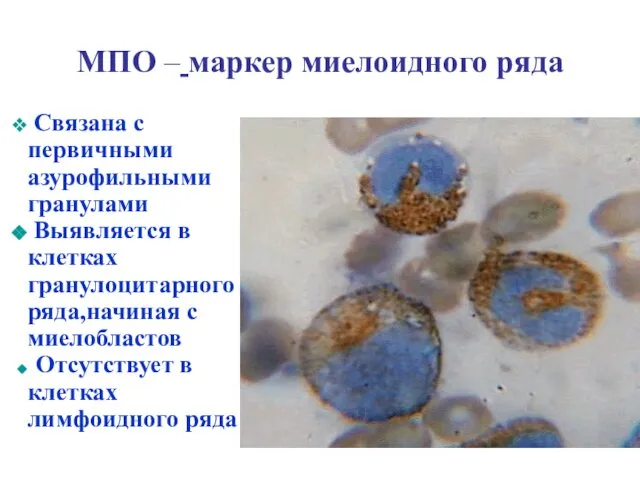
- 17. Цитохимические исследования определяют направленность дифференцировки бластов Основные цитохимические реакции: Определение миелопероксидазы (МПО) Определение липидов PAS -
- 18. Связана с первичными азурофильными гранулами Выявляется в клетках гранулоцитарного ряда,начиная с миелобластов Отсутствует в клетках лимфоидного
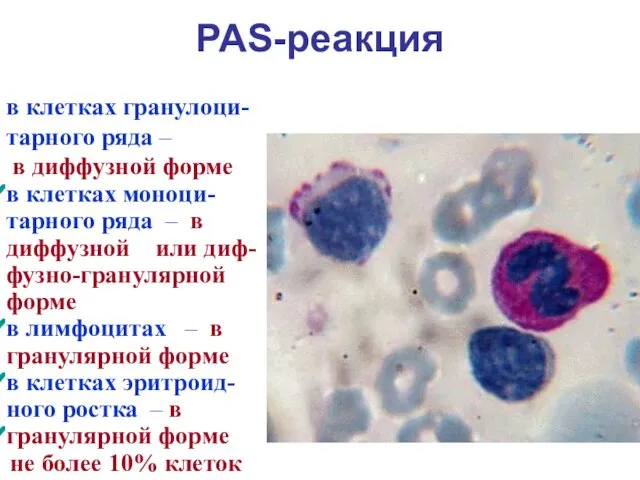
- 19. PAS-реакция в клетках гранулоци-тарного ряда – в диффузной форме в клетках моноци-тарного ряда – в диффузной
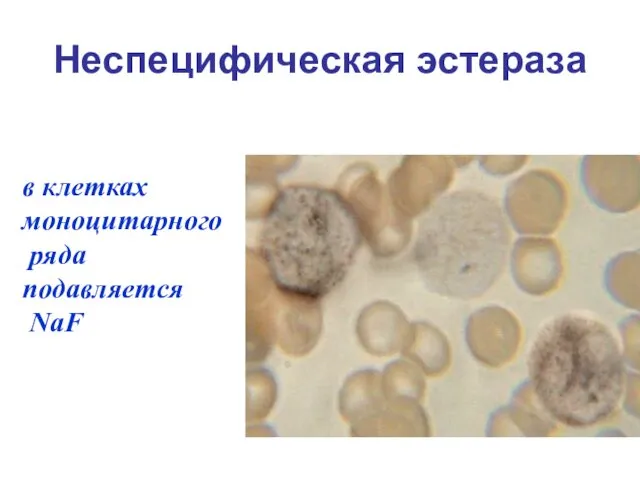
- 20. Неспецифическая эстераза в клетках моноцитарного ряда подавляется NaF
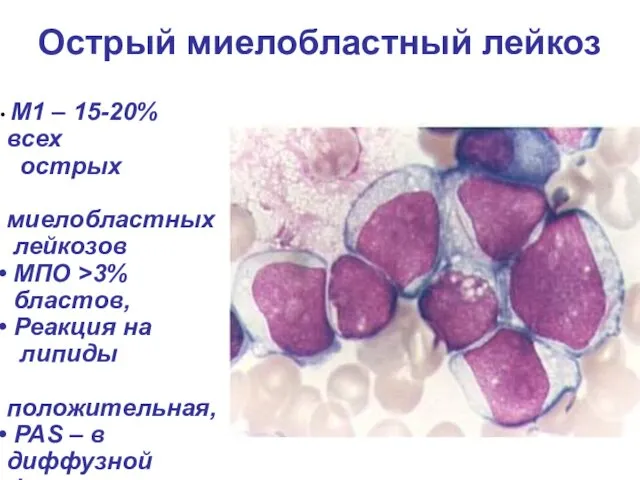
- 21. Острый миелобластный лейкоз М1 – 15-20% всех острых миелобластных лейкозов МПО >3% бластов, Реакция на липиды
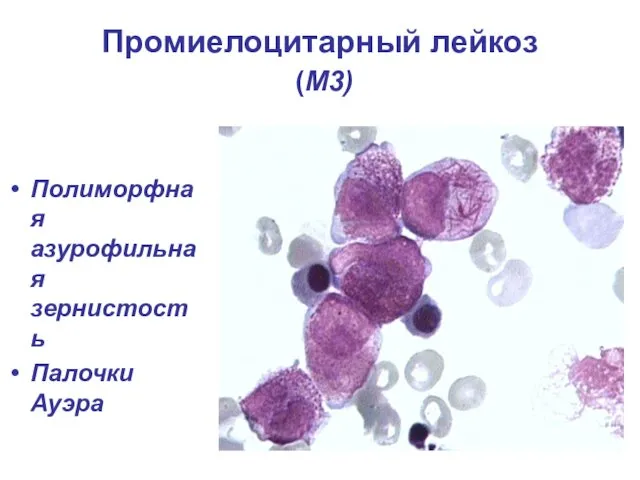
- 22. Промиелоцитарный лейкоз (М3) Полиморфная азурофильная зернистость Палочки Ауэра
- 23. Промиелоцитарный лейкоз (М3) Реакция на МПО резко положительная в 100% бластов
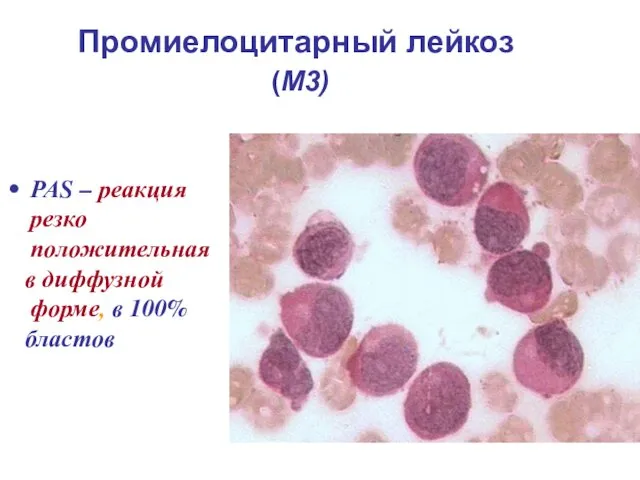
- 24. Промиелоцитарный лейкоз (М3) РАS – реакция резко положительная в диффузной форме, в 100% бластов
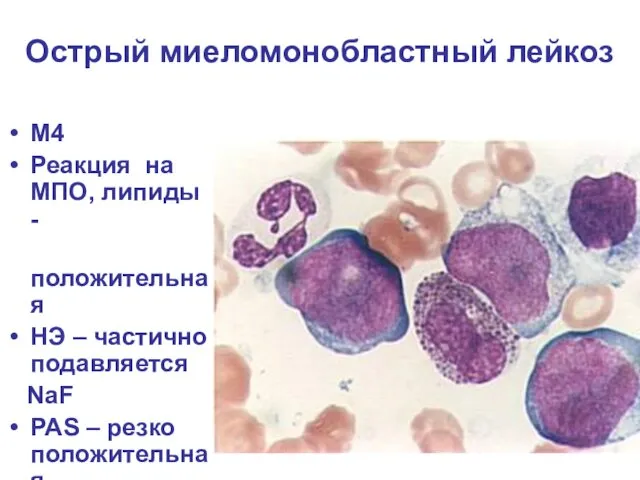
- 25. Острый миеломонобластный лейкоз М4 Реакция на МПО, липиды - положительная НЭ – частично подавляется NaF PAS
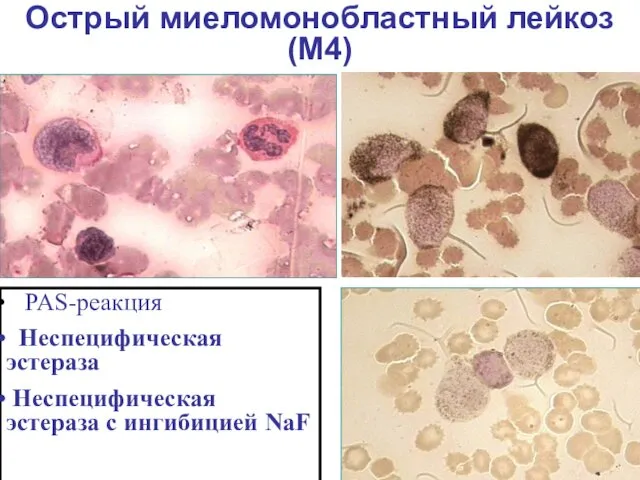
- 26. Острый миеломонобластный лейкоз (М4) PAS-реакция Неспецифическая эстераза Неспецифическая эстераза с ингибицией NaF
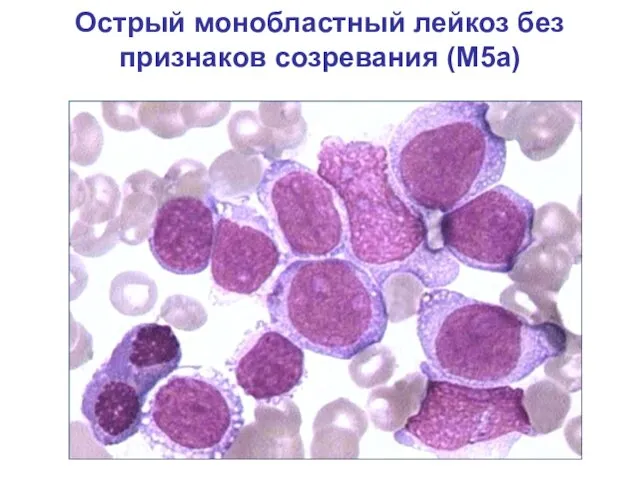
- 27. Острый монобластный лейкоз без признаков созревания (М5а)
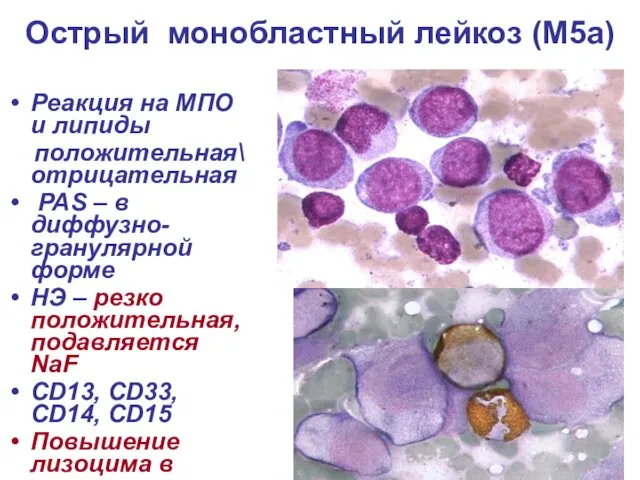
- 28. Острый монобластный лейкоз (М5а) Реакция на МПО и липиды положительная\ отрицательная РАS – в диффузно-гранулярной форме
- 29. Острый лимфобластный лейкоз Лимфаденопатия, спленомегалия Лейкоцитоз с абсолютным лимфоцитозом Нейтропения Анемия нормоцитарная, нормохромная Тромбоцитопения Осложнения в
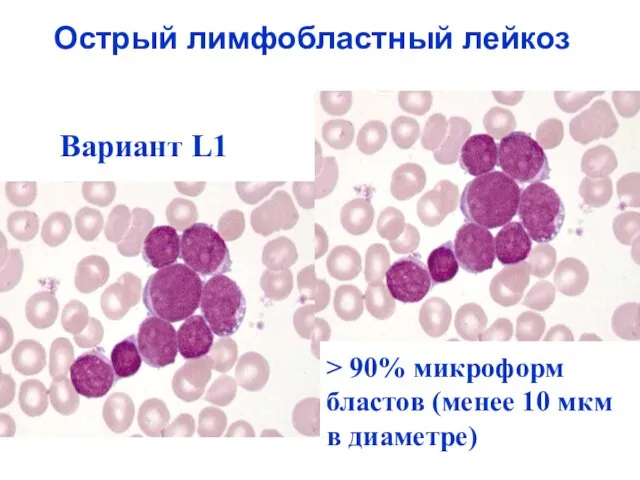
- 30. Острый лимфобластный лейкоз Вариант L1 > 90% микроформ бластов (менее 10 мкм в диаметре)
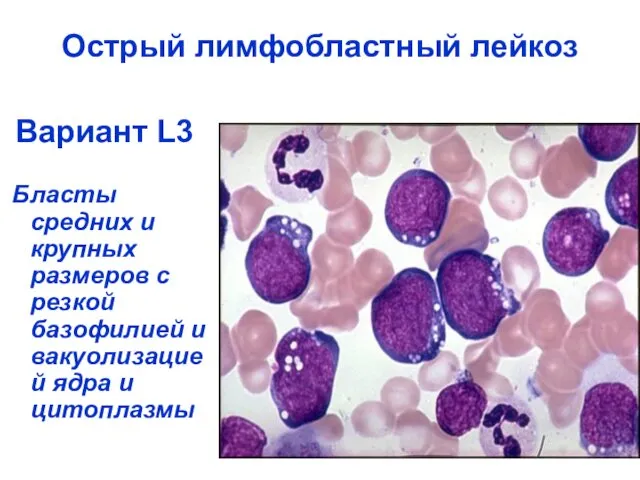
- 31. Острый лимфобластный лейкоз Вариант L3 Бласты средних и крупных размеров с резкой базофилией и вакуолизацией ядра
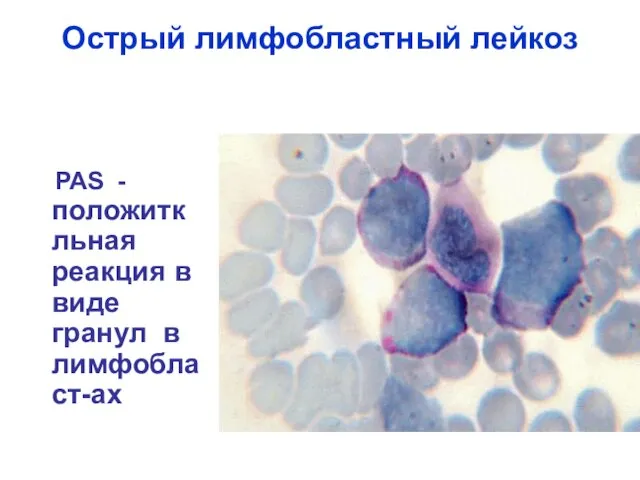
- 32. Острый лимфобластный лейкоз РАS - положиткльная реакция в виде гранул в лимфобласт-ах
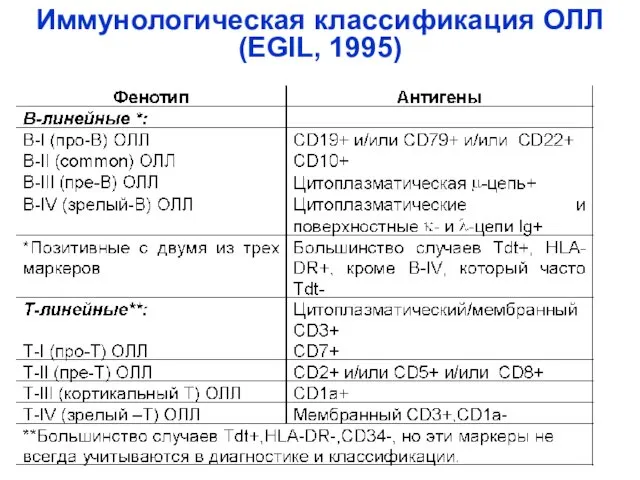
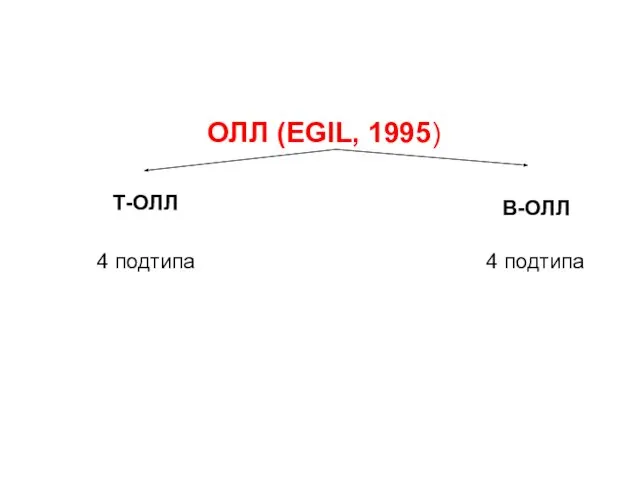
- 33. ОЛЛ (EGIL, 1995) Т-ОЛЛ В-ОЛЛ 4 подтипа 4 подтипа
- 34. Иммунологическая классификация ОЛЛ (EGIL, 1995)
- 35. Стадии ОЛ: Начальная стадия Развернутая стадия Ремиссия : полная неполная Рецидив 3. Терминальная стадия или выздоровление
- 36. Критерии полной ремиссии Отсутствие клинических признаков экстрамедулярных метапластических очагов, в течение не менее 3-х мес. Количество
- 37. Критерии неполной ремиссии В миелограмме бластов более 5% даже при нормальных показателях гемограммы.
- 38. Рецидив – возврат активной стадии заболевания после полной ремиссии. Рецидив может быть костномозговым или экстрамедулярным при
- 39. Рецидив – возврат активной стадии заболевания после полной ремиссии. Рецидив может быть костномозговым или экстрамедулярным при
- 40. В развитии ХЛ выделяют 2 стадии: 1. Развернутая (моноклоновая ) 2. Терминальная ( поликлоновая )
- 41. ОЛЛ (EGIL, 1995) Т-ОЛЛ В-ОЛЛ 4 подтипа 4 подтипа
- 42. Классификация хронических лейкозов хл ХЛ миелоидные ХЛ лимфоидные Хронический миелолейкоз (ХМЛ) Сублейкемический миелоз (миелофиброз) Эритремия (истинная
- 43. Хронические миелопролиферативные заболевания Опухоли развиваются из СКК, Активно пролиферцруют в костном мозге одним или более ростками
- 44. Таким образом, клеточными элементами, составляющими опухоль (морфологический субстрат) являются созревающие и зрелые клетки главным образом гранулоцитопоэза.
- 45. Хронический миелолейкоз составляет 15-20% всех миелопролиферативных заболеваний, встречается в любом возрасте, чаще у лиц среднего и
- 46. Аномальная хромосома обнаруживается во всех клетках миелопоэза и в В-лимфоцитах, поэтому потомство - гранулоциты, моноциты, эритрокариоциты
- 47. Начальная стадия Наиболее частые симптомы: лейкоцитоз со сдвигом до миелоцитов, промиелоцитов, встречаются бласты, слабость, раздражительность, незначительная
- 48. Большое количество эозинофилов в крови (костном мозге) позволяет говорить об эозинофильном варианте ХМЛ. Редко заболевание начинается
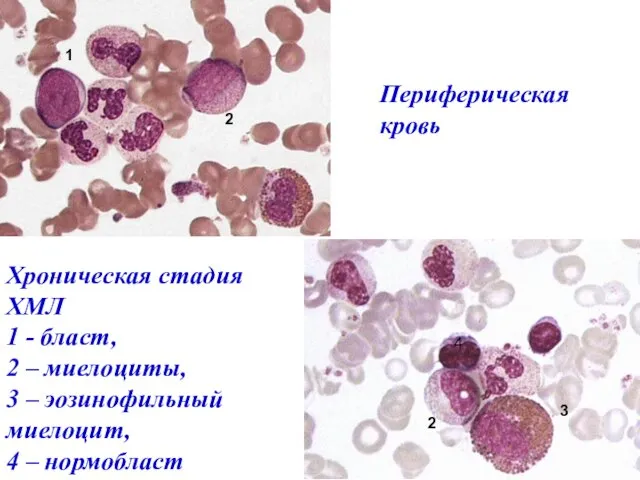
- 49. Хроническая стадия ХМЛ В крови нейтрофильный лейкоцитоз) со сдвигом до миелоцитов и промиелоцитов, бластов обычно 1-3%,
- 50. Хроническая стадия ХМЛ 1 - бласт, 2 – миелоциты, 3 – эозинофильный миелоцит, 4 – нормобласт
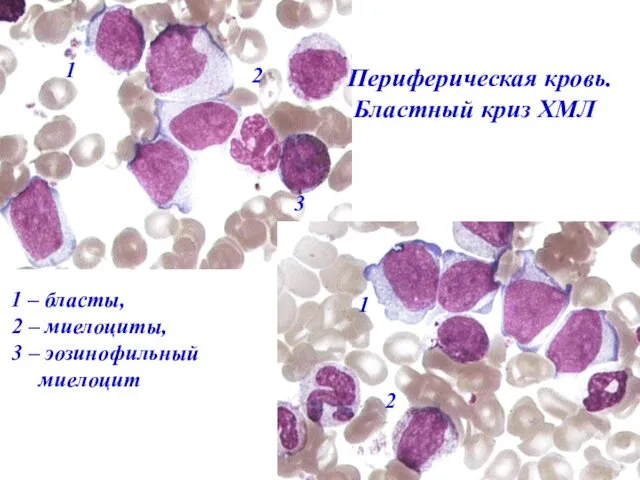
- 51. Бластный криз Увеличение бластных клеток в костном мозге и крови (более 20%) Развитие очагов экстрамедуллярного кроветворения
- 52. 1 – бласты, 2 – миелоциты, 3 – эозинофильный миелоцит Периферическая кровь. Бластный криз ХМЛ 3
- 54. Скачать презентацию































 Рефракция и аккомодация глаза
Рефракция и аккомодация глаза Патология белкового обмена
Патология белкового обмена Гипертоническая болезнь. Клиника, сложения, профилактика
Гипертоническая болезнь. Клиника, сложения, профилактика Телерентгенография. Методика проведения
Телерентгенография. Методика проведения Задержка развития речи. Системные семейные факторы
Задержка развития речи. Системные семейные факторы Көмей обыры
Көмей обыры Науқастың жеке бас гигиенасы
Науқастың жеке бас гигиенасы Введение в паразитологию. Медицинская протозоология
Введение в паразитологию. Медицинская протозоология Ахалазия кардии (кардиоспазм)
Ахалазия кардии (кардиоспазм) Аутизм и питание
Аутизм и питание Жедел тамырлар және жүрек жетіспеушілігі
Жедел тамырлар және жүрек жетіспеушілігі Адамның тұқым қуалайтын патологиясындағы тұқым қуалаушылық пен ортаның ролі
Адамның тұқым қуалайтын патологиясындағы тұқым қуалаушылық пен ортаның ролі Лекарственное сырье животного происхождения
Лекарственное сырье животного происхождения Наперстянка
Наперстянка Черноморское побережье. Программа санаторно-курортного оздоровления работников и членов семей
Черноморское побережье. Программа санаторно-курортного оздоровления работников и членов семей Теории развития тканей в филогенезе
Теории развития тканей в филогенезе Невропатия лучевого, локтевого и срединного нервов
Невропатия лучевого, локтевого и срединного нервов Физиологический послеродовый период
Физиологический послеродовый период Миокардит. Кардиомиопатия. Инфекционный эндокардит
Миокардит. Кардиомиопатия. Инфекционный эндокардит Грибковые заболевания кожи
Грибковые заболевания кожи Спланхнология - раздел анатомии
Спланхнология - раздел анатомии Синдромы вклинения при ЧМТ
Синдромы вклинения при ЧМТ Ауыз қуысы сұйықтығының қасиеті мен құрамы
Ауыз қуысы сұйықтығының қасиеті мен құрамы Аллергические состояния. Бронхиальная астма
Аллергические состояния. Бронхиальная астма Методики исследования уровня психологической безопасности образовательной среды
Методики исследования уровня психологической безопасности образовательной среды Опухоли центральной нервной системы
Опухоли центральной нервной системы Инфаркт миокарда
Инфаркт миокарда Инфекционные заболевания, передаваемые половым путем (венерические болезни)
Инфекционные заболевания, передаваемые половым путем (венерические болезни)