Содержание
- 3. Эхокардиография – метод исследования структуры и функций сердца, основанный на регистрации сигналов импульсного ультразвука Применяется в
- 4. Одномерная эхография (М-режим); Двухмерная эхография (В-режим, секторальное сканирование); Трехмерное и четырехмерное моделирование; Допплерэхокардиография; Чрезпищеводная эхокардиография; Стресс-эхокардиография;
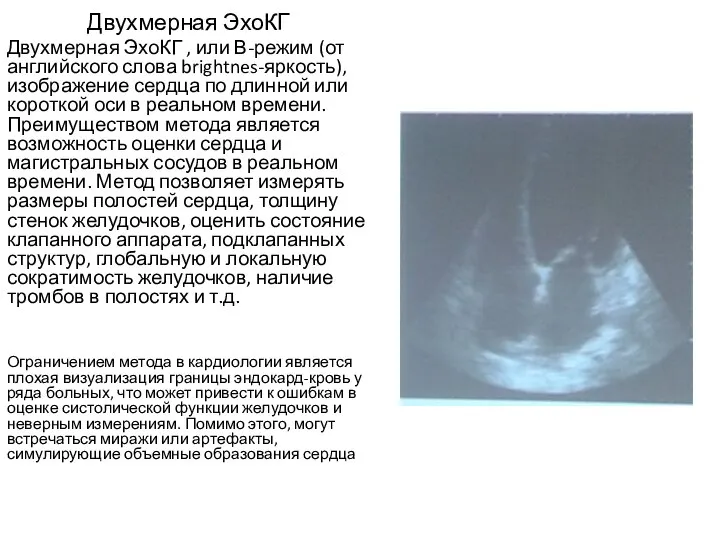
- 5. Двухмерная ЭхоКГ Двухмерная ЭхоКГ , или В-режим (от английского слова brightnes-яркость), изображение сердца по длинной или
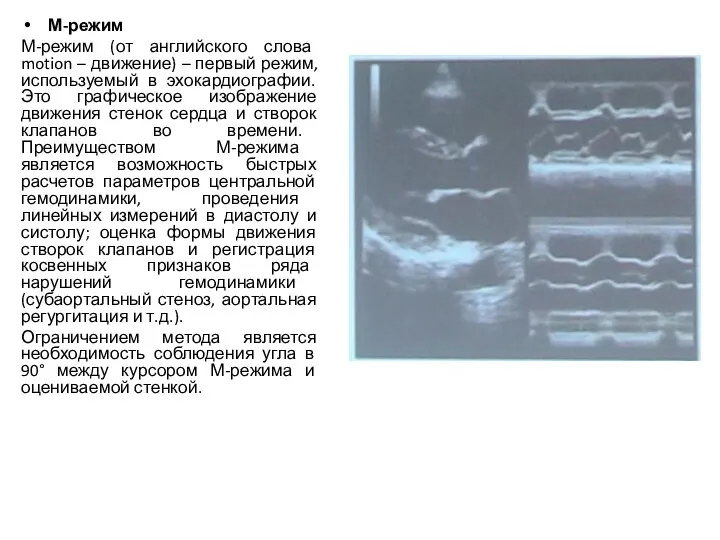
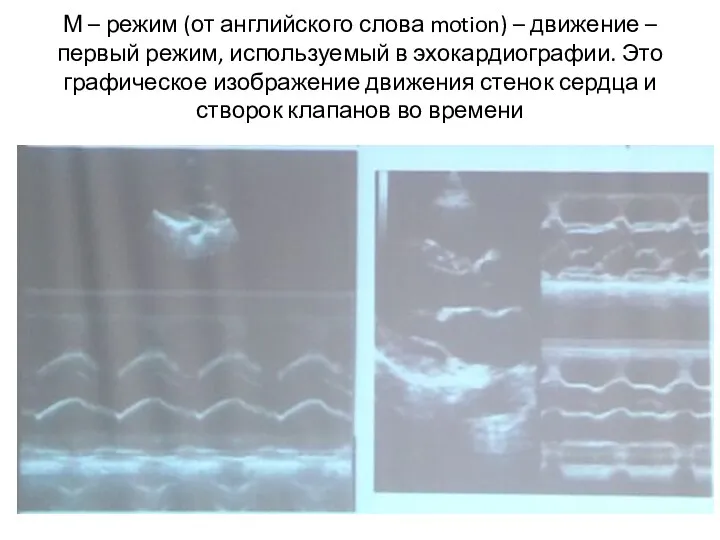
- 6. М-режим М-режим (от английского слова motion – движение) – первый режим, используемый в эхокардиографии. Это графическое
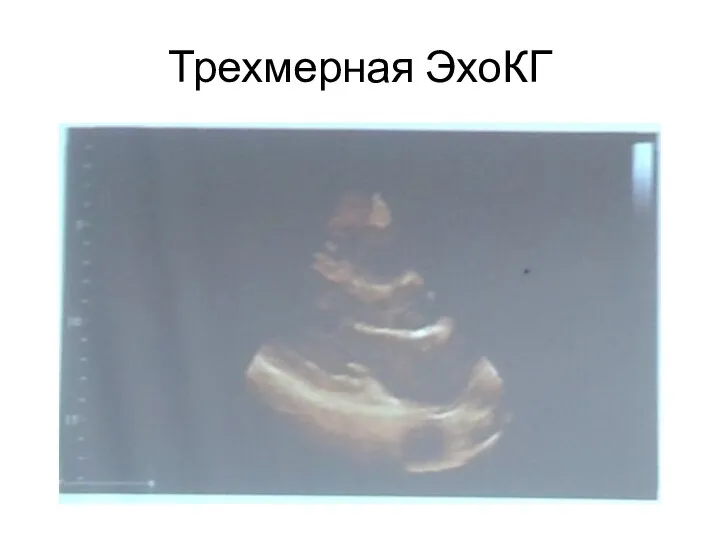
- 7. Трехмерная ЭхоКГ
- 8. На качество получаемого изображения влияет Конституциональные особенности Положение больного Правильный выбор т расположение датчика на грудной
- 9. Для проведения ЭхоКГ у взрослых используют УЗ датчики с частотой 2,5-3,5 МГц Для обследования детей используют
- 10. Факторы затрудняющие ЭхоКГ исследование Подвижность пациента Узкие межреберья Ткань легких Частое сердцебиение Артефакты различного генеза Реверберация
- 11. Стандартизация ЭхоКГ Применение алгоритма (последовательности) в процессе исследования Использование протокола обследования Применение регистрирующих изображение устройств для
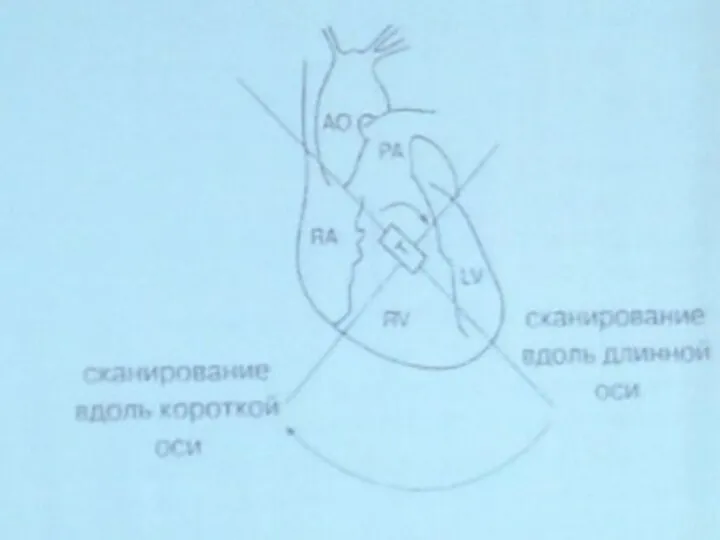
- 12. Возможные доступы при ЭхоКГ
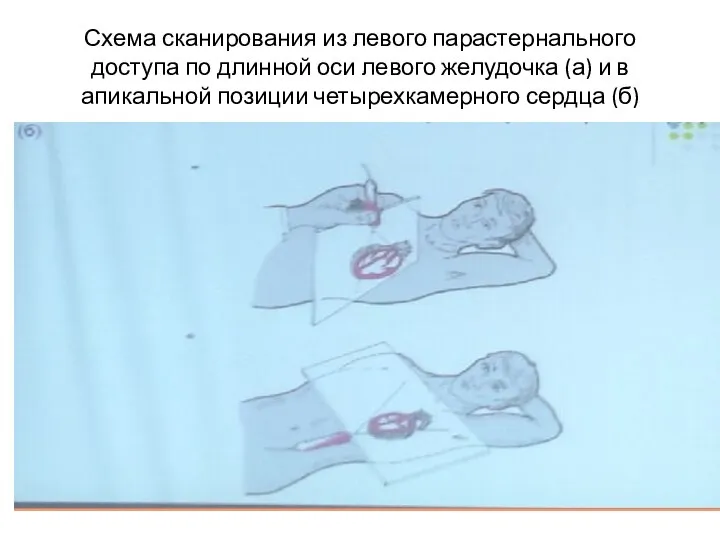
- 13. Схема сканирования из левого парастернального доступа по длинной оси левого желудочка (а) и в апикальной позиции
- 14. Следует помнить: Стандартные позиции – это не стандартые положения ультразвукового датчика, а стандартные изображения структур сердца,
- 15. Парастернальные позиции парастернальная длинная ось ЛЖ длинная ось правых отделов Парастернальные короткие оси на уровне створок
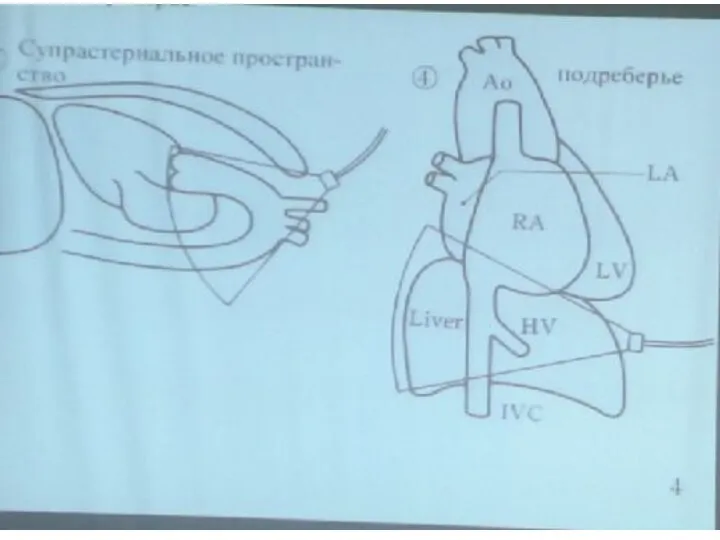
- 16. Супрастернальные позиции длинная ось дуги аорты короткая ось дуги аорты позиции для визуализации сосудистого пучка Субкостальные
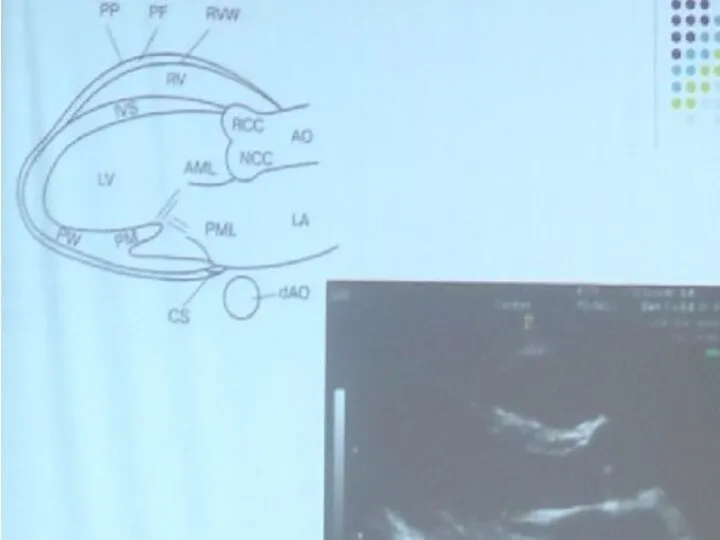
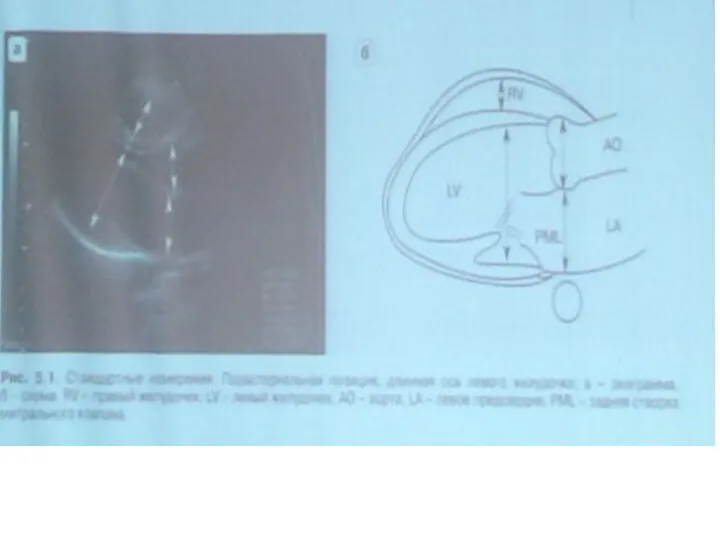
- 19. Парастернальная позиция, длинная ось левого желудочка Данная позиция удобна для стандартных измерений и расчетов. Для получения
- 21. Стандартизация измерений ЛЖ, ЛП и аорты в М-режиме Положение митрально-аортального контакта на биссектрисе прямого угла сектора
- 22. В «В-режиме» измеряют Фиброзные кольца МК, АК, ТК Диаметр ВТЛЖ, ВТПЖ Диаметр легочных и полых вен
- 23. Парастернальная позиция, длинная ось правого желудочка Данная позиция получается при отклонении датчика вправо и может быть
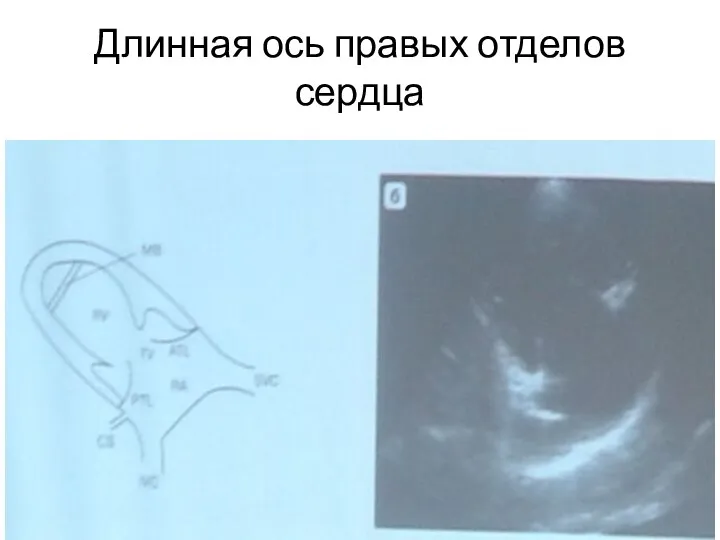
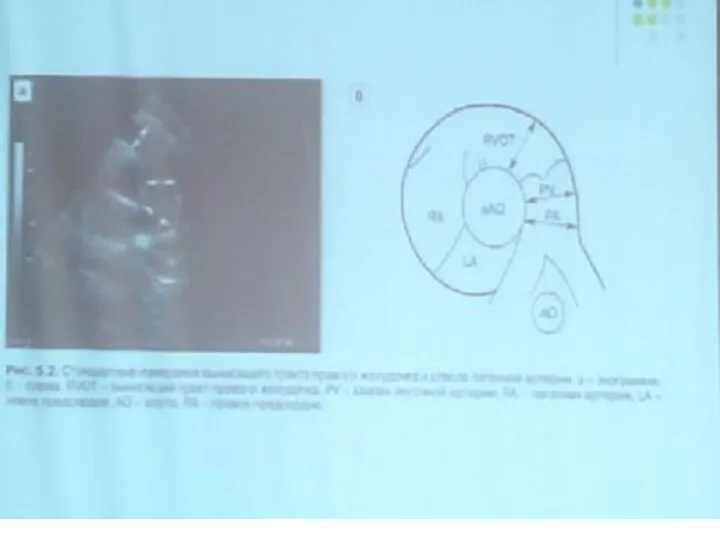
- 24. Длинная ось правых отделов сердца
- 25. Возможные проблемы и способы их устранения Проблема - невозможность визуализации из парастернальной позиции При эмфиземе, ожирении,
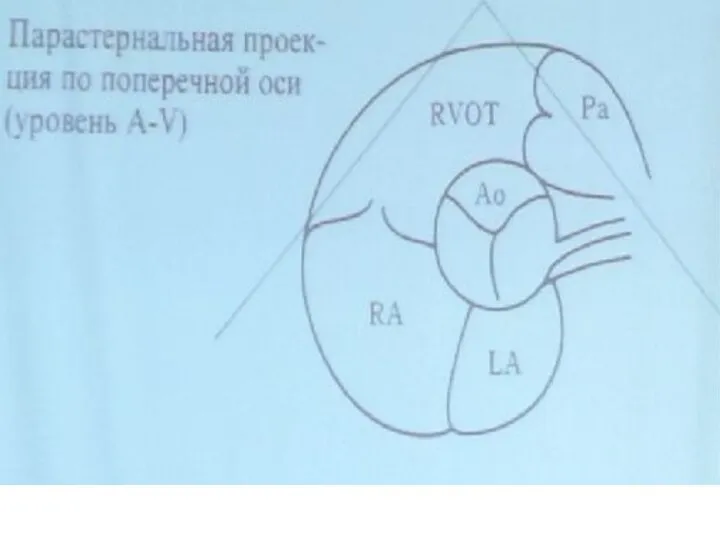
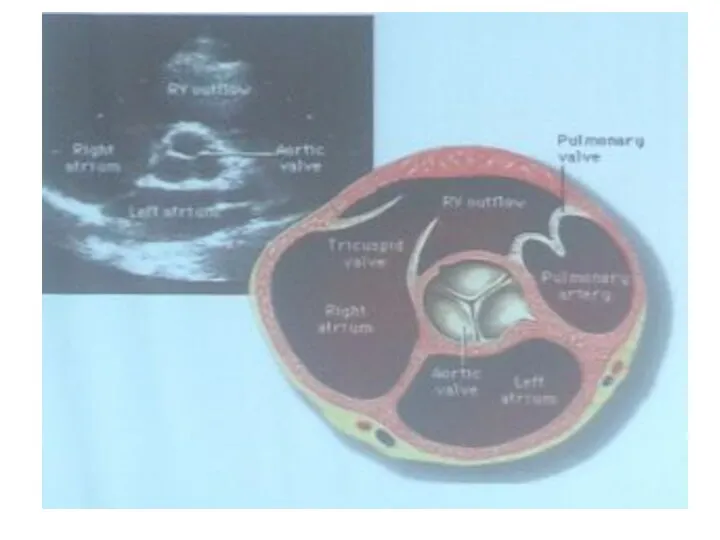
- 26. Парастернальная позиция, короткая ось на уровне конца створок аортального клапана Для получения этой позиции датчик ротируют
- 29. Прастернальная позиция, короткая ось на уровне конца створок АК Идентифицировать створки можно по месту отхождения правой
- 30. Парастернальная позиция, короткая ось на уровне конца створок АК Справа расположен ствол и бифуркация легочной артерии
- 31. Парастернальная позиция, короткая ось конца створок АК Ниже бифуркации ЛА визуализируется грудная аорта Ниже АК можно
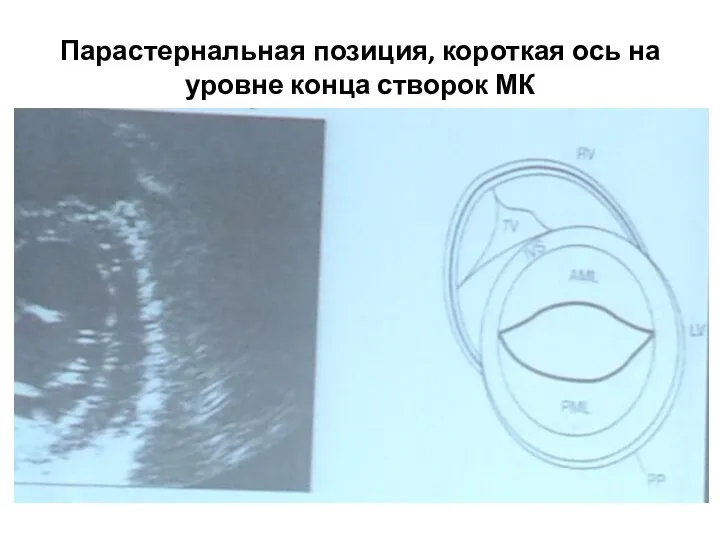
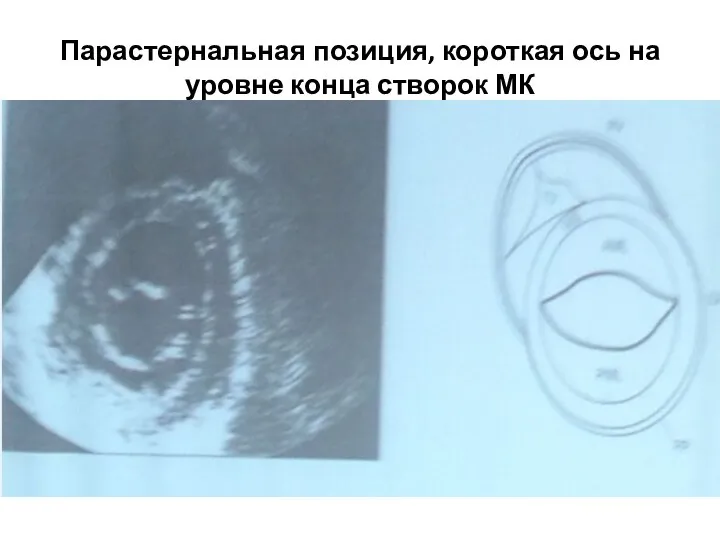
- 33. Парастернальная позиция, короткая ось на уровне конца створок МК Для получения этой позиции датчик необходимо немного
- 34. Парастернальная позиция, короткая ось на уровне конца створок МК
- 35. Парастернальная позиция, короткая ось на уровне конца створок МК
- 36. Парастернальная позиция, короткая ось на уровне конца створок МК ПЖ отделен от ЛЖ межжелудочковой перегородкой, которая
- 37. Парастернальная позиция, короткая ось на уровне концов папиллярных мышц Если отклонить датчик выше на несколько градусов,
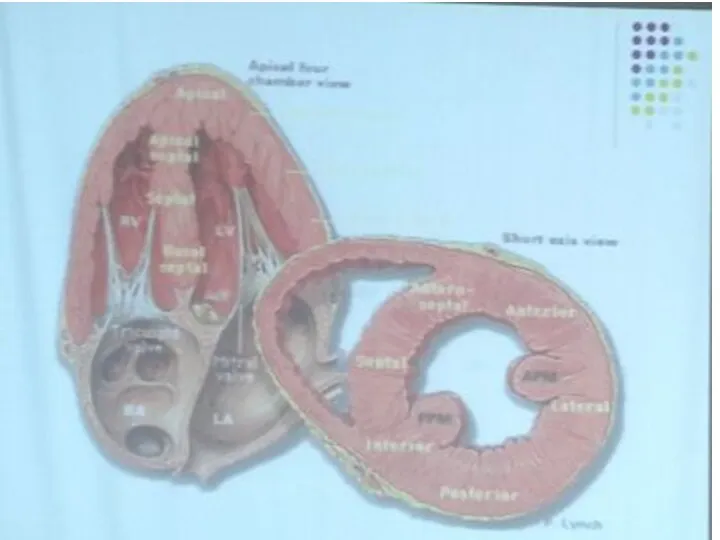
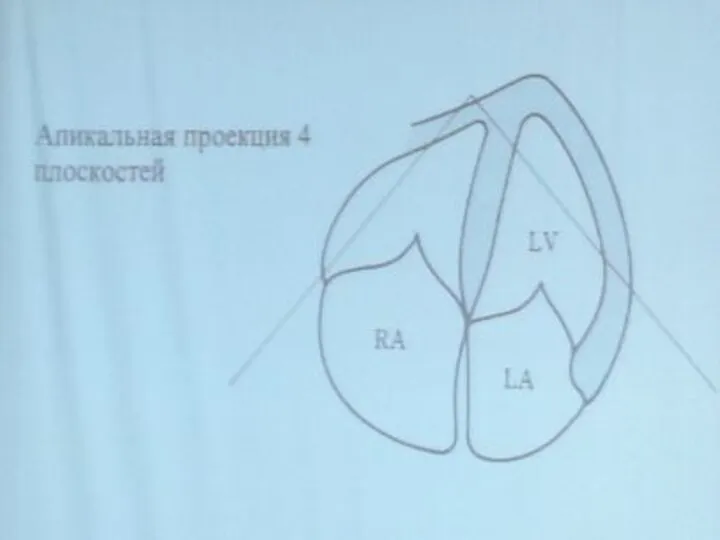
- 40. Апикальная позиция Датчик располагается в пятом межреберье по срединноключичной линии Положение пациента лежа на спине или
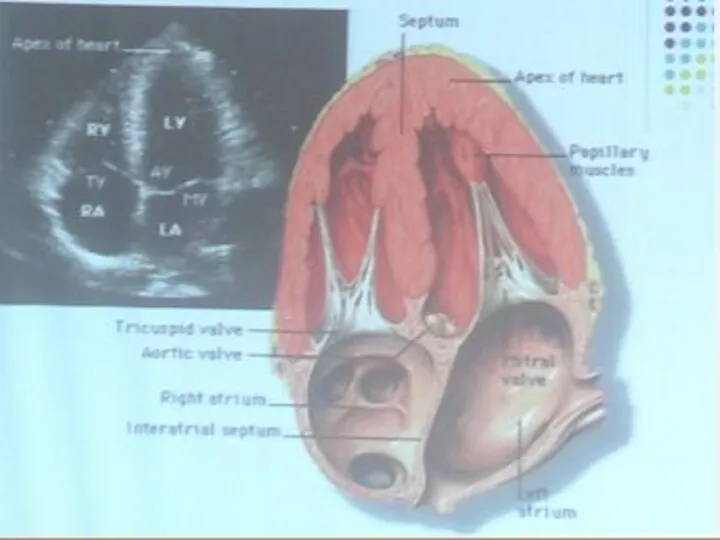
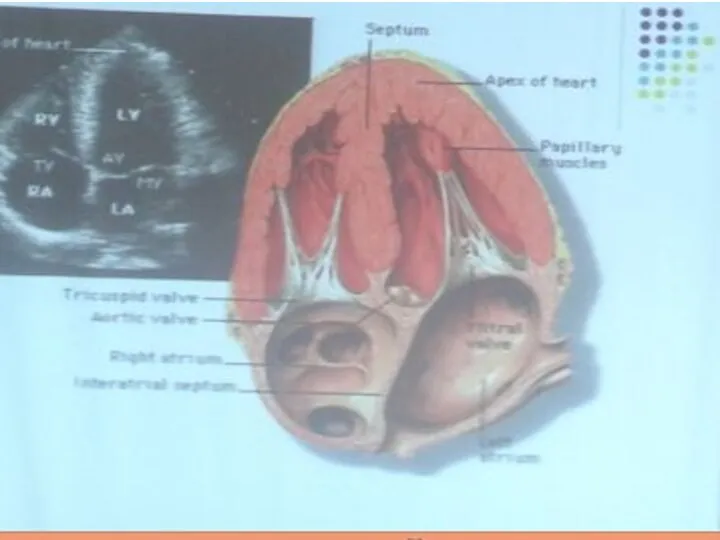
- 42. Апикальная четырехкамерная позиция позволяет оценить сократительную миокарда, произвести дополнительные измерения Оценить состояние створок митрального клапанов В
- 43. Передняя и септальная створки ТК и передняя и задняя створки МК и хордальный аппарат четко визуализируются.
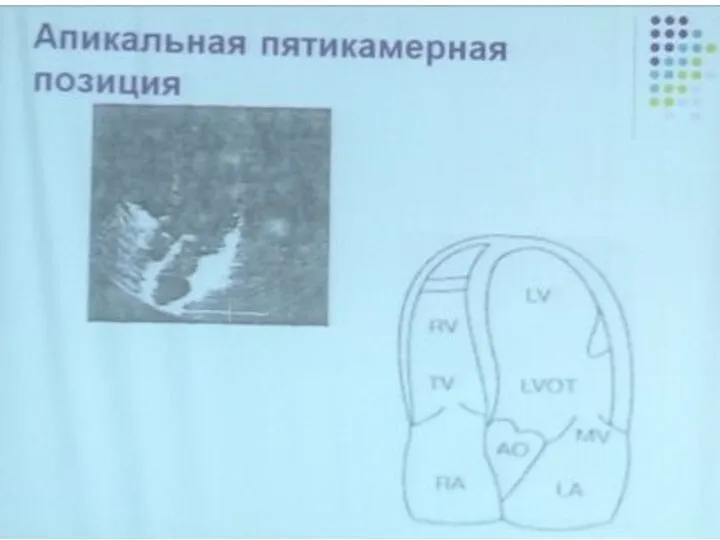
- 45. Апикальная пятикамерная позиция Если ротировать датчик на 10-15° по часовой стрелке, то можно помимо предсердий и
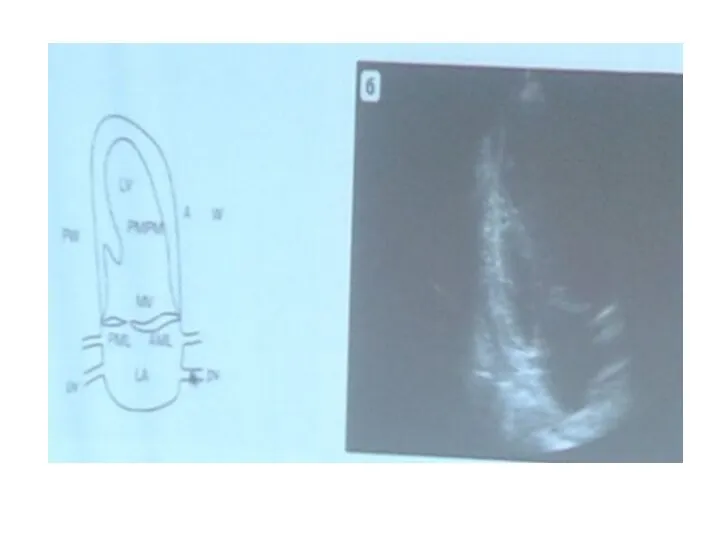
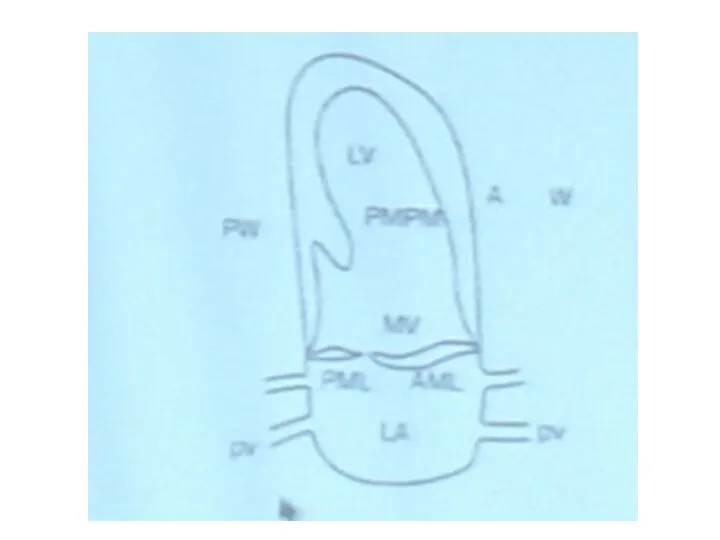
- 47. Апикальная двухкамерная позиция В ЛП впадают четыре легочные вены Передняя створка МК более длинная и всегда
- 51. Невозможность визуализации из апикальной позиции Часто бывает у женщин с ожирением, у пациентов с заболеваниями легких
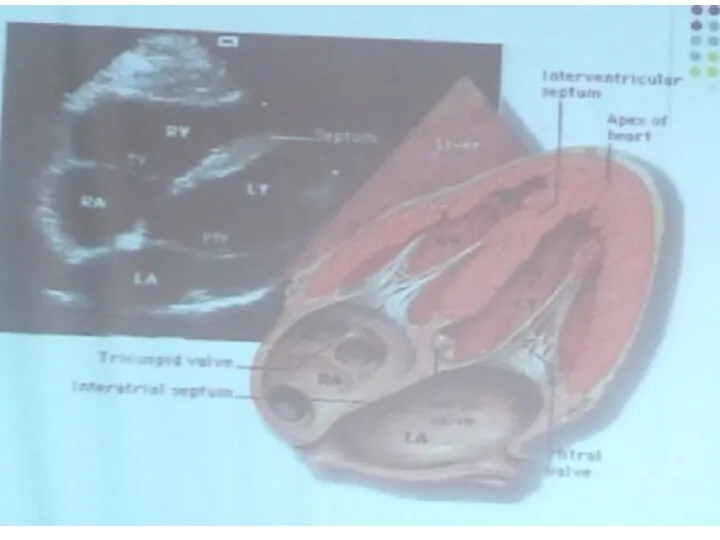
- 54. Субкостальный доступ Субкостальная четырехкамерная позиция. Для получения позиции датчик устанавливают в эпигастральную область и направляют луч
- 55. Субкостальное четырехкамерное сечение во многом напоминает верхушечное сечение, но изображение камер сердца выглядит по-иному. При направлении
- 58. Субкостальный доступ Длинная ось нижней полой вены. Больного укладывают на спину, датчик устанавливают в эпигастральную область.
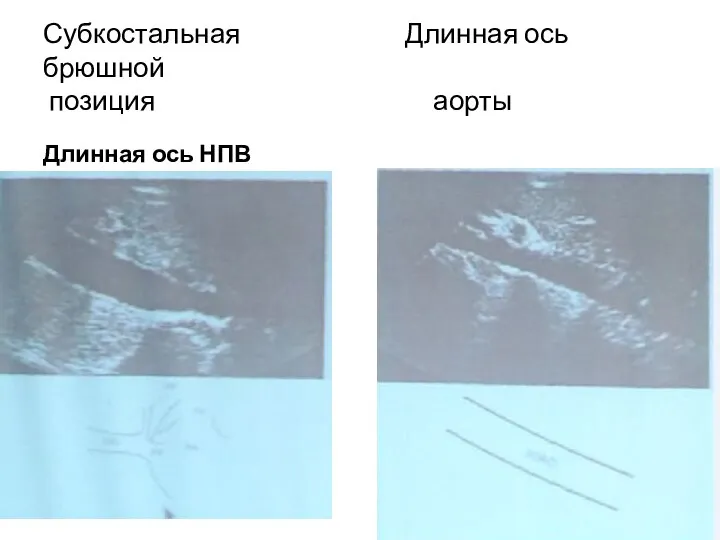
- 59. Субкостальная Длинная ось брюшной позиция аорты Длинная ось НПВ
- 61. Длинная ось брюшного отдела аорты Если отклонить датчик вправо, то можно получить изображение брюшной аорты и
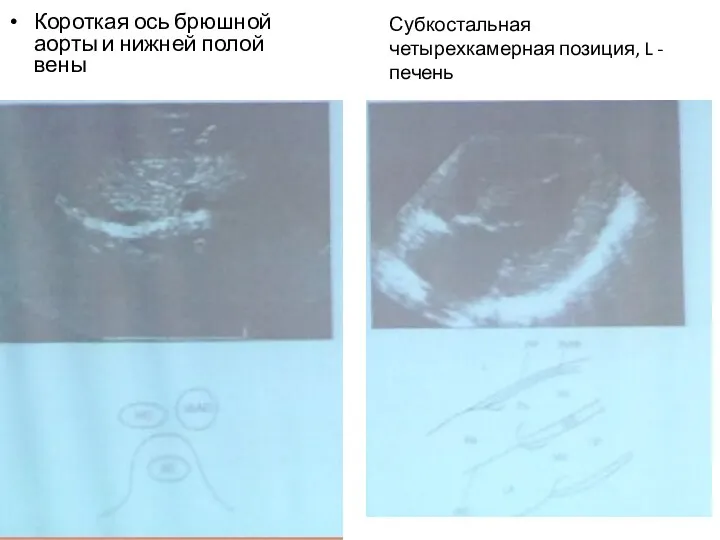
- 62. Короткая ось брюшной аорты и нижней полой вены Субкостальная четырехкамерная позиция, L - печень
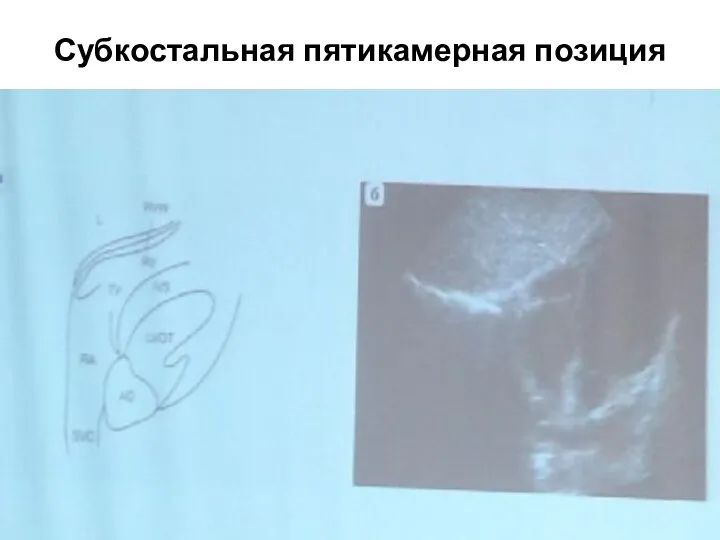
- 63. Субкостальная пятикамерная позиция
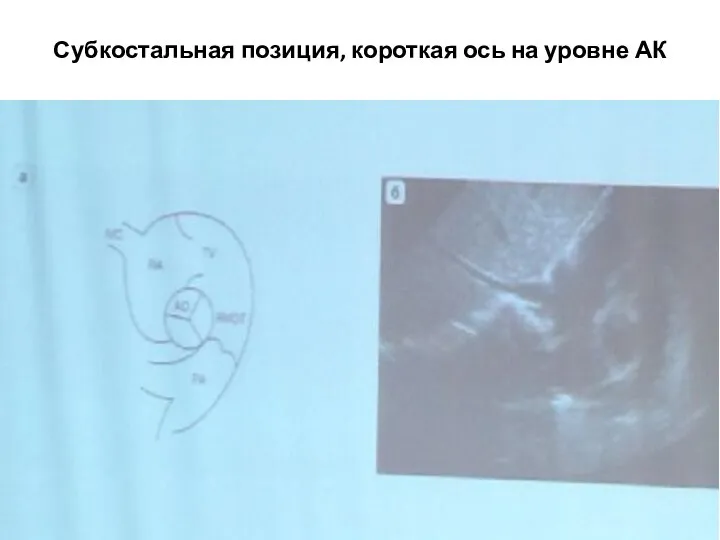
- 64. Субкостальная позиция, короткая ось на уровне АК
- 65. Супрастернальная позиция Исследование проводится в положении пациента лежа на спине. Под лопатки необходимо подложить валик и
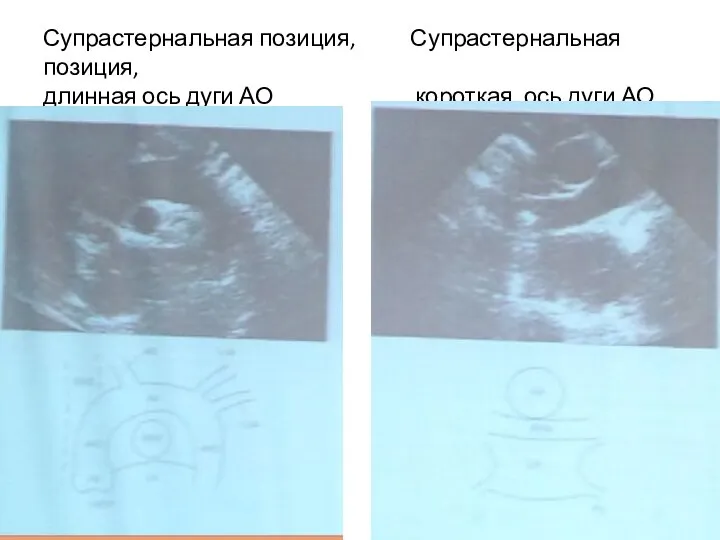
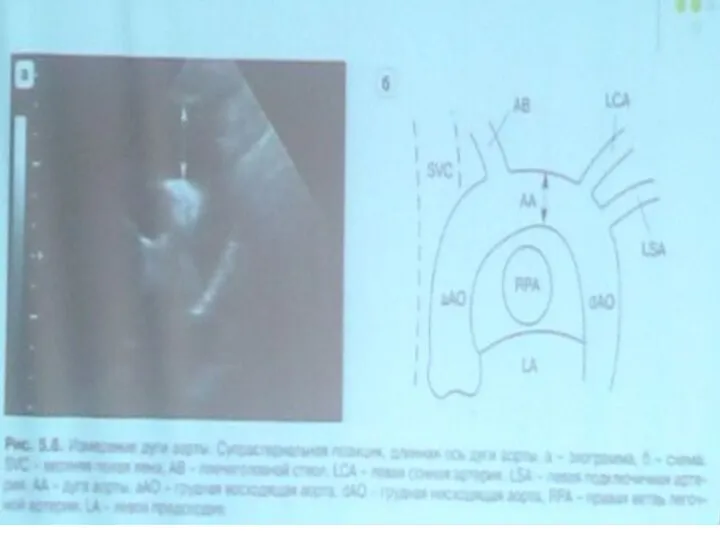
- 66. Супрастернальная позиция , длинная ось дуги аорты Визуализируется часть восходящего отдела аорты, дуга и часть нисходящего
- 67. Супрастернальная позиция, Супрастернальная позиция, длинная ось дуги АО короткая ось дуги АО
- 68. Плевральные полости Обязательной частью эхокардиографического исследования у больных с кардиологической патологией является анализ состояния плевральных полостей.
- 69. М – режим (от английского слова motion) – движение – первый режим, используемый в эхокардиографии. Это
- 70. На графике М-модальной разверстки по вертикали откладывается расстояние, по горизонтали – время. В зависимости от положения
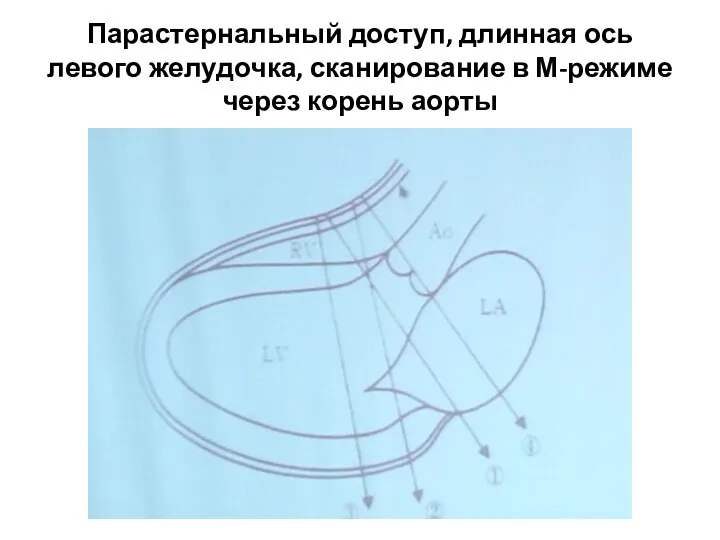
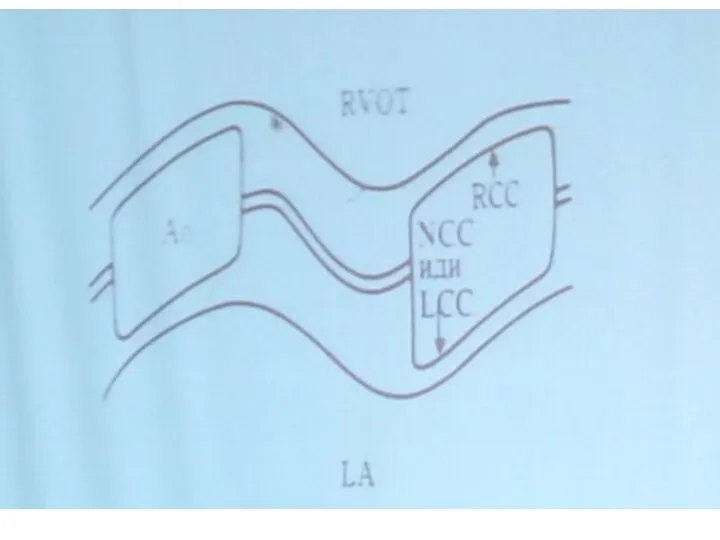
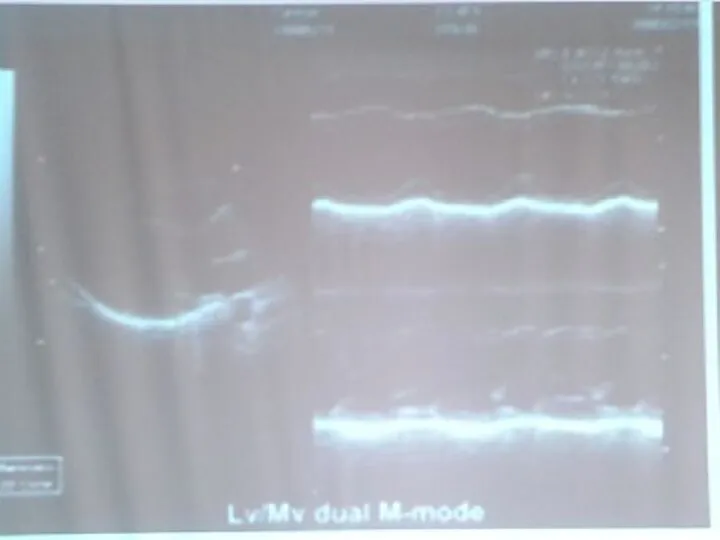
- 71. Парастернальный доступ, длинная ось левого желудочка, сканирование в М-режиме через корень аорты
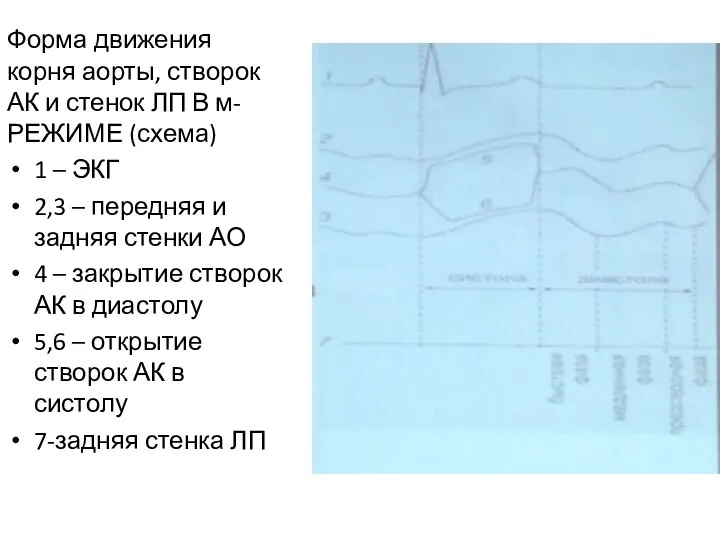
- 73. Форма движения корня аорты, створок АК и стенок ЛП В м-РЕЖИМЕ (схема) 1 – ЭКГ 2,3
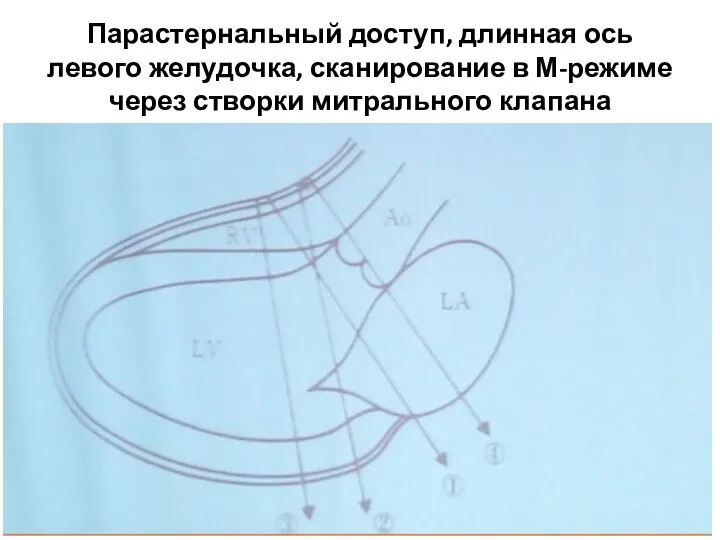
- 74. Парастернальный доступ, длинная ось левого желудочка, сканирование в М-режиме через створки митрального клапана
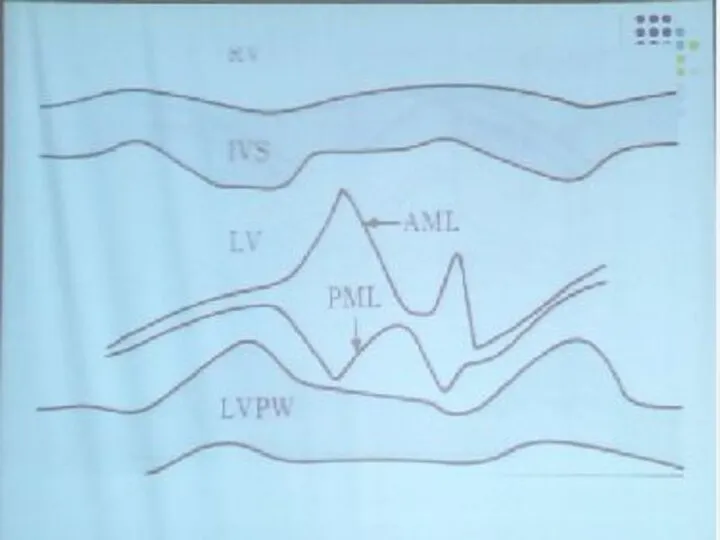
- 76. Расстояние от пика Е – максимального открытия передней створки до пика Е – максимального открытия задней
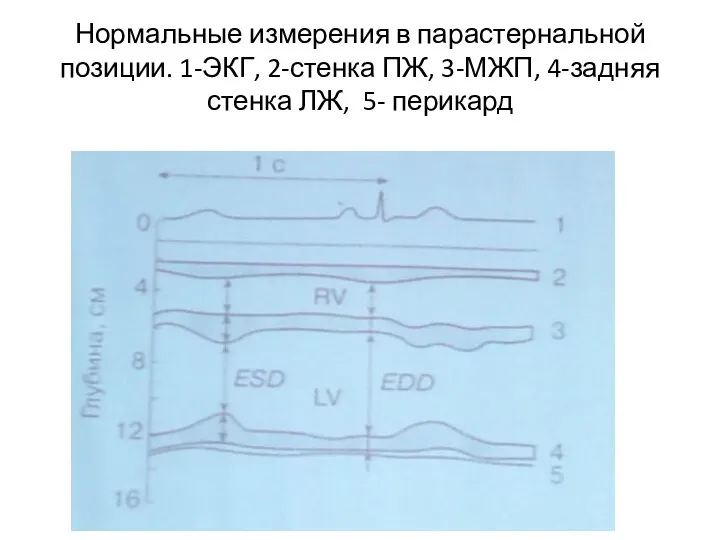
- 78. Нормальные измерения в парастернальной позиции. 1-ЭКГ, 2-стенка ПЖ, 3-МЖП, 4-задняя стенка ЛЖ, 5- перикард
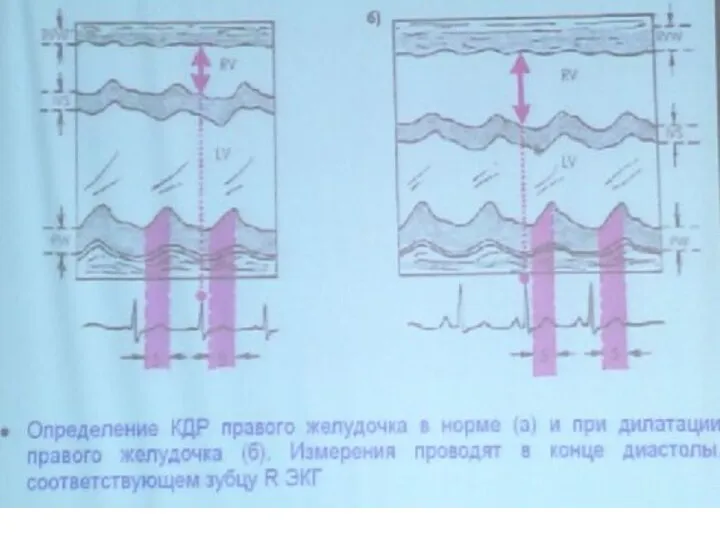
- 79. Схема получения одномерной ЭхоКГ при сканировании из левого парастернального доступа на уровне папиллярных мышц
- 81. Рекомендуемая рутинная программа ЭхоКГ Парастернальный доступ, сечение по длинной оси Двухмерная ЭхоКГ ЦД картирование областей МК,
- 82. Рекомендуемая рутинная программа ЭхоКГ Парастернальный доступ, сечение по короткой оси Зафиксируйте двухмерные изображения в следующих плоскостях:
- 83. Рекомендуемая рутинная программа ЭхоКГ Апикальный доступ, двухкамерное сечение Зафиксируйте двухмерные изображения в обоих сечениях Проведите ЦД
- 88. Основные термины и обозначения, применяемые в эхокардиографии: а) сокращения для обозначения сердечных структур и эхокардиографических показателей;
- 89. Основные термины и обозначения, применяемые в эхокардиографии:
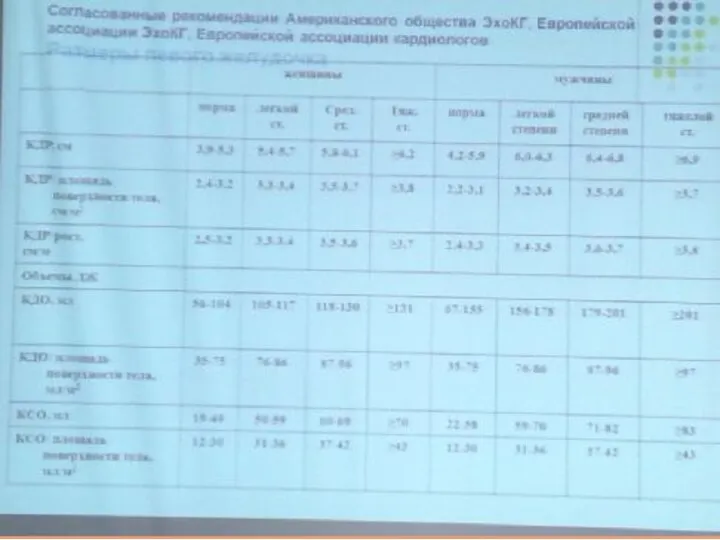
- 90. Согласованные рекомендации Американского общества ЭхоКГ, Европейской ассоциации ЭхоКГ, европейской ассоциации кардиологов
- 94. Скачать презентацию
















































 Доброкачественные опухоли яичников
Доброкачественные опухоли яичников Хроническое воспаление слюнных желез
Хроническое воспаление слюнных желез Ранняя коррекционная помощь детям с ограниченными возможностями здоровья
Ранняя коррекционная помощь детям с ограниченными возможностями здоровья Биоэтические проблемы взаимодействия медицины с фармацией. Социальная этика медицины
Биоэтические проблемы взаимодействия медицины с фармацией. Социальная этика медицины Преэкламсиясы бар жүкті әйелдерде
Преэкламсиясы бар жүкті әйелдерде Мидың компьютерлік томографиясы (КТ)
Мидың компьютерлік томографиясы (КТ) Эмоциональный интеллект – ключевая компетенция успешного человека
Эмоциональный интеллект – ключевая компетенция успешного человека Сердечно-легочная реанимация. Диагностика клинической смерти
Сердечно-легочная реанимация. Диагностика клинической смерти Взаимодействие аллельных генов. Множественный аллелизм. Наследование групп крови по системе АВ0. Резус-фактор. Занятие 7
Взаимодействие аллельных генов. Множественный аллелизм. Наследование групп крови по системе АВ0. Резус-фактор. Занятие 7 Лантозид
Лантозид Воспалительные заболевания половых органов неспецифической этиологии
Воспалительные заболевания половых органов неспецифической этиологии Complete Oral Care
Complete Oral Care Системная склеродермия
Системная склеродермия Боррелиозы. Род Borrelia
Боррелиозы. Род Borrelia Неингаляционный наркоз
Неингаляционный наркоз Хронический холецистит
Хронический холецистит Основы формирования здоровья детей в период новорожденности и грудного возраста
Основы формирования здоровья детей в период новорожденности и грудного возраста Этиология и патогенез раневого процесса. Классификации ран
Этиология и патогенез раневого процесса. Классификации ран Особенности работы медицинской сестры в противотуберкулёзном диспансере
Особенности работы медицинской сестры в противотуберкулёзном диспансере Питание и иммунитет
Питание и иммунитет Лабораторные исследования при заболеваниях, передающихся половым путём (ЗППП)
Лабораторные исследования при заболеваниях, передающихся половым путём (ЗППП) ВИЧ-инфекция и СПИД: без мифов и иллюзий
ВИЧ-инфекция и СПИД: без мифов и иллюзий Аутоиммунные заболевания печени
Аутоиммунные заболевания печени Токсоплазмоз при беременность
Токсоплазмоз при беременность Миелопролиферативные заболевания
Миелопролиферативные заболевания Психотерапия кризисных состояний, невротических расстройств и психосоматических заболеваний
Психотерапия кризисных состояний, невротических расстройств и психосоматических заболеваний Сифилис: актуальные вопросы
Сифилис: актуальные вопросы Заболевания наружного среднего и внутреннего уха в детском возрасте
Заболевания наружного среднего и внутреннего уха в детском возрасте