Содержание
- 2. План лекции Определение понятия хронической сердечной недостаточности. Этиология, патогенез. Классификация хронической сердечной недостаточности. Диагностические критерии. Особенности
- 3. Классификация хронической сердечной недостаточности ОССН (2002 г.)
- 4. Шкала оценки клинического состояния больного ХСН (ШОКС) (Мареев В.Ю.) 1. Одышка: 0 – нет, 1 –
- 5. Шкала оценки клинического состояния больного ХСН (ШОКС) (Мареев В.Ю.) 4. В каком положении находится в постели:
- 6. Шкала оценки клинического состояния больного ХСН (ШОКС) (Мареев В.Ю.) 7. Наличие ритма галопа: 0 – нет,
- 7. Шкала оценки клинического состояния больного ХСН (ШОКС) (Мареев В.Ю.) Максимальное количество (20 баллов) соответствует терминальной сердечной
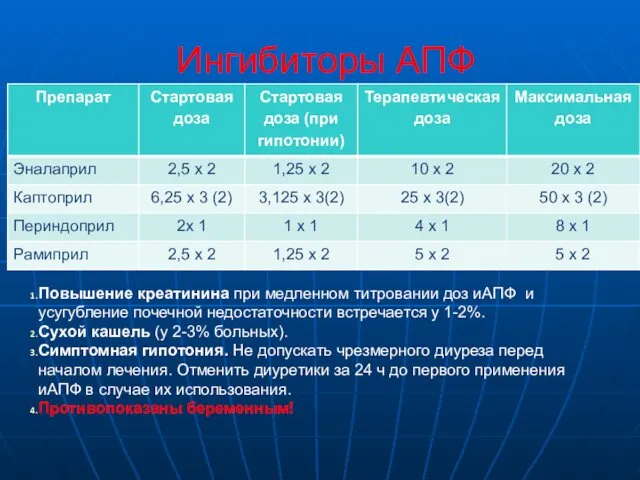
- 8. Ингибиторы АПФ Повышение креатинина при медленном титровании доз иАПФ и усугубление почечной недостаточности встречается у 1-2%.
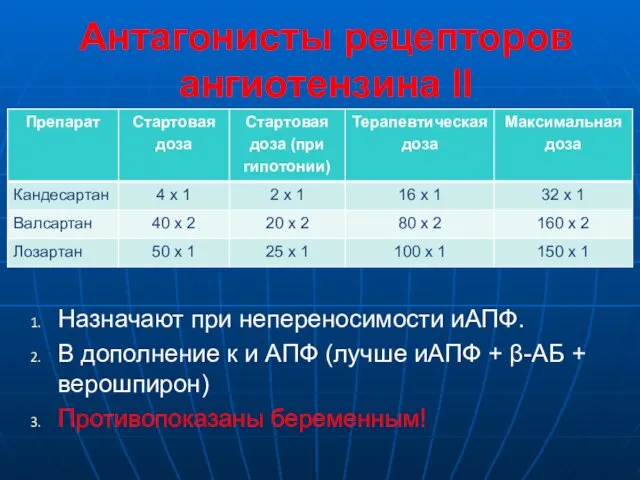
- 9. Антагонисты рецепторов ангиотензина II Назначают при непереносимости иАПФ. В дополнение к и АПФ (лучше иАПФ +
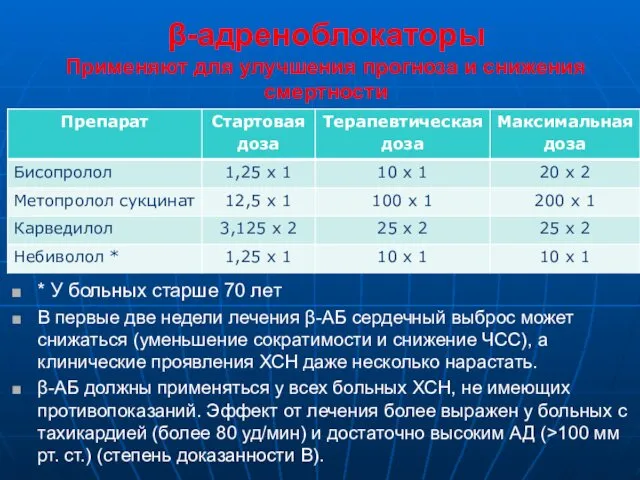
- 10. β-адреноблокаторы Применяют для улучшения прогноза и снижения смертности * У больных старше 70 лет В первые
- 11. Ивабрадин Селективный блокатор ƒ-каналов в клетках синусового узла, урежающий ЧСС без других гемодинамических эффектов. При непереносимости
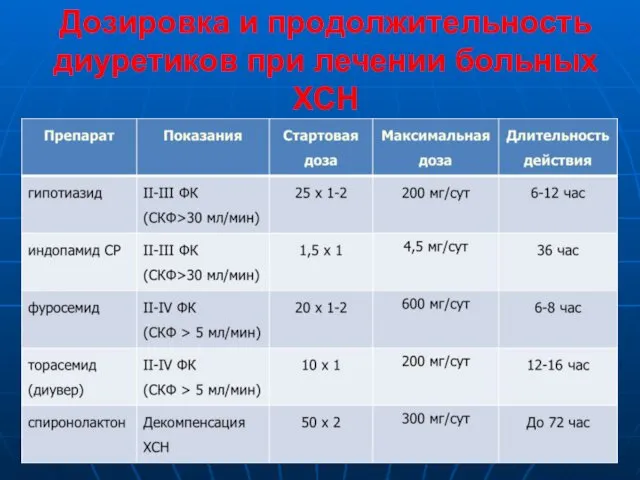
- 12. Дозировка и продолжительность диуретиков при лечении больных ХСН
- 13. Алгоритм назначения диуретиков (в зависимости от тяжести ХСН) A) I ФК – не лечить мочегонными (0
- 14. Алгоритм назначения диуретиков (в зависимости от тяжести ХСН) E) III ФК (декомпенсация) – петлевые диуретики (лучше
- 15. Сердечные гликозиды Дигоксин должен применяться в малых дозах: до 0,25 мг / сут (для больных с
- 16. Эфиры омега-3 полиненасыщенных жирных кислот (Омакор) Назначение ω-3 ПНЖК в дозе 1 г / сут должно
- 17. Антикоагулянты в лечении больных ХСН При наличии венозного тромбоза, высоком риске его развития и декомпенсации, требующей
- 18. Антикоагулянты в лечении больных ХСН Три типа ОАКГ: A) классические антагонисты витамина K (варфарин), B) прямой
- 19. Применение оральных антикоагулянтов при ХСН с синусовым ритмом
- 20. Применение оральных антикоагулянтов при ХСН При ФП всем больным ХСН (постоянной, персистирующей или пароксизмальной при частоте
- 21. Применение оральных антикоагулянтов при ХСН Применение новых антикоагулянтов – дабигатрана (прадаксы) в дозе 110 мг 2
- 22. Электрофизиологические методы лечения ХСН A) имплантации обычных (правожелудочковых) ЭКС; B) имплантации бивентрикулярных электрокардиостиму- ляторов (БВЭКС) для
- 23. Хирургические методы лечения ХСН Реваскуляризация миокарда (аорто-коронарное или маммарно-коронарное шунтирование). Операция по коррекции митральной регургитации (вмешательства
- 25. Скачать презентацию


















 Методики обработки корневых каналов
Методики обработки корневых каналов Антигены
Антигены Организация и проведение первичных противоэпидемических мероприятий
Организация и проведение первичных противоэпидемических мероприятий Жаңа туған нәрестенің физиологиясы және патологиясы
Жаңа туған нәрестенің физиологиясы және патологиясы Лекарства и беременность
Лекарства и беременность Тыныс алу жолдары қабырғасының жалпы үлгісі
Тыныс алу жолдары қабырғасының жалпы үлгісі Единственный желудочек. Современные методы коррекции. Клинический случай
Единственный желудочек. Современные методы коррекции. Клинический случай Ультразвуковая диагностика патологии суставов
Ультразвуковая диагностика патологии суставов Использование лекарственных растений при заболеваниях печени
Использование лекарственных растений при заболеваниях печени Заболевания сетчатки
Заболевания сетчатки Патология периода новорожденности (Асфиксия, Гипоксия)
Патология периода новорожденности (Асфиксия, Гипоксия) Гемофилия
Гемофилия Туберкулёз и его последствия
Туберкулёз и его последствия Организация медицинского страхования в РФ
Организация медицинского страхования в РФ Жоғарғы және төменгі жақ остеомиелиті
Жоғарғы және төменгі жақ остеомиелиті Генетика и генетические исследования на Урале
Генетика и генетические исследования на Урале Коникотомия. Показания к коникотомии
Коникотомия. Показания к коникотомии Сарыағаш минералды ас суы
Сарыағаш минералды ас суы Ветеринарное акушерство, гинекология и биотехника размножения животных
Ветеринарное акушерство, гинекология и биотехника размножения животных Базовые знания о меридианах
Базовые знания о меридианах Правила постановки периферического венозного катетера
Правила постановки периферического венозного катетера Ишемия-реперфузия миокарда
Ишемия-реперфузия миокарда Коклюш. Историческая справка
Коклюш. Историческая справка Гормоны жировой ткани
Гормоны жировой ткани Болезни накопления. Диагностика наследственной патологии
Болезни накопления. Диагностика наследственной патологии Антитела. Клеточный и гуморальный иммунитет (лекция 3)
Антитела. Клеточный и гуморальный иммунитет (лекция 3) Зигмунд Фрейдтің психоанализ ілімі
Зигмунд Фрейдтің психоанализ ілімі Клинико-гематологический синдром - анемия
Клинико-гематологический синдром - анемия