Содержание
- 2. Причины остановки кровообращения I. Остановка сердца. √ Желудочковая тахикардия без пульса. √ Фибрилляция желудочков. √ Асистолия.
- 3. Причины возникновения жизнеугрожающих нарушений ритма (ЖТ, ФЖ, Асистолия, Остановка дыхания) Медленно развивающаяся: √ Тяжелая гипоксемия: -
- 4. Причины возникновения жизнеугрожающих нарушений ритма
- 5. Ятрогенные причины возникновения жизнеугрожающих нарушений ритма √ Могут быть любые медицинские процедуры. √ Эзофагогастроскопия. √ Бронхоскопия.
- 6. Причины возникновения ЭМД √ Гиповолемия (абсолютная, относительная). √ Гипоксия. √ Гидроионный дисбаланс (ацидоз). √ Гиперкалиемия. √
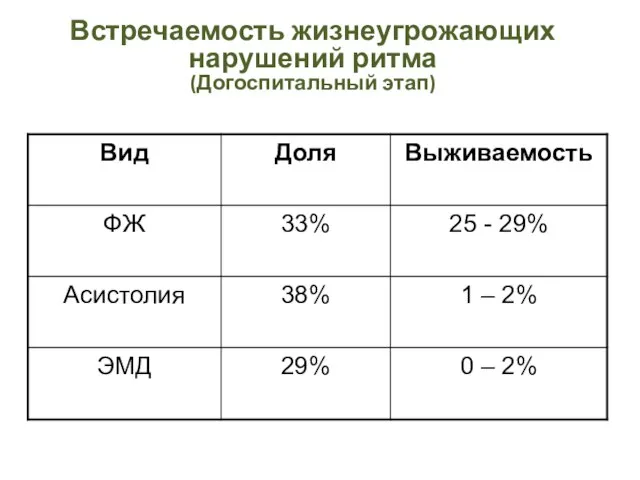
- 7. Встречаемость жизнеугрожающих нарушений ритма (Догоспитальный этап)
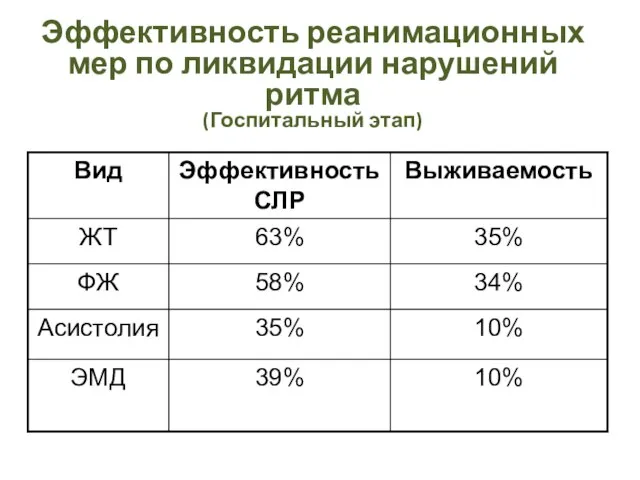
- 8. Эффективность реанимационных мер по ликвидации нарушений ритма (Госпитальный этап)
- 9. ДИАГНОСТИКА ОСТАНОВКИ КРОВООБРАЩЕНИЯ Отсутствие сознания Апноэ / Агональное дыхание (40%) Отсутствие двигательной активности Отсутствие кровообращения (Ps)
- 10. ДИАГНОСТИКА ОСТАНОВКИ КРОВООБРАЩЕНИЯ
- 11. ДИАГНОСТИКА ОСТАНОВКИ КРОВООБРАЩЕНИЯ Время на диагностику остановки кровообращения не должно превышать 10 секунд
- 12. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ 1. Базовые. 2. Расширенные.
- 13. Базовые реанимационные мероприятия комплекс мер по обеспечению проходимости дыхательных путей, кровообращения и вентиляции легких без использования
- 14. Обеспечение искусственного кровотока Генератором кровотока служит повышение внутригрудного давления (теория грудного насоса) и непосредственно компрессия сердца
- 15. Непрямой массаж сердца Критерии эффективности: 1. Глубина компрессии. 2. Частота компрессии. 3. Отношения времени компрессии и
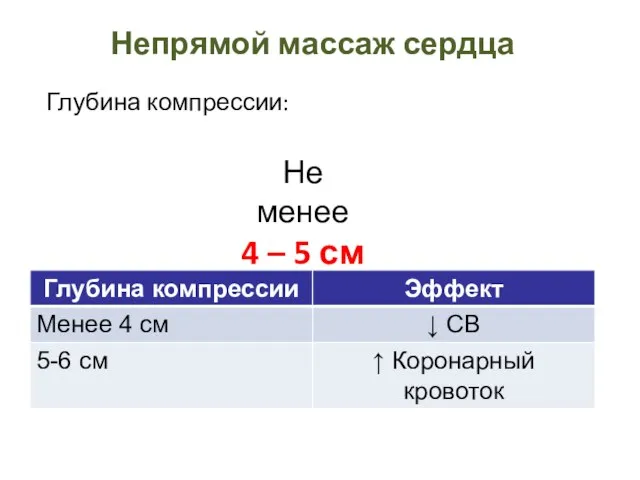
- 16. Непрямой массаж сердца Глубина компрессии: Не менее 4 – 5 см
- 17. Непрямой массаж сердца Частота компрессии: Максимальный коронарный и мозговой кровоток отмечается при частоте компрессий от 90
- 18. Непрямой массаж сердца Отношение времени компрессии и декомпрессии: 1 : 1 = 0,3 с Непрямой массаж
- 19. Непрямой массаж сердца Обеспечение полной декомпрессии ГК: 1. Снижение давления в грудной клетке. 2. Увеличение венозного
- 20. Непрямой массаж сердца Частота компрессии: 1. Это длительность одного цикла = 60 с/100 = 0,6 с.
- 21. Непрямой массаж сердца % 80 20
- 22. Непрямой массаж сердца Необходимо уменьшить длительность и частоту перерывов между компрессиями: 1. При возобновлении НМС первые
- 23. Непрямой массаж сердца Необходимо уменьшить длительность и частоту перерывов между компрессиями: 1. Каждая минута после остановки
- 24. Отношение компрессий ГК и частоты вентиляций Универсальное соотношение 30 компрессий ГК / 2 искусственных вдоха 1.
- 25. Вентиляция легких Дыхательный объем 500 – 600 мл (6 – 7 мл/кг). Длительность вдоха – 1
- 26. Непрямой массаж сердца 1. СЛР без ИВЛ может быть столь же эффективна, как и полный комплекс
- 27. Оптимизация комплекса СЛР Как снизить перерывы КГК? 1. Проводить ИВЛ не прерывая компрессии грудной клетки. 2.
- 28. Оптимизация искусственного кровотока (расширенный реанимационные мероприятия) ВЫСОКОЧАСТОТНЫЙ МАССАЖ СЕРДЦА ОТКРЫТЫЙ МАССАЖ СЕРДЦА ВСТАВОЧНАЯ АБДОМИНАЛЬНАЯ КОМПРЕССИЯ АКТИВНАЯ
- 29. Оптимизация комплекса СЛР Когда необходимо начать с ИВЛ? Остановка кровообращения, произошедшая на фоне асфиксии (первичная остановка
- 30. Обеспечение проходимости ДП (расширенный реанимационный комплекс) 1. Орофарингеальный воздуховод. 2. Назофарингеальный воздуховод. 3. Ларингеальная маска-воздуховод (ЭВ
- 31. Аппараты ИВЛ (расширенный реанимационный комплекс) 1. Автоматические аппараты ИВЛ с подачей О2 и ограничением потока. 2.
- 32. Дефибрилляторы (расширенный реанимационный комплекс) НАРУШЕНИЯ РИТМА, ПРИВОДЯЩИЕ К ОСТАНОВКЕ КРОВООБРАЩЕНИЯ 1. Требующие проведения ДФ: - ЖТ
- 33. Нарушения ритма требующие проведения ДФ
- 34. ДЕФИБРИЛЛЯЦИЯ Что это? Процесс, при котором через миокард проходит ток с величиной, достаточной для деполяризации критической
- 35. ДЕФИБРИЛЛЯЦИЯ Эффективность ДФ в первые 3-5 мин с момента остановки кровообращения увеличивает вероятность выживания до 49-75%
- 36. ОПТИМАЛЬНЫЕ СРОКИ ПРОВЕДЕНИЯ ДЕФИБРИЛЛЯЦИИ 1. Очень важно как можно раннее проведение ДФ (наиболее важный фактор ↑
- 37. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ ФЖ и ЖТ 1. Компрессия особенно важна, когда ДФ не может быть выполнена
- 38. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ ФЖ и ЖТ Обеспечение проходимости ДП 1. Не тратить время на инвазивные мероприятия.
- 39. ОПТИМАЛЬНАЯ ТЕХНИКА ДЕФИБРИЛЛЯЦИИ Обеспечить прохождение тока через фибриллирующий миокард при наименьшем торакальном сопротивлении. Торакальный импеданс в
- 40. ОПТИМАЛЬНОЕ РАСПОЛОДЕНИЕ ЭЛЕКТРОДОВ Ни в одном исследовании у людей не проводилось оценки расположения электродов в качестве
- 41. ОПТИМАЛЬНОЕ РАСПОЛОДЕНИЕ ЭЛЕКТРОДОВ Ни в одном исследовании у людей не проводилось оценки расположения электродов в качестве
- 42. ОПТИМАЛЬНОЕ РАСПОЛОДЕНИЕ ЭЛЕКТРОДОВ Стандартное
- 43. ОПТИМАЛЬНОЕ РАСПОЛОДЕНИЕ ЭЛЕКТРОДОВ Альтернативное
- 44. ОПТИМАЛЬНОЕ РАСПОЛОДЕНИЕ ЭЛЕКТРОДОВ Нюансы Разряд может повреждать имплантированный кардиостимулятор – необходимо изменить положения электродов. Электрод не
- 45. ФОРМА ЭЛЕКТРОДОВ УМЕНЬШЕНИЕ ТРАНСТОРАКАЛЬНОГО СОПРОТИВЛЕНИЯ
- 46. УМЕНЬШЕНИЕ ТРАНСТОРАКАЛЬНОГО СОПРОТИВЛЕНИЯ РАЗМЕР ЭЛЕКТРОДОВ 1. Суммарная площадь электродов должна составлять не менее 150 см2. 2.
- 47. УМЕНЬШЕНИЕ ТРАНСТОРАКАЛЬНОГО СОПРОТИВЛЕНИЯ Волосяной покров (на груди) Значительно ↑ сопротивление, Эффективность ДФ, ↑ риск создания электрической
- 48. БЕЗОПАСНОСТЬ ПРИ ДЕФИБРИЛЛЯЦИИ Неплотный контакт пластин дефибриллятора с кожей может привести к искрению и в атмосфере
- 49. УМЕНЬШЕНИЕ ТРАНСТОРАКАЛЬНОГО СОПРОТИВЛЕНИЯ Обеспечение плотного контакта электродов с кожей Плотное прижатие электродов 1. Улучшение электрического контакта
- 50. УМЕНЬШЕНИЕ ТРАНСТОРАКАЛЬНОГО СОПРОТИВЛЕНИЯ Между пластиной электрода и кожей оптимально использовать контактный материал с токопроводящими свойствами. ∙
- 51. УМЕНЬШЕНИЕ ТРАНСТОРАКАЛЬНОГО СОПРОТИВЛЕНИЯ 1. Нанесение разряда в конце экспираторной паузы. 2. Максимально снизить ПДКВ. 3. У
- 52. УМЕНЬШЕНИЕ ТРАНСТОРАКАЛЬНОГО СОПРОТИВЛЕНИЯ Форма разряда 1. Двухфазные дефибрилляторы лучше компенсируют торакальное сопротивление. 2. Эффективность первого разряда
- 53. ОПТИМАЛЬНАЯ ЭНЕРГИЯ РАЗРЯДА Подходы: 1. Минимальное повреждение миокарда. 2. Уменьшить вероятность повторных разрядов. Решающее значение имеет
- 54. На дефибрилляторе должен быть указан рекомендуемый уровень энергии для устранения ФЖ или ЖТ ОПТИМАЛЬНАЯ ЭНЕРГИЯ РАЗРЯДА
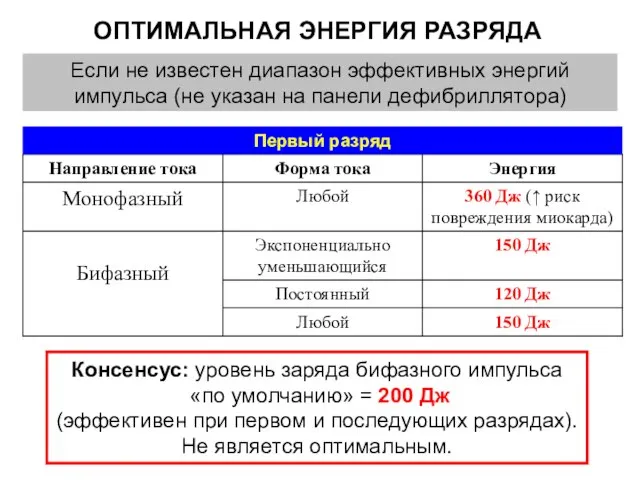
- 55. ОПТИМАЛЬНАЯ ЭНЕРГИЯ РАЗРЯДА Если не известен диапазон эффективных энергий импульса (не указан на панели дефибриллятора) Консенсус:
- 56. ОПТИМАЛЬНАЯ ЭНЕРГИЯ РАЗРЯДА Повторные разряды Протокол не предложен (Бифазный). Рационально увеличить уровень энергии. Если рецидивирует нарушение
- 57. КОЛИЧЕСТВО РАЗРЯДОВ Один или три? СТРАТЕГИЯ ОДНОКРАТНОГО РАЗРЯДА 1. Эффективность первого биполярного импульса ~ 90%. 2.
- 58. КОЛИЧЕСТВО РАЗРЯДОВ Один или три? СЕРИЯ ИЗ 3-х РАЗРЯДОВ 1. Снижение трансторакального сопротивления ? 2. ↑
- 59. ПРОТОКОЛ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ ПРИ НАРУШЕНИЯХ РИТМА, ТРЕБУЮЩИХ ПРОВЕДЕНИЯ ДЕФИБРИЛЛЯЦИИ Диагностика остановки кровообращения Вызвать помощь. С наличием
- 60. ВНУТРИБОЛЬНИЧНАЯ ФИБРИЛЛЯЦИЯ (1 - 2 минуты) Нанести 2 разряда Если не эффективно – 1 минута СЛР
- 61. ВНУТРИБОЛЬНИЧНАЯ ФИБРИЛЛЯЦИЯ (менее 30 секунд) Сразу нанести 2 - 3 разряда Если не эффективно – 1
- 62. МОНИТОРИНГ ЭФФЕКТИВНОСТИ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ ПРИ ФЖ И ЖТ 1. При появлении организованного ритма (правильные комплексы с
- 63. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ ФИБРИЛЛЯЦИИ ЖЕЛУДОЧКОВ И ЖЕЛУДОЧКОВОЙ ТАХИКАРДИИ ПРЕКАРДИАЛЬНЫЙ УДАР Нет ни одного проспективного исследования по
- 64. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ ФЖ И ЖТ ПРЕКАРДИАЛЬНЫЙ УДАР Осложнения: 1. Увеличение частоты осцилляций при ЖТ. 2.
- 65. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ ФЖ И ЖТ Медикаментозные средства 1. Вазопрессоры. 2. Антиаритмические средства. 3. Прочие средства.
- 66. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ ФЖ И ЖТ Вазопрессоры (адреналин) Нет клинических плацебо-контролируемых исследований, подтверждающих, что общепринятая тактика
- 67. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ ФЖ И ЖТ Вазопрессоры (Вазопрессин) Стимуляция V1-рецепторов гладкомышечных клеток. Доза 40 ЕД. Консенсус:
- 68. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ ФЖ И ЖТ Антиаритмики (Амиодарон, Лидокаин) Нет данных, подтверждающих, что общепринятая тактика применения
- 69. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ ФЖ И ЖТ Прочие средства (Магния сульфат) Применяется при гипомагниемии (применение диуретиков, потеря
- 70. ПРОТОКОЛ РЕАНИМАЦИОННЫХ МЕРОПРИЯТИЙ ПРИ НАРУШЕНИЯХ РИТМА, НЕ ТРЕБУЮЩИХ ПРОВЕДЕНИЯ ДЕФИБРИЛЛЯЦИИ Диагностика остановки кровообращения Вызвать помощь. С
- 71. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ АСИСТОЛИИ и ЭМД c ЧСС Прочие средства (Атропин) Взрослые 3 мг в/в болюс
- 72. Показания: - асистолия, - рефрактерная к атропину брадикардия в начальном периоде остановки кровообращения. - Доза –
- 73. Показание: ЭМД вызванная гиперкалиемией. Гипокальциемия. Передозировка блокаторов кальциевых каналов. Начальная доза 10 мл 10% раствора хлорида
- 74. РЕАНИМАЦИОННЫЕ МЕРОПРИЯТИЯ ПРИ АСИСТОЛИИ и ЭМД Прочие средства (Гидрокарбонат натрия) Не рекомендуется использование: 1. При внебольничной
- 75. ПУТИ ВВЕДЕНИЯ МЕДИКАМЕНТОВ
- 76. Гиповолемия: - На начальных этапах реанимации нет данных за преимущество коллоидов или кристаллоидов. - Следует воздержаться
- 78. Скачать презентацию






































































 Гонококковая инфекция у женщин
Гонококковая инфекция у женщин Атеросклероз
Атеросклероз Здоровое и сбалансированное питание
Здоровое и сбалансированное питание Хронические лейкозы (II часть)
Хронические лейкозы (II часть) Патофизиология нервной системы. Боль Моторная
Патофизиология нервной системы. Боль Моторная Заболевания новорожденных
Заболевания новорожденных Обеспечение охраны здоровья школьников в условиях распространения COVID-19
Обеспечение охраны здоровья школьников в условиях распространения COVID-19 Занятие физической культурой в послеродовом периоде
Занятие физической культурой в послеродовом периоде Первично-множественные опухоли у пациенток с раком яичников и раком молочной железы
Первично-множественные опухоли у пациенток с раком яичников и раком молочной железы Психиатриядағы емдеу әдістері
Психиатриядағы емдеу әдістері Методики определения предпочтительного типа будущей профессии
Методики определения предпочтительного типа будущей профессии Лямблиоз
Лямблиоз Патофизиология дисфункций системы пищеварения
Патофизиология дисфункций системы пищеварения Health is wealth
Health is wealth Захворювання органів сечовидільної системи та їх профілактика
Захворювання органів сечовидільної системи та їх профілактика Методы исследования блефароконъюнктивита грибково-демодекозной этиологии
Методы исследования блефароконъюнктивита грибково-демодекозной этиологии Острый медиастенит
Острый медиастенит Болезни крови и кроветворных органов у детей
Болезни крови и кроветворных органов у детей Лечение преэклампсии тяжелой степени в клинико-фармакологическом аспекте
Лечение преэклампсии тяжелой степени в клинико-фармакологическом аспекте Наркомании. Токсикомании
Наркомании. Токсикомании Диагностика повреждений опорно- двигательного аппарата
Диагностика повреждений опорно- двигательного аппарата Трикуспидальный стеноз
Трикуспидальный стеноз Генно-инженерные препараты в терапии ревматических заболеваний.pptx
Генно-инженерные препараты в терапии ревматических заболеваний.pptx Эффективное общение или как реагировать на неприемлемое поведение учеников
Эффективное общение или как реагировать на неприемлемое поведение учеников Количественные методы исследования осадка мочи
Количественные методы исследования осадка мочи Микоплазмы
Микоплазмы Школа диабета. Определение диабета
Школа диабета. Определение диабета Невынашивание беременности
Невынашивание беременности