Содержание
- 2. Цели обучения Быть в курсе основных принципов помощи больному или недоношенному ребенку Распознавать признаки стресса у
- 3. Принципы помощи больным новорожденным в отделении новорожденных Стабилизировать оксигенацию Предотвратить гипотермию Обеспечить потребление нужного количества жидкости
- 4. Кислородная поддержка Регулярный контроль SpO2 у больного ребенка Применение кислорода должно основываться на пульсоксиметрии, если это
- 5. Оборудование для кислородной поддержки Поток кислорода должен подогреваться и увлажняться в стерильных условиях. Используйте приборы согласно
- 6. “Нейтральная тепловая среда” Диапазон температур, при котором основной обмен веществ ребенка минимален: минимальное потребление глюкозы и
- 7. Питание больных младенцев Начать вскармливание сцеженным молоком в течение 12 часов или после стабилизации состояния ребенка
- 8. Ежедневная потребность в жидкости В зависимости от возраста ребенка необходимо соблюдать суточную норму, в идеале -
- 9. Проблемы при энтеральном кормлении Воздержитесь от перорального кормления ребенка, если он вялый, без сознания или у
- 10. Парентеральное введение жидкости Обеспечивайте круглосуточное потребление жидкости (кормление или внутривенные вливания) согласно возрасту ребенка. При определении
- 11. Научите мать технике сцеживания молока/молозива WHO EURO 2002 BMJ 2004
- 12. Альтернативные методы вскармливания 1. Кормление с помощью чашки/ложки Не мешает грудному вскармливанию Чашку легче мыть (в
- 13. Техника кормления из чашки Налейте нужное количество молока в чашку Держите ребенка полулежа Поднесите чашку к
- 14. Техника кормления через зонд (1) Введение трубки Выберите трубку нужного размера Измерьте расстояние от кончика ноздри
- 15. Техника кормления через зонд (2) Используйте молозиво или сцеженное грудное молоко Во время кормления через зонд:
- 16. Упражнение 1 Попрактикуйте кормление с помощью чашки и ложки
- 17. Упражнение 2. Признаки стресса у новорожденного Не только плач.. Но также….
- 18. Признаки стресса у новорожденного Несколько клинических признаков стрессового состояния ребенка: Ребенок плачет в знак протеста Вытягивает
- 19. Стресс новорожденного Три уровня: Ребенок в состоянии адекватно реагировать на короткие периоды стресса: “положительный стресс”. Стресс
- 20. Действия по уменьшению стресса новорожденного Объединение медицинских процедур Соответствующий график ухода Раздельное кормление и общение Согнутое
- 21. Упражнение 3 Действия по определению, предупреждению и лечению признаков стресса: Что мы делаем? Что мы можем
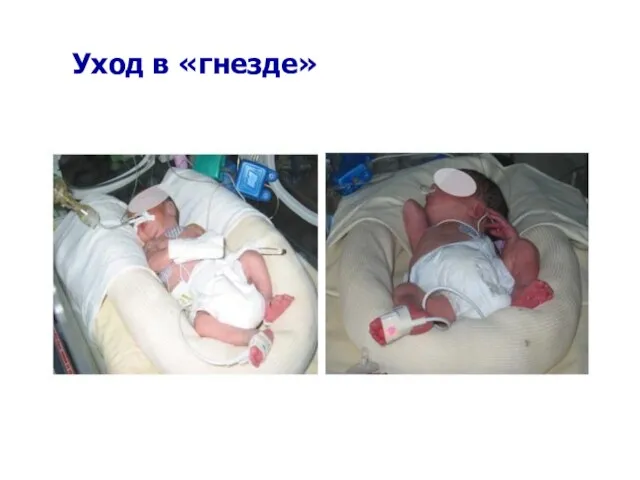
- 22. Уход в «гнезде»
- 23. Joint statement AAP & CPS 2006 Контроль боли у новорожденных “Профилактика болевых ощущений у новорожденных должна
- 24. Клиническое вовлечение Лица, оказывающие уход, должны быть обучены оценке болевых ощущений у новорожденных, используя комплексные инструменты.
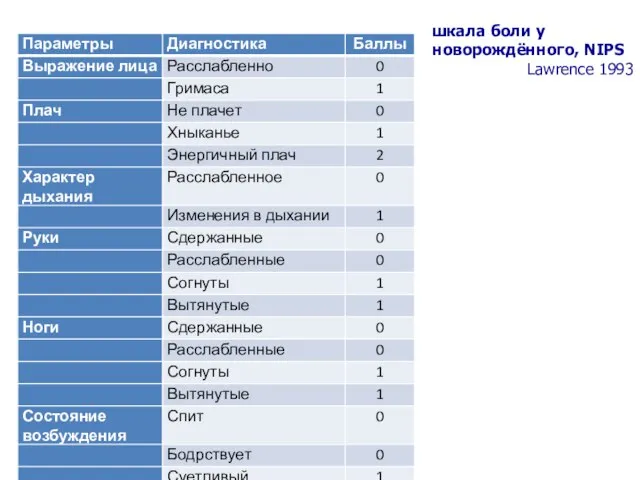
- 25. шкала боли у новорождённого, NIPS Lawrence 1993
- 26. Боль должна быть оценена с помощью шкалы оценки боли (например, шкал PIPP, NIPS). Ниже представлены рекомендации
- 27. Каждое учреждение здравоохранения по уходу за новорожденными должно иметь эффективную программу профилактики боли, что включает в
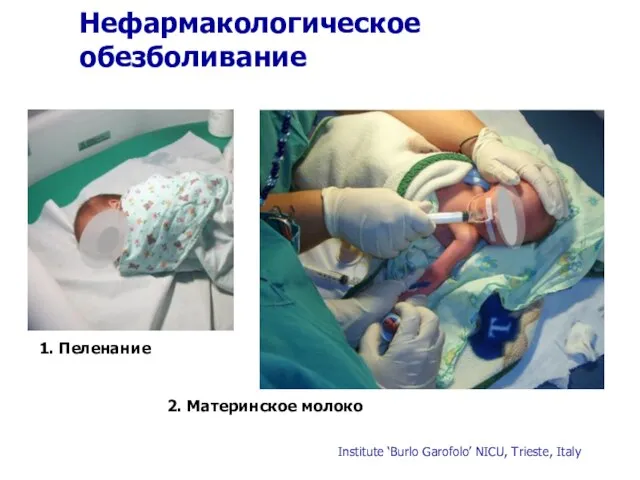
- 28. Нефармакологическое обезболивание 1. Пеленание 2. Материнское молоко Institute ‘Burlo Garofolo’ NICU, Trieste, Italy
- 29. Фармакологическое обезболивание Анальгетики являются основным фармакологическим способом обезболивания. Седативные и снотворные средства, транквилизаторы не дают обезболивающего
- 30. Упражнение 5: Наблюдение и документация Работа в трех группах: Разработайте инструмент наблюдения за больным ребенком: для
- 31. Основные пункты Поддерживающая терапия имеет решающее значение для здоровья больного новорожденного Поддерживающая терапия включает в себя:
- 32. Болевой профиль недоношенного ребенка (PIPP) Болевой профиль недоношенного ребенка (PIPP) - инструмент для поведенческого измерения болевых
- 33. Шкала боли у новорождённого (NIPS) - инструмент для оценки боли у недоношенных и доношенных детей с
- 35. Скачать презентацию





























 Трансанальная слизисто-подслизистая резекция по методу Лонго
Трансанальная слизисто-подслизистая резекция по методу Лонго Дұрыс тамақтану пирамидасы
Дұрыс тамақтану пирамидасы Особенности развития личности детей дошкольного возраста с нарушением речи
Особенности развития личности детей дошкольного возраста с нарушением речи Несъемные механически действующие лингвальные брекеты
Несъемные механически действующие лингвальные брекеты Деформации позвоночника. Сколиоз. Кифоз. Порочные осанки
Деформации позвоночника. Сколиоз. Кифоз. Порочные осанки Принципы лечения взрослых в амбулаторных условиях. Составление плана лечения пациента
Принципы лечения взрослых в амбулаторных условиях. Составление плана лечения пациента Стволовые клетки
Стволовые клетки Клинический синдром гипотиреоз
Клинический синдром гипотиреоз Общая физиология кровообращения
Общая физиология кровообращения Крапивинская районная больница. Приглашаем на работу
Крапивинская районная больница. Приглашаем на работу Разрывы ахиллова сухожилия
Разрывы ахиллова сухожилия Технологии профессиональной карьеры
Технологии профессиональной карьеры Восприятие формы и цвета
Восприятие формы и цвета Методы диагностики беременности
Методы диагностики беременности Информационный фонд эффектов
Информационный фонд эффектов Нормальная ЭКГ
Нормальная ЭКГ The diseases with the exanthemas syndromes
The diseases with the exanthemas syndromes Алгоритм работы ассистента стоматолога во время приёма пациента терапевтического профиля
Алгоритм работы ассистента стоматолога во время приёма пациента терапевтического профиля Учение о диагнозе
Учение о диагнозе Соотношение врожденного и приобретенного в поведении
Соотношение врожденного и приобретенного в поведении Заготовка лекарственного растительного сырья (ЛРС). Правила сбора
Заготовка лекарственного растительного сырья (ЛРС). Правила сбора Про любовь к еде
Про любовь к еде Мозговая организация зрительного восприятия
Мозговая организация зрительного восприятия Как познакомиться с пациентом так, чтобы вы оба остались довольны
Как познакомиться с пациентом так, чтобы вы оба остались довольны Первая помощь при растяжениях
Первая помощь при растяжениях Упражнения с массажным мячиком. Игра с ёжиком
Упражнения с массажным мячиком. Игра с ёжиком Синдром Эдвардса
Синдром Эдвардса Дифференциальная диагностика ОРВИ
Дифференциальная диагностика ОРВИ