Содержание
- 2. Бронхолегочная дисплазия (код в МКБ X Р27.0) хроническое заболевание морфологически незрелых легких, развивающееся главным образом у
- 3. Москва– 11-21% Д.Ю.Овсянников, 2010 Санкт-Петербург – 10% А.В.Богданова, 2004 Уфа-22,1% П.В.Панов, 2011 Благовещенск – 20,6% М.
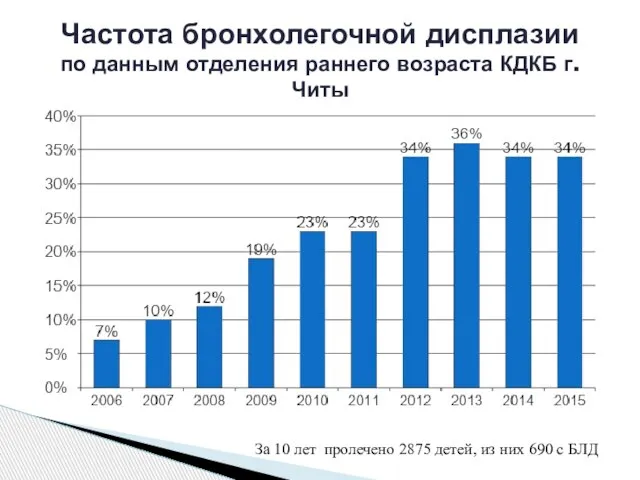
- 4. Частота бронхолегочной дисплазии по данным отделения раннего возраста КДКБ г.Читы За 10 лет пролечено 2875 детей,
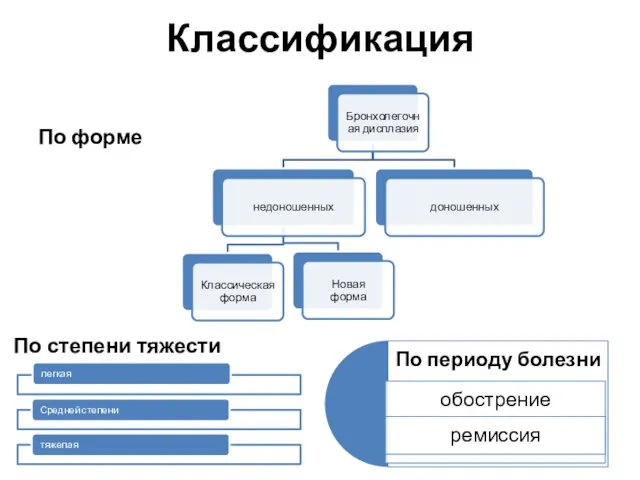
- 5. Классификация По форме По степени тяжести
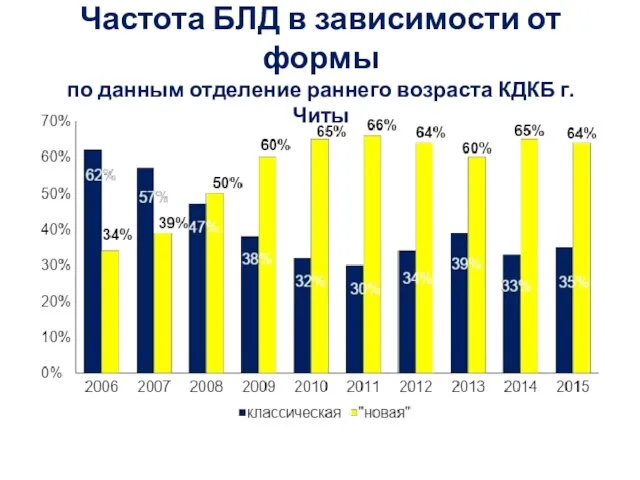
- 6. Частота БЛД в зависимости от формы по данным отделение раннего возраста КДКБ г.Читы
- 7. Стадии формирования легких Эмбриональная – первые 5 недель, формирование проксимальных отделов ДП Псевдожелезестая (псевдогландулярный период) –
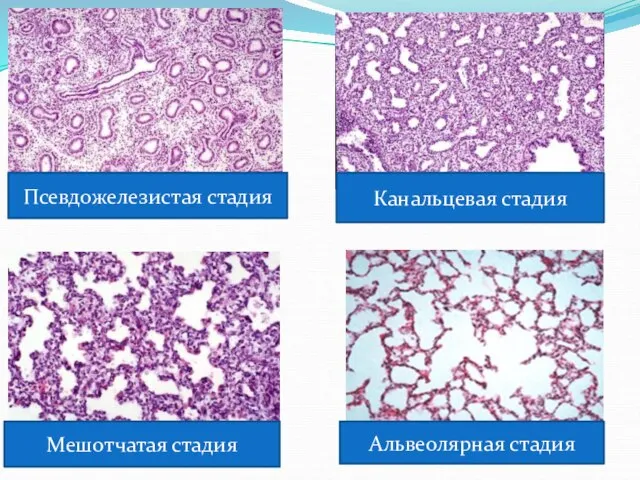
- 8. Псевдожелезистая стадия Канальцевая стадия Мешотчатая стадия Альвеолярная стадия
- 9. Факторы риска развития БЛД
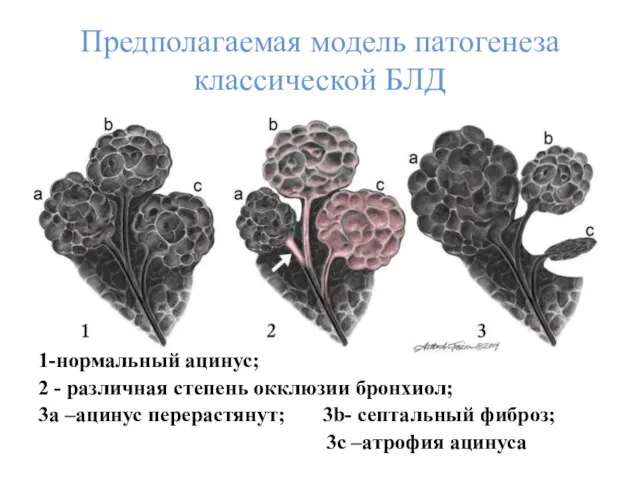
- 10. Предполагаемая модель патогенеза классической БЛД 1-нормальный ацинус; 2 - различная степень окклюзии бронхиол; 3а –ацинус перерастянут;
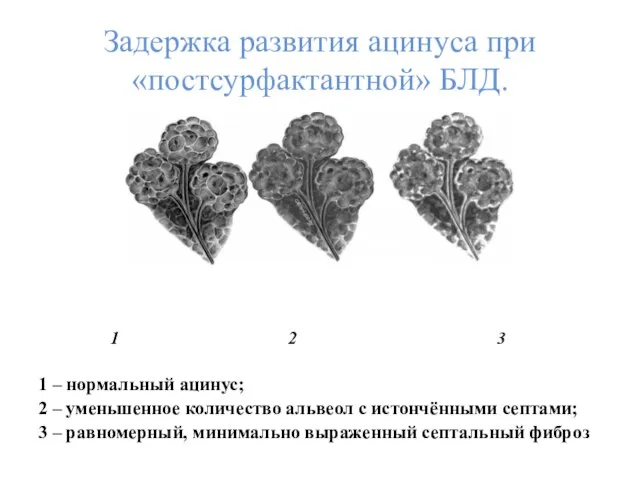
- 11. Задержка развития ацинуса при «постсурфактантной» БЛД. 1 2 3 1 – нормальный ацинус; 2 – уменьшенное
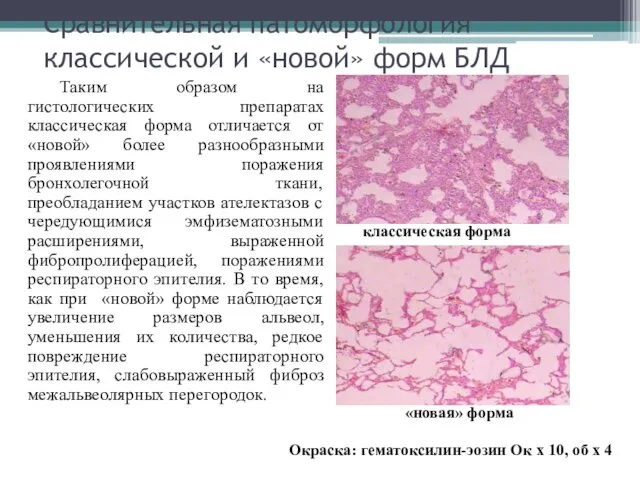
- 12. Сравнительная патоморфология классической и «новой» форм БЛД Таким образом на гистологических препаратах классическая форма отличается от
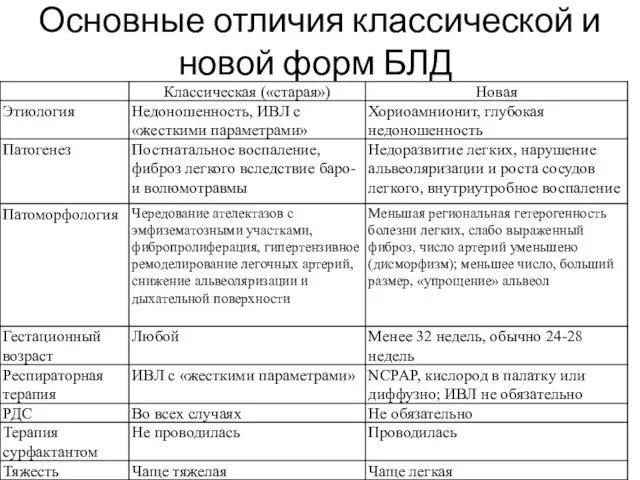
- 13. Основные отличия классической и новой форм БЛД
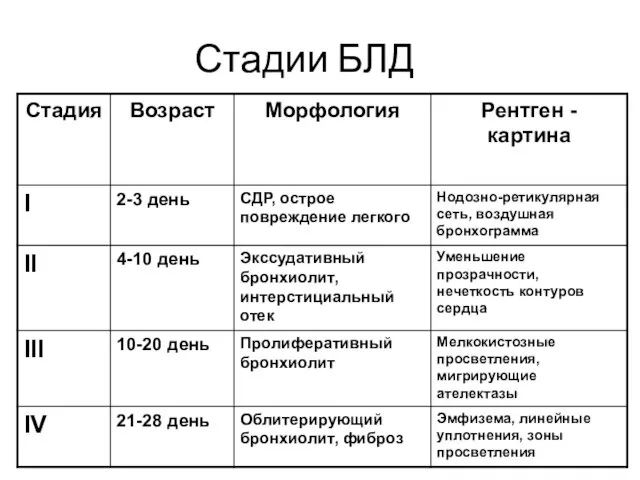
- 14. Стадии БЛД
- 15. Клинические симптомы Начало к 7-10 дню жизни Отсутствие динамики у ребенка на ИВЛ по поводу РДС
- 16. Критерии диагностики В анамнезе ИВЛ или NSPAP в течение первых 3 дней жизни Сохранение в возрасте
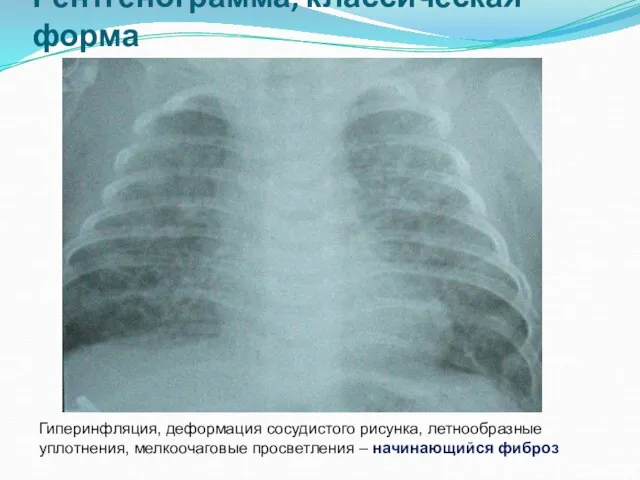
- 17. Гиперинфляция, деформация сосудистого рисунка, летнообразные уплотнения, мелкоочаговые просветления – начинающийся фиброз Рентгенограмма, классическая форма
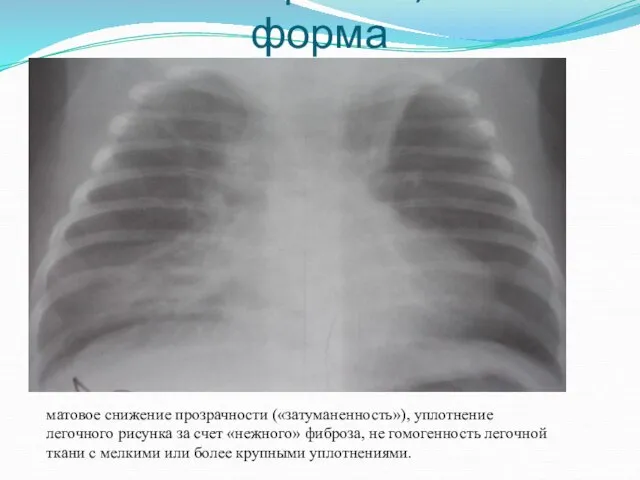
- 18. Рентгенограмма, новая форма матовое снижение прозрачности («затуманенность»), уплотнение легочного рисунка за счет «нежного» фиброза, не гомогенность
- 19. Диагностика БЛД ЭКГ позволяет выявить перегрузку, гипертрофию отделов сердца, высокий зубец Р при легочной гипертензии. Эхо-КГ
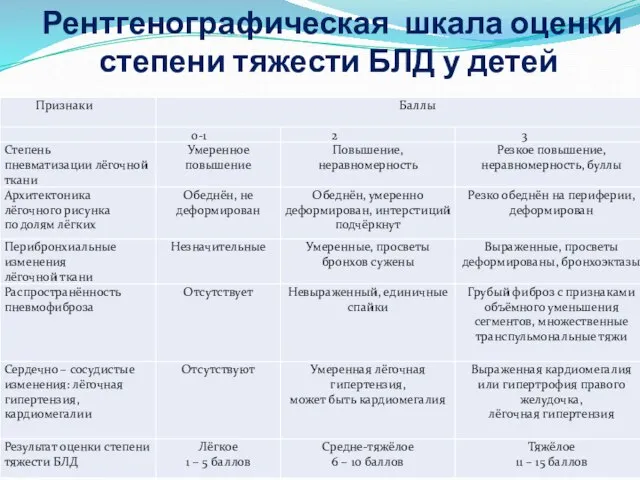
- 20. Рентгенографическая шкала оценки степени тяжести БЛД у детей
- 21. Общий анализ крови. анемия, нейтрофилез эозинофилия. Анемия при БЛД сопровождается дефицитом эритропоэтина, характеризуется как нормохромная нормоцитарная
- 22. биохимический анализ крови гипонатриемия, гипокалиемия, гипохлоремия, ацидоз (возможные осложнения терапии диуретиками), повышение азота, мочевины, креатинина (результатом
- 23. Бронхофонография неинвазивный метод оценки функции внешнего дыхания, основанный на регистрации дыхательных шумов с последующей их компьютерной
- 24. Бронхофонография Исследование проводится при спокойном дыхании, не требует обучения больного каким-либо специальным дыхательным маневрам, поэтому может
- 25. Обработка полученных бронхофонограмм осуществляется с помощью пакета прикладных программ Pattern с определением акустической работы дыхания (АРД),
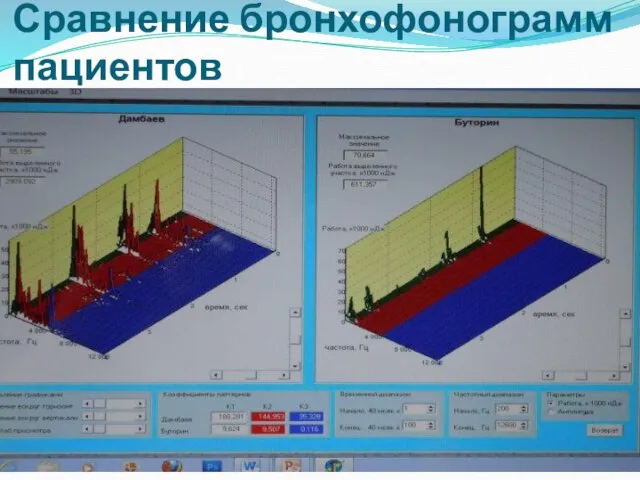
- 26. Сравнение бронхофонограмм пациентов
- 27. Факторы, снижающие развитие БЛД Антенатальные курсы кортикостероидов Раннее применение дыхания с постоянным положительным давлением (CPAP). Ранняя
- 28. Минимизация повреждения легких Предупреждение гипоксемии Купирование интерстициального отека, воспаления, бронхообструкции Поддержание роста и стимуляция репарации легких
- 29. Респираторная терапия pH 7,2-7,4; PaCO2 - 45-65, PaO2 – 50-70 мм.рт.ст Оксигенотерапия SaO2 – 89-94%, при
- 30. Глюкокортикоиды Бронхолитики Диуретики Витаминотерапия Медикаментозная терапия
- 31. Дексаметазон не ранее 14 дней жизни (0,05-0,1-0,2 мг/кг в сутки через 12 часов) в течение 2
- 32. В-адреномиметики (сальбутамол) М-холинолитики (ипратропиума бромид) Комбинация (беродуал) Путь введения – ингаляционный (небулайзер, спейсер) Бронхолитики Диметилксантины (эуфиллин
- 33. Показаниями являются наличие интерстициального отека, усиление потребности в кислороде Чрезмерная прибавка в массе тела Диуретики Фуросемид
- 34. в/м введение витамина А в дозе 5000 МЕ 3 раза в неделю в течение 4 недель
- 35. Смертность 14-36% в течение 3 мес. жизни, на 1 году 11% (Рындин А.Ю., 2005) Тяжесть и
- 36. Выписка ребенка под наблюдение детской поликлиники: Отсутствие кислородозависимости Отсутствие признаков дыхательной недостаточности Стабильная рентгенологическая картина Положительная
- 37. клиническое выздоровление; хронический бронхит; облитерирующий бронхиолит; рецидивирующий бронхит. диагноз БЛД устанавливается у детей до 3-х летнего
- 38. БЛД обусловлено ростом легочной ткани и характеризуется отсутствием БОС на фоне интеркуррентных заболеваний, при этом у
- 39. Наличие постоянной симптоматики в виде продуктивного кашля и разнокалиберных влажных хрипов в легких, нарастающей при обострениях
- 40. Впериоде ремиссии персистирующая одышка и аускультативная симптоматика в виде крепитирующих хрипов. На Rg ОГК отмечаются выраженное
- 41. Критерии диагностики Клинические: - ИВЛ на первой неделе жизни и/или респираторная терапия с постоянным положительным давлением
- 43. Скачать презентацию


























 Операции на костях и суставах. Ампутации и экзартикуляции конечностей
Операции на костях и суставах. Ампутации и экзартикуляции конечностей Жеке вирусология. Жедел респираторлы аурулардың вирустары
Жеке вирусология. Жедел респираторлы аурулардың вирустары Здоровье и здоровый образ жизни
Здоровье и здоровый образ жизни Наномеханика для адресной доставки лекарств
Наномеханика для адресной доставки лекарств Переломы. Виды переломов. Первая помощь при открытых переломах
Переломы. Виды переломов. Первая помощь при открытых переломах Амилоидоз
Амилоидоз Физико-химические свойства лекарственных препаратов железа
Физико-химические свойства лекарственных препаратов железа Логопедические зонды в работе логопеда
Логопедические зонды в работе логопеда Анестезиология және реанимотологиялық
Анестезиология және реанимотологиялық Противотуберкулезные препараты
Противотуберкулезные препараты Механизмы гормонального канцерогенеза
Механизмы гормонального канцерогенеза Эндогенные психические расстройства
Эндогенные психические расстройства Врожденные формы автоматического поведения. (3)
Врожденные формы автоматического поведения. (3) Клиническая фармакология лекарственных средств, влияющих на гемостаз
Клиническая фармакология лекарственных средств, влияющих на гемостаз Рак молочної залози
Рак молочної залози Современные рекомендации по этиотропной терапии COVID-19
Современные рекомендации по этиотропной терапии COVID-19 Методы психологии личности
Методы психологии личности Патофизиология дыхания
Патофизиология дыхания Анализ особенностей наследственных нейрометаболических заболеваний у детей
Анализ особенностей наследственных нейрометаболических заболеваний у детей Малярия
Малярия Несеп жолдарының туа біткен аномалиялары
Несеп жолдарының туа біткен аномалиялары Групповые конфликты
Групповые конфликты Сирингомиелия
Сирингомиелия D-димер, как показатель тромбоза
D-димер, как показатель тромбоза Повреждения грудной клетки
Повреждения грудной клетки Кокаин(F14)
Кокаин(F14) Клинические проявления синдрома диабетической стопы
Клинические проявления синдрома диабетической стопы (08.02) Урол. - Опух.мочевыд.сист
(08.02) Урол. - Опух.мочевыд.сист