Содержание
- 2. Финансовое обеспечение учреждений здравоохранения Смета учреждений здравоохранения включает следующие статьи расходов: Заработная плата (ст. 1) составляет
- 3. Финансовое обеспечение учреждений здравоохранения Смета учреждений здравоохранения включает следующие статьи расходов: Расходы на питание (ст. 9)
- 4. Размер показателей сметы может корректироваться на коэффициент инфляционных ожиданий по согласованию с вышестоящим органом управления здравоохранением
- 5. Основные этапы финансового планирования Расчет финансовых нормативов Определение потребностей населения в медицинской помощи Обоснование потребности здравоохранения
- 6. Ключевые показатели медпланирования По амбулаторно-поликлинической помощи: число врачебных посещений (приемов) консультации и помощь на дому вызовы
- 7. Ключевые показатели медпланирования По стационарной помощи определяющим является: число больничных коек стационара на одного жителя в
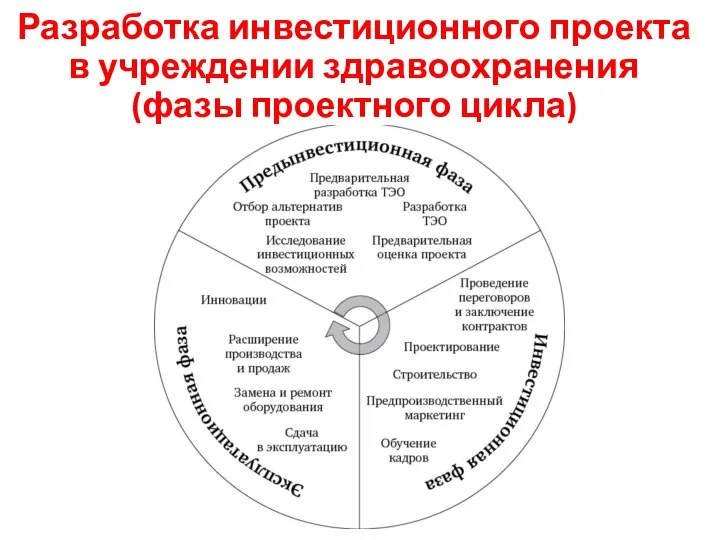
- 8. Разработка инвестиционного проекта в учреждении здравоохранения (фазы проектного цикла)
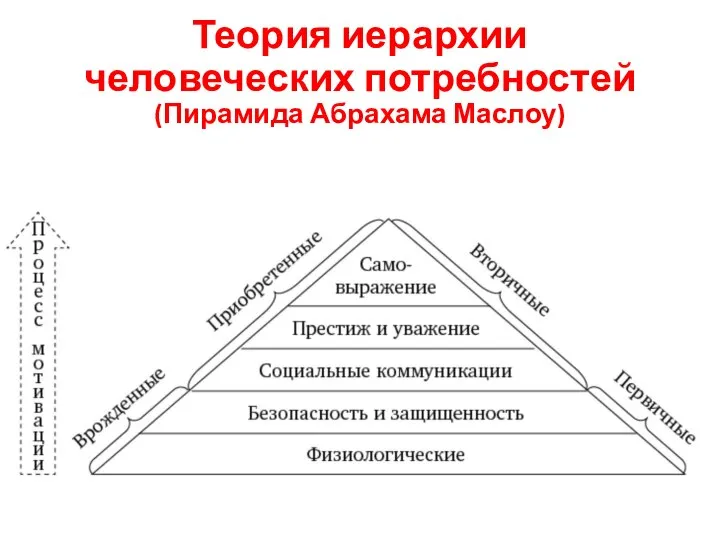
- 9. Теория иерархии человеческих потребностей (Пирамида Абрахама Маслоу)
- 10. Методы удовлетворения потребностей
- 11. Мотивационные ценности для медперсонала Высокий заработок Комфортные условия работы Социальные контакты с коллегами и пациентами Структурирование
- 12. Мотивационные ценности для медперсонала Креативность Власть, влиятельность, конкуренция Потребность в разнообразии и переменах Самосовершенствование, творческий рост,
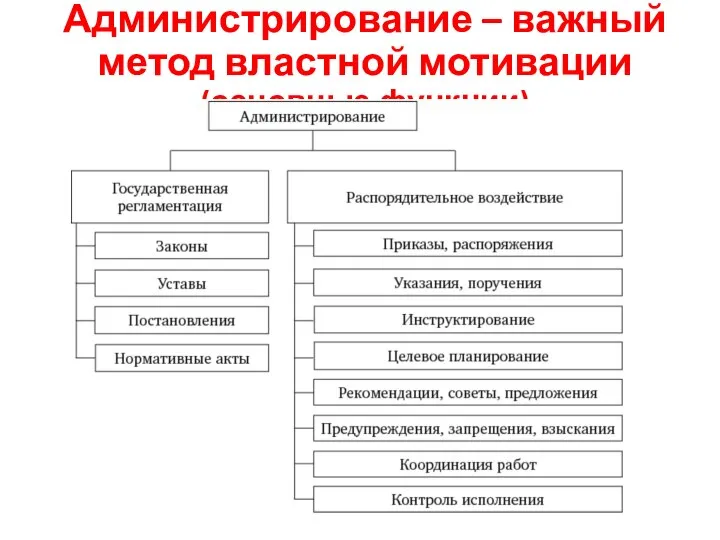
- 13. Администрирование – важный метод властной мотивации (основные функции)
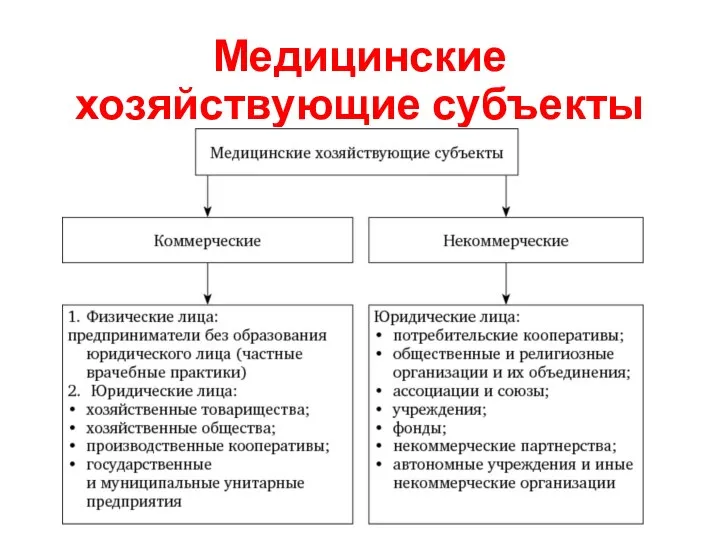
- 14. Медицинские хозяйствующие субъекты
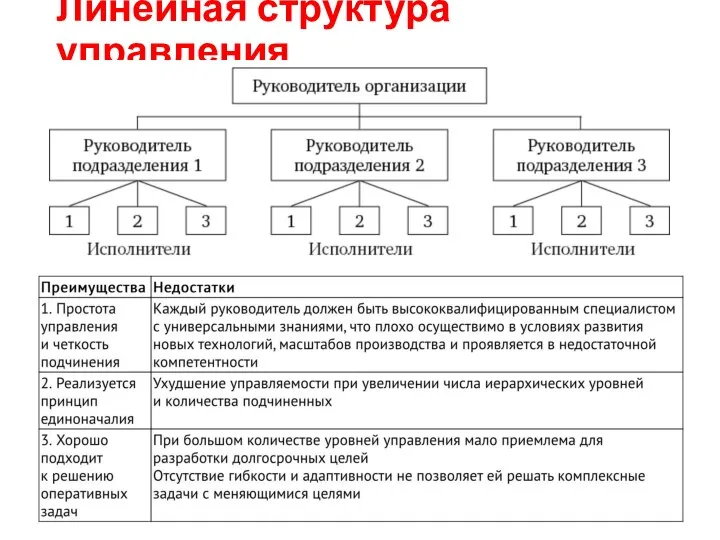
- 15. Линейная структура управления
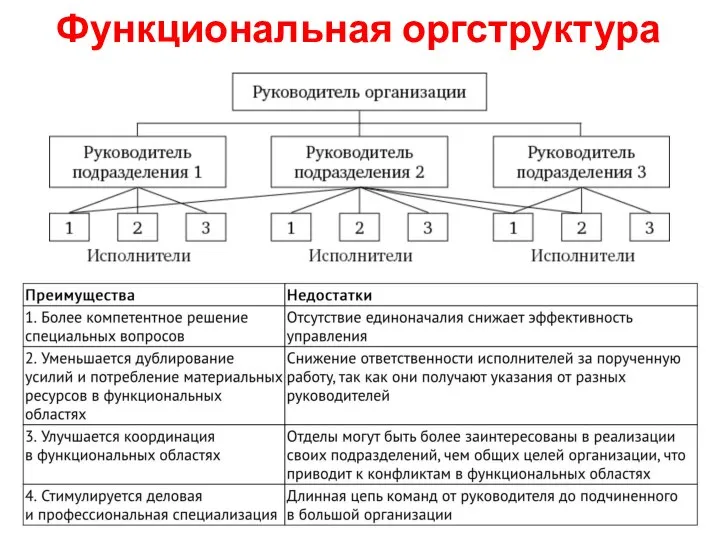
- 16. Функциональная оргструктура
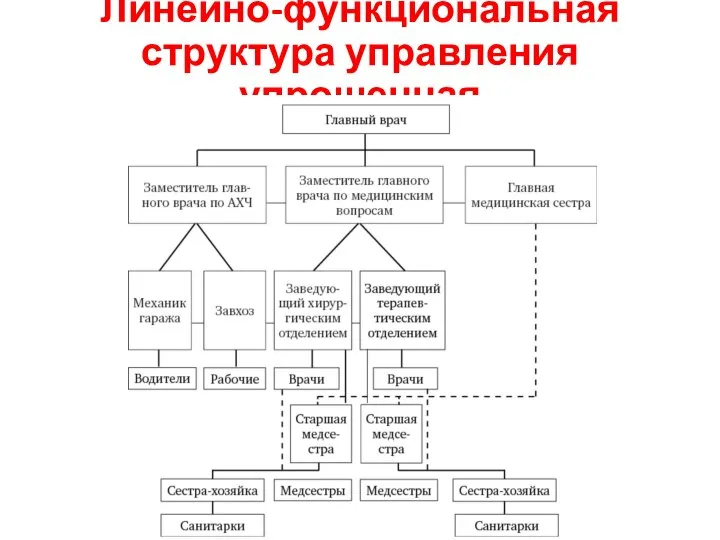
- 17. Линейно-функциональная структура управления упрощенная
- 18. Сравнение линейно-функциональной и дивизиональной оргструктур
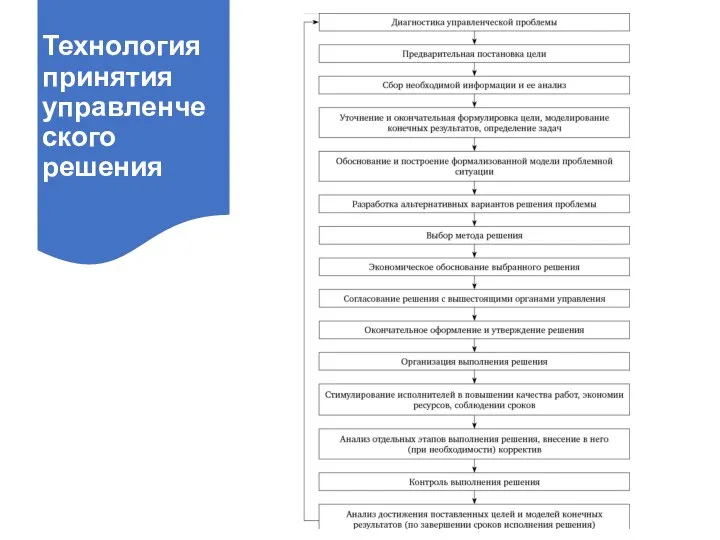
- 19. Технология принятия управленческого решения
- 20. Стресс в работе среднего медперсонала Невысокий статус профессии Низкая зарплата Неопределенность ряда ролей (от врачебной -
- 21. Стресс в работе среднего медперсонала Отсутствие средств малой механизации Жёсткая психологическая ответственность за состояние пациентов Конфликтные
- 22. Снижение последствий стресса Физические упражнения Методы релаксации Создание групп поддержки Программы помощи семьям сотрудников Групповой туризм
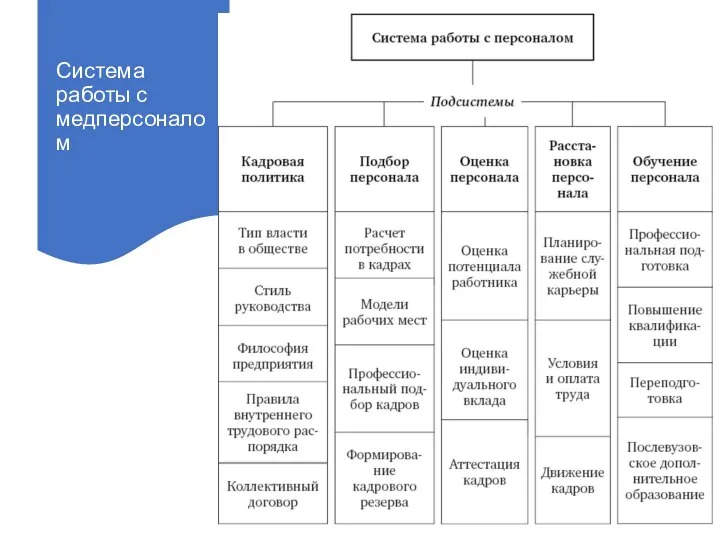
- 23. Система работы с медперсоналом
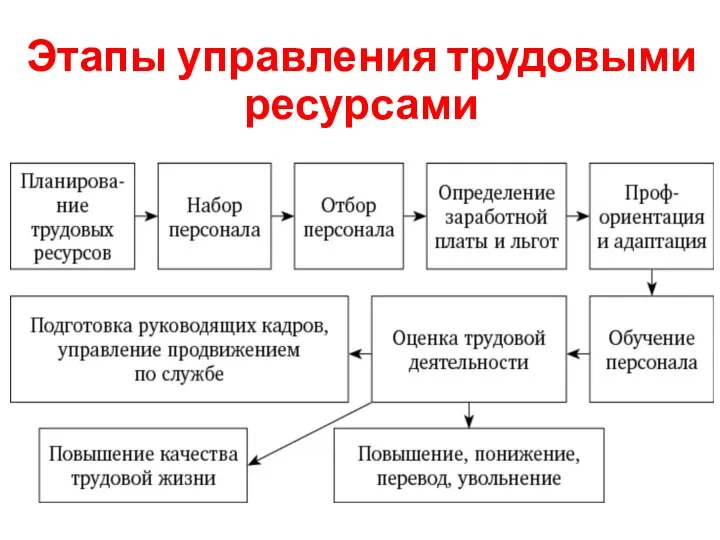
- 24. Этапы управления трудовыми ресурсами
- 25. Управление качеством медицинской помощи Анализ результатов и ликвидация скрытых недостатков Ликвидация несоответствия между получаемым и желаемым
- 26. Управление качеством медицинской помощи Расширение круга участников контроля качества медицинской помощи: общество, учреждение здравоохранения, потребители, органы
- 27. Критерии госрегулирования отрасли здравоохранения Успешная реализация государством функции гаранта улучшения здоровья населения Доступность медицинской помощи всем
- 28. Функции государства в сфере здравоохранения Постоянный контроль качества медицинских услуг Финансирование социально значимой медицинской помощи Сглаживание
- 29. Функции государства в сфере здравоохранения Определение объёмов государственного финансирования медпомощи Договорное закрепление объемов государственного заказа и
- 30. Нормативно-правовые основы стандартизации в здравоохранении ФЗ-162 от 29.06.2015г. «О стандартизации в РФ» Постановление Правительства РФ от
- 31. Примеры решения социальных проблем медперсонала в регионах Единовременное или месячные выплаты молодым специалистам большинства субъектов, целевой
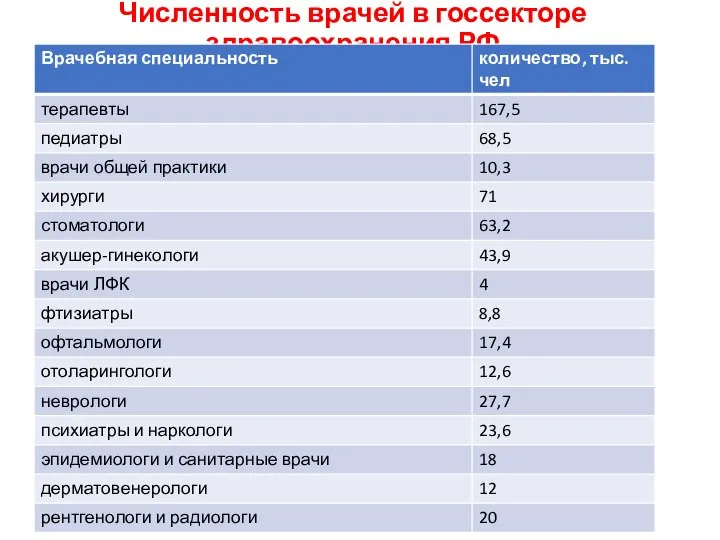
- 32. Численность врачей в госсекторе здравоохранения РФ
- 33. Минздрав РФ Миндздрав России - федеральный орган исполнительной власти РФ, осуществляющий функции по выработке государственной политики
- 34. Дефицит медперсонала По данным ВОЗ в 57 странах мира ощущается критическая нехватка медицинских трудовых ресурсов. Дополнительно
- 35. Социальная результативность в ГМУ здравоохранением Целевое использование государственной и муниципальной собственности Соответствие бюджетного финансирования потребностям и
- 36. Государственно частное партнерство в здравоохранении ГЧП — взаимовыгодное сотрудничество органов госвласти и местного самоуправления (как публичных
- 37. Основные механизмы ГЧП в здравоохранении Концессия – вовлечение частного сектора в управление госсобственностью Привлечение инвестиций в
- 38. Принципы ГЧП: Законность Эффективность Взаимовыгодность Объединение ресурсов Распределение ответственности и рисков между партнерами Сохранение профиля и
- 39. В Великобритании ГЧП занимает 12 % всех отраслевых проектов, при этом затраты на 15% ниже совокупных
- 40. Государственная модель управления здравоохранением У. Беверидж (1879— 1963) Модель основана на докладе автора британскому парламенту (1942
- 41. В настоящее время эта модель используется в Великобритании Испании, Италии, Канаде, Греции и Скандинавских странах, Новой
- 42. Социально-страховая модель управления здравоохранением Отто фон Бисмарк 1815— 1898 В 1881 году канцлер Бисмарк создал первую
- 43. Социально-страховая модель управления здравоохранением Отто фон Бисмарк 1815— 1898 Преимущества системы Бисмарка: принцип солидарной оплаты медпомощи
- 44. Система Семашко (1918) Финансирование отрасли из госбюджета при централизованном управлении и контроле государства Модель основана на
- 46. Скачать презентацию
































 Современные возможности лечения мигрени
Современные возможности лечения мигрени Гоноре́я — инфекционное заболевание
Гоноре́я — инфекционное заболевание Травма. Виды травм
Травма. Виды травм Электрокардиограмма при нарушениях ритма сердца
Электрокардиограмма при нарушениях ритма сердца Тегін медициналық көмектің кепілденген мөлшері
Тегін медициналық көмектің кепілденген мөлшері Работа с родителями гиперактивного ребёнка. (Рекомендации родителям)
Работа с родителями гиперактивного ребёнка. (Рекомендации родителям) Триадит кошек
Триадит кошек Центр наглядной профилактики наркомании
Центр наглядной профилактики наркомании Дифференциальная диагностика анемического синдрома
Дифференциальная диагностика анемического синдрома Врачебная этика Галена
Врачебная этика Галена Рак желчного пузыря и желчевыводящих протоков : клиника, диагностика, лечение
Рак желчного пузыря и желчевыводящих протоков : клиника, диагностика, лечение Антибиотики. Пенициллины. Цефалоспорины. Maкролиды
Антибиотики. Пенициллины. Цефалоспорины. Maкролиды Сахарный диабет и амбулаторная медицина в геронтологическом аспекте
Сахарный диабет и амбулаторная медицина в геронтологическом аспекте Психические и поведенческие расстройства, вызванные употреблением седативных и снотворных средств
Психические и поведенческие расстройства, вызванные употреблением седативных и снотворных средств Яды: вчера, сегодня, завтра ( всемирная история отравлений)
Яды: вчера, сегодня, завтра ( всемирная история отравлений) Әрбір жас тұрғындар топтарына байланысты алдын алу шараларының ерекшеліктері
Әрбір жас тұрғындар топтарына байланысты алдын алу шараларының ерекшеліктері Гастроэзофагеальная рефлюксная болезнь у детей
Гастроэзофагеальная рефлюксная болезнь у детей Направления в психологии
Направления в психологии Медиальный вывих колена
Медиальный вывих колена Кетогенная диета как альтернативный метод лечения фармакорезистентной эпилепсии
Кетогенная диета как альтернативный метод лечения фармакорезистентной эпилепсии Дослідження харкотиння
Дослідження харкотиння Роль фельдшера в профилактике ожирения
Роль фельдшера в профилактике ожирения Психологическая коррекция самооценки у дошкольников с задержкой психического развития 6-7 лет
Психологическая коррекция самооценки у дошкольников с задержкой психического развития 6-7 лет Подросток (стороны его уникальности). Индивидуально-типологические особенности
Подросток (стороны его уникальности). Индивидуально-типологические особенности Сохранение и укрепление здоровья – важная забота каждого человека и всего общества
Сохранение и укрепление здоровья – важная забота каждого человека и всего общества Фармакотерапевтическая характеристика лекарственных препаратов и БАДов
Фармакотерапевтическая характеристика лекарственных препаратов и БАДов Причины дизонтогенеза. Общие и частные закономерности аномального развития
Причины дизонтогенеза. Общие и частные закономерности аномального развития Дети с ДЦП в инклюзивном образовании
Дети с ДЦП в инклюзивном образовании