Принципы интенсивной терапии отека легких:
1. «Разгрузка» малого круга кровообращения, снижение гидростатического
давления в легочных сосудах, уменьшение венозного притока крови к правому желудочку.
Для этого переводят больную в положение сидя и назначают:
Вазодилататоры: нитроглицерин по 0,5 мг (1табл. или 3 капли 10% спиртового раствора) сублингвально каждые 15-20 минут или внутривенно капельно со скоростью 25мкг/мин (постепенно доводя до 150мкг/мин), или изо-сорбида динитрат по 10-20 мг в виде внутривенной ин-фузии в 150мл изотонического раствора натрия хлорида на протяжении 45-90 мин.
Нейролептики: дроперидол (0,25 % раствор по 2 мл внутривенно).
Ганглиоблокаторы: пентамин (1 мл 5% раствора в 9 мл изотонического раствора натрия хлорида внутривенно титровано — по 1-2 мл, контролируя артериальное давление) или бензогексоний (2% раствор — 1-5мл внутривенно).










 Определение доказательной медицины. История развития доказательной медицины. Мировой опыт развития
Определение доказательной медицины. История развития доказательной медицины. Мировой опыт развития Влияние резистентной статинотерапии на прогнозирование сердечно-сосудистых заболеваний
Влияние резистентной статинотерапии на прогнозирование сердечно-сосудистых заболеваний Почему здоровый образ жизни является индивидуальной системой поведения человека?
Почему здоровый образ жизни является индивидуальной системой поведения человека? Питание и здоровье
Питание и здоровье Разговор о правильном питании
Разговор о правильном питании Гипоксия. Патогенез гипоксии. Виды
Гипоксия. Патогенез гипоксии. Виды Бессимптомная бактериурия и состояние микробиоценоза половых путей у беременных
Бессимптомная бактериурия и состояние микробиоценоза половых путей у беременных ЭКГ-диагностика гипертрофии миокарда различных отделов сердца
ЭКГ-диагностика гипертрофии миокарда различных отделов сердца Бактериурия беременности. Традиционные ошибки
Бактериурия беременности. Традиционные ошибки Не хлебом единым жив человек!
Не хлебом единым жив человек! Блокады ножек пучка Гиса. Редкие и сочетанные нарушения ритма и проводимости
Блокады ножек пучка Гиса. Редкие и сочетанные нарушения ритма и проводимости Закрытая травма брюшной полости. Повреждение полых органов
Закрытая травма брюшной полости. Повреждение полых органов Бастауыш мектептегі психологиялық қолдау коррекциясы
Бастауыш мектептегі психологиялық қолдау коррекциясы Вирусный гепатит В
Вирусный гепатит В Гематурия. Классификация
Гематурия. Классификация Питание в походе: коротко о важном, подробно о вкусном
Питание в походе: коротко о важном, подробно о вкусном Нормальный менструальный цикл и его регуляция
Нормальный менструальный цикл и его регуляция Метод устранения неоднозначности 3d-медицина оценки навигационных параметров
Метод устранения неоднозначности 3d-медицина оценки навигационных параметров Цирроз печени: актуальность, патогенез, синдромы, пути терапии
Цирроз печени: актуальность, патогенез, синдромы, пути терапии Тістің қатты тіндерінің анатомиятопографиялық және гистологиялық құрылымы
Тістің қатты тіндерінің анатомиятопографиялық және гистологиялық құрылымы Сестринская помощь при пиелонефритах,гломерулонефритах, ХПН. Тема 4.8
Сестринская помощь при пиелонефритах,гломерулонефритах, ХПН. Тема 4.8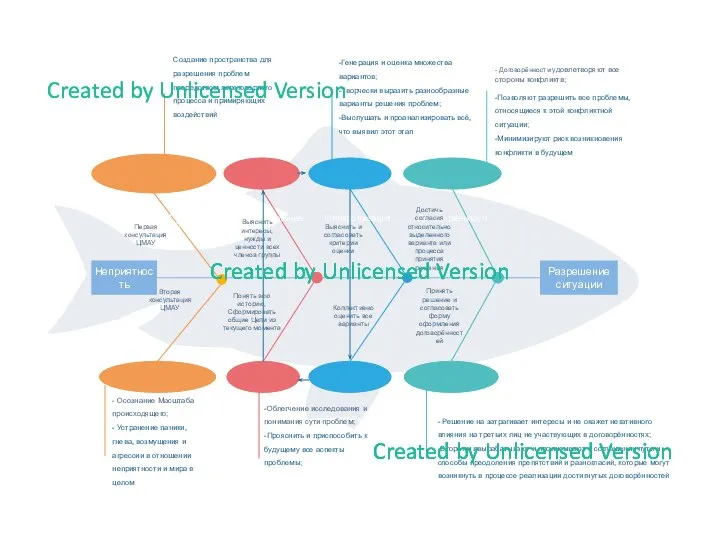 Генерация и оценка множества разрешения проблем
Генерация и оценка множества разрешения проблем Мир без туберкулеза
Мир без туберкулеза Мектепке дейінгі мекемелеріндегі оқу-тәрбиелеу процессінің гигиеналық негіздері
Мектепке дейінгі мекемелеріндегі оқу-тәрбиелеу процессінің гигиеналық негіздері Метод использования виртуальной реальности для коррекции осанки у детей с синдромом гипермобильности суставов
Метод использования виртуальной реальности для коррекции осанки у детей с синдромом гипермобильности суставов Городской семинар "Одаренные дети"
Городской семинар "Одаренные дети" Организация работы клинико-диагностической лаборатории. Основные приборы
Организация работы клинико-диагностической лаборатории. Основные приборы Гигиена. Лекция 6
Гигиена. Лекция 6